Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Σύνδρομο Goodpasture: αιτίες, συμπτώματα, διάγνωση, θεραπεία
Τελευταία επισκόπηση: 12.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Το σύνδρομο Goodpasture είναι ένα αυτοάνοσο σύνδρομο που περιλαμβάνει κυψελιδική πνευμονική αιμορραγία και σπειραματονεφρίτιδα που προκαλείται από κυκλοφορούντα αντισώματα κατά της GBM. Το σύνδρομο Goodpasture αναπτύσσεται συχνότερα σε άτομα με γενετική προδιάθεση που καπνίζουν τσιγάρα, αλλά η εισπνοή υδρογονανθράκων και οι ιογενείς λοιμώξεις της αναπνευστικής οδού είναι πιθανοί πρόσθετοι παράγοντες. Τα συμπτώματα του συνδρόμου Goodpasture περιλαμβάνουν δύσπνοια, βήχα, κόπωση, αιμόπτυση ή/και αιματουρία. Το σύνδρομο Goodpasture υποψιάζεται σε ασθενείς με αιμόπτυση ή αιματουρία και επιβεβαιώνεται από την παρουσία αντισωμάτων κατά της GBM στο αίμα. Η θεραπεία του συνδρόμου Goodpasture περιλαμβάνει ανταλλαγή πλάσματος, γλυκοκορτικοειδή και ανοσοκατασταλτικά όπως η κυκλοφωσφαμίδη. Η πρόγνωση είναι καλή εάν η θεραπεία ξεκινήσει πριν από την εμφάνιση αναπνευστικής ή νεφρικής ανεπάρκειας.
Το σύνδρομο Goodpasture περιγράφηκε για πρώτη φορά από τον Goodpasture το 1919. Το σύνδρομο Goodpasture είναι ένας συνδυασμός σπειραματονεφρίτιδας και κυψελιδικής αιμορραγίας παρουσία αντισωμάτων κατά της GBM. Το σύνδρομο Goodpasture εμφανίζεται συχνότερα ως συνδυασμός διάχυτης κυψελιδικής αιμορραγίας και σπειραματονεφρίτιδας, αλλά μερικές φορές προκαλεί μεμονωμένη σπειραματονεφρίτιδα (10-20%) ή πνευμονική εμπλοκή (10%). Οι άνδρες προσβάλλονται συχνότερα από τις γυναίκες.
Τι προκαλεί το σύνδρομο Goodpasture;
Η αιτία της νόσου δεν έχει προσδιοριστεί με ακρίβεια. Υποτίθεται ότι υπάρχει γενετική προδιάθεση για το σύνδρομο Goodpasture, ο δείκτης του οποίου θεωρείται η παρουσία του HLA-DRW2. Υπάρχει μια άποψη σχετικά με τον πιθανό ρόλο μιας προηγούμενης ιογενούς λοίμωξης (ιός ηπατίτιδας Α και άλλες ιογενείς ασθένειες), βιομηχανικών κινδύνων και φαρμάκων (κυρίως D-πενικιλλαμίνης).
Η βάση της παθογένεσης του συνδρόμου Goodpasture είναι ο σχηματισμός αυτοαντισωμάτων στις βασικές μεμβράνες των σπειραματικών τριχοειδών αγγείων των νεφρών και των κυψελίδων. Αυτά τα αντισώματα ανήκουν στην κατηγορία IgG, συνδέονται με τα αντισώματα των βασικών μεμβρανών παρουσία του συστατικού C3 του συμπληρώματος με επακόλουθη ανάπτυξη ανοσολογικής φλεγμονής των νεφρών και των κυψελίδων των πνευμόνων.
Τα αντισώματα κατά της GBM στρέφονται έναντι της μη κολλαγονώδους (NC-1) περιοχής της 3ης αλυσίδας του κολλαγόνου τύπου IV, η οποία βρίσκεται σε υψηλότερη συγκέντρωση στις βασικές μεμβράνες των νεφρικών και πνευμονικών τριχοειδών αγγείων. Η έκθεση σε περιβαλλοντικούς παράγοντες - κάπνισμα, ιογενείς λοιμώξεις του αναπνευστικού συστήματος και εισπνοή υδρογονανθρακικών εναιωρημάτων (πιο συχνά) - και, λιγότερο συχνά, η πνευμονία ενεργοποιεί την παρουσίαση κυψελιδικών τριχοειδών αντιγόνων σε κυκλοφορούντα αντισώματα σε άτομα με κληρονομική προδιάθεση (συχνότερα αυτά είναι φορείς των αλληλόμορφων HLA-DRwl5, -DR4 και -DRB1). Τα κυκλοφορούντα αντισώματα κατά της GBM συνδέονται με βασικές μεμβράνες, δεσμεύουν το συμπλήρωμα και προκαλούν κυτταρική φλεγμονώδη απόκριση, οδηγώντας στην ανάπτυξη σπειραματονεφρίτιδας ή/και πνευμονικής τριχοειδίτιδας.
Υπάρχει πιθανώς μια ορισμένη ομοιότητα στα αυτοαντιγόνα της βασικής μεμβράνης των σπειραματικών τριχοειδών αγγείων των νεφρών και των κυψελίδων. Το αυτοαντιγόνο σχηματίζεται υπό την επίδραση της βλαβερής επίδρασης του αιτιολογικού παράγοντα. Ένας άγνωστος αιτιολογικός παράγοντας βλάπτει και τροποποιεί τη δομή των βασικών μεμβρανών των νεφρών και των πνευμόνων. Η απέκκριση των προϊόντων αποικοδόμησης των σπειραματικών βασικών μεμβρανών των νεφρών επιβραδύνεται και μειώνεται όταν αυτές υποβάλλονται σε βλάβη, γεγονός που δημιουργεί φυσικά τις προϋποθέσεις για την ανάπτυξη αυτοάνοσης βλάβης στα νεφρά και τους πνεύμονες. Δεν είναι ακόμη πλήρως γνωστό ποιο συστατικό της βασικής μεμβράνης γίνεται το αυτοαντιγόνο. Προς το παρόν, θεωρείται ότι πρόκειται για το εσωτερικό δομικό συστατικό της σπειραματικής βασικής μεμβράνης του νεφρού, την αλυσίδα α3 του κολλαγόνου τύπου 4.
Τα σχηματιζόμενα ανοσοσυμπλέγματα εναποτίθενται κατά μήκος των βασικών μεμβρανών των σπειραματικών τριχοειδών αγγείων, γεγονός που οδηγεί στην ανάπτυξη μιας ανοσολογικής φλεγμονώδους διαδικασίας στο νεφρικό σπειράμα (σπειραματονεφρίτιδα) και στις κυψελίδες (κυψελίτιδα). Τα κύρια κύτταρα που εμπλέκονται στην ανάπτυξη αυτής της ανοσολογικής φλεγμονής είναι τα Τ-λεμφοκύτταρα, τα μονοκύτταρα, τα ενδοθηλιακά κύτταρα, τα πολυμορφοπύρηνα λευκοκύτταρα, τα κυψελιδικά μακροφάγα. Η αλληλεπίδραση μεταξύ τους παρέχεται από μοριακούς μεσολαβητές, κυτοκίνες (αυξητικοί παράγοντες - αιμοπετάλια, ινσουλινοειδή, β-μετασχηματιστές, ιντερλευκίνη-1, παράγοντας νέκρωσης όγκων, κ.λπ.). Οι μεταβολίτες του αραχιδονικού οξέος, οι ελεύθερες ρίζες οξυγόνου, τα πρωτεολυτικά ένζυμα, τα συγκολλητικά μόρια παίζουν σημαντικό ρόλο στην ανάπτυξη της ανοσολογικής φλεγμονής.
Η ενεργοποίηση των κυψελιδικών μακροφάγων έχει μεγάλη σημασία στην ανάπτυξη της κυψελίτιδας στο σύνδρομο Goodpasture. Στην ενεργοποιημένη κατάσταση, εκκρίνουν περίπου 40 κυτοκίνες. Οι κυτοκίνες ομάδας Ι (χημειοταξίνες, λευκοτριένια, ιντερλευκίνη-8) ενισχύουν τη ροή των πολυμορφοπύρηνων λευκοκυττάρων στους πνεύμονες. Οι κυτοκίνες ομάδας II (αυξητικοί παράγοντες - αιμοπετάλια, μακροφάγα) προάγουν την κίνηση των ινοβλαστών στους πνεύμονες. Τα κυψελιδικά μακροφάγα παράγουν επίσης ενεργές μορφές οξυγόνου, πρωτεάσες, οι οποίες βλάπτουν τον πνευμονικό ιστό.
Παθομορφολογία του συνδρόμου Goodpasture
Οι κύριες παθομορφολογικές εκδηλώσεις του συνδρόμου Goodpasture είναι:
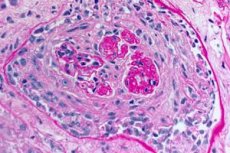
- κυρίαρχη βλάβη στην μικροκυκλοφορική κλίνη των νεφρών και των πνευμόνων. Στους πνεύμονες παρατηρείται εικόνα φλεβίτιδας, αρτηριολίτιδας, τριχοειδίτιδας με έντονα φαινόμενα καταστροφής και πολλαπλασιασμού. βλάβη στα τριχοειδή αγγεία παρατηρείται κυρίως στα μεσοκυψελιδικά διαφράγματα, αναπτύσσεται κυψελίτιδα με αιμορραγικό εξίδρωμα στις κυψελίδες. Η νεφρική βλάβη χαρακτηρίζεται από την ανάπτυξη εξωτριχοειδικής πολλαπλασιαστικής σπειραματονεφρίτιδας με επακόλουθο σχηματισμό υαλίνωσης και ίνωσης, η οποία οδηγεί στην ανάπτυξη νεφρικής ανεπάρκειας.
- έντονες ενδοκυψελιδικές αιμορραγίες.
- ανάπτυξη πνευμονικής αιμοσιδήρωσης και πνευμοσκλήρυνσης ποικίλου βαθμού σοβαρότητας, ως αποτέλεσμα της εξέλιξης της κυψελίτιδας.
Συμπτώματα του συνδρόμου Goodpasture
Η νόσος εμφανίζεται συχνότερα με κλινικές εκδηλώσεις πνευμονικής παθολογίας. Η αιμόπτυση είναι το πιο εμφανές σύμπτωμα. Ωστόσο, η αιμόπτυση μπορεί να απουσιάζει παρουσία αιμορραγικών εκδηλώσεων και ο ασθενής μπορεί να εμφανιστεί μόνο με διηθητικές αλλοιώσεις στην ακτινογραφία θώρακος ή με διήθηση και αναπνευστική δυσχέρεια ή/και ανεπάρκεια. Δύσπνοια (κυρίως με άσκηση), βήχας, αδιαθεσία, μειωμένη ικανότητα εργασίας, πόνος στο στήθος, πυρετός και απώλεια βάρους είναι συχνές. Έως και 40% των ασθενών έχουν μακροαιματουρία, αν και η πνευμονική αιμορραγία μπορεί να προηγείται των νεφρικών εκδηλώσεων κατά εβδομάδες έως χρόνια.
Κατά τη διάρκεια της αιμόπτυσης, η δύσπνοια μπορεί να αυξηθεί. Η αδυναμία και η μειωμένη ικανότητα εργασίας αποτελούν επίσης ανησυχία.
Τα συμπτώματα του συνδρόμου Goodpasture ποικίλλουν με την πάροδο του χρόνου, κυμαινόμενα από καθαρούς πνεύμονες κατά την ακρόαση έως τριγμούς και ξηρούς ρόγχους. Μερικοί ασθενείς έχουν περιφερικό οίδημα και ωχρότητα λόγω αναιμίας.
Κατά την εξέταση, εφιστάται η προσοχή στο ωχρό δέρμα, την κυάνωση των βλεννογόνων, την παστότητα ή το έντονο πρήξιμο του προσώπου, τη μειωμένη μυϊκή δύναμη και την απώλεια βάρους. Η θερμοκρασία του σώματος συνήθως αυξάνεται σε πυρετώδη επίπεδα.
Κατά την κρούση των πνευμόνων, μπορεί να παρατηρηθεί βράχυνση του κρουστικού ήχου σε εκτεταμένες εστίες πνευμονικής αιμορραγίας, αλλά αυτό παρατηρείται σπάνια. συχνότερα, δεν υπάρχουν αλλαγές στον κρουστικό ήχο.
Ένα χαρακτηριστικό ακουστικό σημάδι του συνδρόμου Goodpasture είναι ο ξηρός και ο υγρός συριγμός, ο αριθμός των οποίων αυξάνεται σημαντικά κατά τη διάρκεια ή μετά την αιμόπτυση.
Κατά την εξέταση του καρδιαγγειακού συστήματος, αποκαλύπτεται αρτηριακή υπέρταση, πιθανώς αύξηση στα όρια της σχετικής καρδιακής νωθρότητας προς τα αριστερά, πνιγμένοι καρδιακοί ήχοι, ένα απαλό συστολικό φύσημα και φύσημα περικαρδιακής τριβής εμφανίζονται με την ανάπτυξη σοβαρής νεφρικής ανεπάρκειας. Με προοδευτική νεφρική βλάβη στο φόντο σημαντικής αρτηριακής υπέρτασης, μπορεί να αναπτυχθεί οξεία ανεπάρκεια της αριστερής κοιλίας με εικόνα καρδιακού άσθματος και πνευμονικού οιδήματος. Συνήθως, αυτή η κατάσταση αναπτύσσεται στο τελικό στάδιο της νόσου.
Κατά κανόνα, η νεφρική βλάβη εκδηλώνεται αργότερα, μετά από κάποιο χρονικό διάστημα μετά την εμφάνιση πνευμονικών συμπτωμάτων. Χαρακτηριστικά κλινικά σημεία της νεφρικής παθολογίας είναι η αιματουρία (μερικές φορές η μακροαιματουρία), η ταχέως εξελισσόμενη νεφρική ανεπάρκεια, η ολιγουρία, η αρτηριακή υπέρταση.
Σε 10-15% των περιπτώσεων, το σύνδρομο Goodpasture ξεκινά με κλινικά σημάδια νεφρικής παθολογίας - εμφανίζεται η κλινική εικόνα της σπειραματονεφρίτιδας (ολιγουρία, οίδημα, αρτηριακή υπέρταση, έντονη ωχρότητα) και στη συνέχεια εντάσσονται συμπτώματα πνευμονικής βλάβης. Πολλοί ασθενείς μπορεί να έχουν μυαλγία, αρθραλγία.
Ανεξάρτητα από τις παραλλαγές έναρξης, το σύνδρομο Goodpasture στις περισσότερες περιπτώσεις είναι σοβαρό, η νόσος εξελίσσεται σταθερά, αναπτύσσεται σοβαρή πνευμονική και νεφρική ανεπάρκεια. Το προσδόκιμο ζωής των ασθενών από την έναρξη της νόσου κυμαίνεται από μερικούς μήνες έως 1-3 χρόνια. Τις περισσότερες φορές, οι ασθενείς πεθαίνουν από ουραιμία ή πνευμονική αιμορραγία.
Τι σε προβληματιζει?
Διάγνωση του συνδρόμου Goodpasture
Η διάγνωση του συνδρόμου Goodpasture απαιτεί την ανίχνευση αντισωμάτων κατά του GBM στον ορό με έμμεσο ανοσοφθορισμό ή, όταν είναι διαθέσιμο, με άμεση ενζυμική ανοσοπροσροφητική δοκιμασία (ELISA) με ανασυνδυασμένο ανθρώπινο NC-1 a3. Άλλες ορολογικές εξετάσεις, όπως η εξέταση αντιπυρηνικών αντισωμάτων (ANA), χρησιμοποιούνται για την ανίχνευση του ΣΕΛ και ο τίτλος αντιστρεπτολυσίνης-Ο για την ανίχνευση της μεταστρεπτοκοκκικής σπειραματονεφρίτιδας, η οποία μπορεί να είναι η αιτία πολλών περιπτώσεων πνευμονονεφρικού συνδρόμου. Το ANCA είναι θετικό (σε περιφερικά δείγματα) στο 25% των περιπτώσεων του συνδρόμου Goodpasture. Η νεφρική βιοψία μπορεί να ενδείκνυται εάν υπάρχει σπειραματονεφρίτιδα (αιματουρία, πρωτεϊνουρία, λάσπη ερυθρών αιμοσφαιρίων στην ανάλυση ούρων ή/και νεφρική ανεπάρκεια). Η ταχέως εξελισσόμενη εστιακή τμηματική νεκρωτική σπειραματονεφρίτιδα με προοδευτική πορεία βρίσκεται στη βιοψία στο σύνδρομο Goodpasture και σε όλες τις άλλες αιτίες πνευμονονεφρικού συνδρόμου. Η χρώση ανοσοφθορισμού του νεφρικού ή πνευμονικού ιστού αποκαλύπτει κλασικά γραμμική εναπόθεση IgG κατά μήκος των σπειραματικών ή κυψελιδικών τριχοειδών αγγείων. Παρατηρείται επίσης σε διαβητική νεφρική και ινώδη σπειραματονεφρίτιδα, μια σπάνια διαταραχή που προκαλεί πνευμονονεφρικό σύνδρομο, αλλά η ανίχνευση αντισωμάτων GBM σε αυτές τις διαταραχές είναι μη ειδική.
Οι δοκιμασίες πνευμονικής λειτουργίας και η βρογχοκυψελιδική πλύση δεν είναι διαγνωστικές του συνδρόμου Goodpasture, αλλά μπορούν να χρησιμοποιηθούν για την επιβεβαίωση της παρουσίας διάχυτης κυψελιδικής αιμορραγίας σε ασθενείς με σπειραματονεφρίτιδα και πνευμονικά διηθήματα αλλά χωρίς αιμόπτυση. Το υγρό πλύσης που παραμένει αιμορραγικό μετά από πολλαπλές πλύσεις μπορεί να επιβεβαιώσει το διάχυτο αιμορραγικό σύνδρομο, ειδικά εάν υπάρχει ταυτόχρονη μείωση του αιματοκρίτη.
 [ 3 ]
[ 3 ]
Εργαστηριακή διάγνωση του συνδρόμου Goodpasture
- Γενική εξέταση αίματος. Χαρακτηριστικά χαρακτηριστικά είναι η υποχρωμική αναιμία λόγω ανεπάρκειας σιδήρου, η υποχρωμία, η ανισοκυττάρωση, η ποικιλοκυττάρωση των ερυθροκυττάρων. Παρατηρούνται επίσης λευκοκυττάρωση, μετατόπιση του λευκοκυττάρου προς τα αριστερά και σημαντική αύξηση της ΤΚΕ.
- Γενική ανάλυση ούρων. Πρωτεΐνη (ο βαθμός πρωτεϊνουρίας μπορεί να είναι σημαντικός), κύλινδροι (κοκκιώδεις, υαλώδεις, ερυθροκυττάρων), ερυθροκύτταρα (μπορεί να εμφανιστεί μακροαιματουρία) ανευρίσκονται στα ούρα. Καθώς η χρόνια νεφρική ανεπάρκεια εξελίσσεται, η σχετική πυκνότητα των ούρων μειώνεται και αναπτύσσεται ισοϋποσθενουρία στη δοκιμασία Zimnitsky.
- Βιοχημική εξέταση αίματος. Αυξημένα επίπεδα ουρίας, κρεατινίνης, απτοσφαιρίνης, σερομουκοειδούς, α2 και γ-σφαιρινών στο αίμα, μειωμένη περιεκτικότητα σε σίδηρο.
- Ανοσολογικές μελέτες. Μπορεί να ανιχνευθεί μείωση στον αριθμό των καταστολέων των Τ-λεμφοκυττάρων, ανιχνεύονται κυκλοφορούντα ανοσοσυμπλέγματα. Αντισώματα στη βασική μεμβράνη των σπειραματικών και κυψελιδικών τριχοειδών αγγείων ανιχνεύονται με έμμεσες ανοσοφθορικές ή ραδιοανοσολογικές μεθόδους.
- Ανάλυση πτυέλων. Τα πτύελα περιέχουν πολλά ερυθροκύτταρα, αιμοσιδηρίνη, ανιχνεύονται σιδηροφάγα.
Ενόργανη διάγνωση του συνδρόμου Goodpasture
- Ακτινογραφική εξέταση των πνευμόνων. Χαρακτηριστικά σημεία ακτινογραφίας είναι οι πνευμονικές διηθήσεις στην περιοχή της ρίζας που εξαπλώνονται στο κάτω και μεσαίο τμήμα των πνευμόνων, καθώς και οι προοδευτικές, συμμετρικές, αμφοτερόπλευρες νεφώδεις διηθήσεις.
- Μελέτη της λειτουργίας της εξωτερικής αναπνοής. Η σπιρομέτρηση αποκαλύπτει έναν περιοριστικό τύπο αναπνευστικής ανεπάρκειας (μειωμένη ζωτική χωρητικότητα), ενώ καθώς η νόσος εξελίσσεται, εντάσσεται ένας αποφρακτικός τύπος αναπνευστικής ανεπάρκειας (μειωμένος FEV1, δείκτης Tiffeneau).
- ΗΚΓ. Αποκαλύπτονται σημάδια σοβαρής μυοκαρδιακής δυστροφίας αναιμικής και υποξικής γένεσης (μείωση του πλάτους των κυμάτων Τ και του διαστήματος ST σε πολλές απαγωγές, συχνότερα στις αριστερές θωρακικές απαγωγές). Με σοβαρή αρτηριακή υπέρταση, εμφανίζονται σημάδια υπερτροφίας του μυοκαρδίου της αριστερής κοιλίας.
- Η ανάλυση αερίων αίματος αποκαλύπτει αρτηριακή υποξαιμία.
- Εξέταση βιοψιών πνεύμονα και νεφρού. Πραγματοποιείται βιοψία του πνευμονικού ιστού (ανοιχτή βιοψία) και των νεφρών για την τελική επαλήθευση της διάγνωσης, εάν είναι αδύνατο να διαγνωστεί με ακρίβεια η νόσος με μη επεμβατικές μεθόδους. Πραγματοποιείται ιστολογική και ανοσολογική εξέταση των βιοψιών. Τα ακόλουθα σημεία είναι χαρακτηριστικά του συνδρόμου Goodpasture:
- η παρουσία μορφολογικών σημείων σπειραματονεφρίτιδας (συχνότερα εξωτριχοειδικής), αιμορραγικής κυψελίτιδας, αιμοσιδήρωσης και διάμεσης ίνωσης.
- ανίχνευση γραμμικών εναποθέσεων IgG και συστατικού συμπληρώματος C3 στις βασικές μεμβράνες των πνευμονικών κυψελίδων και των νεφρικών σπειραμάτων χρησιμοποιώντας τη μέθοδο ανοσοφθορισμού.
Διαγνωστικά κριτήρια για το σύνδρομο Goodpasture
Κατά τη διάγνωση του συνδρόμου Goodpasture, συνιστάται η χρήση των ακόλουθων κριτηρίων.
- Συνδυασμός πνευμονικής παθολογίας και νεφρικής παθολογίας, δηλαδή αιμόπτυση (συχνά πνευμονική αιμορραγία), δύσπνοια και συμπτώματα σπειραματονεφρίτιδας.
- Σταθερά προοδευτική πορεία της νόσου με την ανάπτυξη αναπνευστικής και νεφρικής ανεπάρκειας.
- Ανάπτυξη αναιμίας από ανεπάρκεια σιδήρου.
- Ανίχνευση κατά την ακτινογραφική εξέταση των πνευμόνων πολλαπλών διμερών νεφωδών διηθήσεων στο φόντο της δικτυωτής παραμόρφωσης του πνευμονικού σχεδίου.
- Ανίχνευση στο αίμα υψηλών τίτλων κυκλοφορούντων αντισωμάτων στη βασική μεμβράνη των νεφρικών σπειραμάτων και κυψελίδων.
- Ανίχνευση γραμμικών εναποθέσεων IgG και συστατικού συμπληρώματος C3 στις βασικές μεμβράνες των σπειραματικών και κυψελιδικών τριχοειδών αγγείων.
- Απουσία άλλων συστηματικών (εκτός από πνευμονικές και νεφρικές) εκδηλώσεων.
Διαφορική διάγνωση του συνδρόμου Goodpasture
Το σύνδρομο Goodpasture πρέπει να διαφοροποιείται από μια σειρά ασθενειών που εκδηλώνονται με αιμόπτυση ή πνευμονική αιμορραγία. Είναι απαραίτητο να αποκλειστούν οι ογκολογικές παθήσεις των βρόγχων και των πνευμόνων, η φυματίωση, τα πνευμονικά αποστήματα, οι βρογχεκτασίες, οι καρδιακές και αγγειακές παθήσεις (που οδηγούν σε συμφόρηση και υπέρταση στην πνευμονική κυκλοφορία), η συστηματική αγγειίτιδα, η αιμορραγική διάθεση.
Πρόγραμμα Ελέγχου για το Σύνδρομο Goodpasture
- Γενικές εξετάσεις αίματος και ούρων.
- Βιοχημική εξέταση αίματος: προσδιορισμός συνολικής πρωτεΐνης και κλασμάτων πρωτεΐνης, κρεατινίνης και ουρίας, τρανσαμινασών, σερομουκοειδούς, απτοσφαιρίνης, ινώδους, σιδήρου.
- Ανάλυση πτυέλων: κυτταρολογική εξέταση, προσδιορισμός σιδηροφάγων.
- Ανοσολογικές μελέτες: προσδιορισμός της περιεκτικότητας σε Β- και Τ-λεμφοκύτταρα, υποπληθυσμοί Τ-λεμφοκυττάρων, ανοσοσφαιρίνες, κυκλοφορούντα ανοσοσυμπλέγματα, αντισώματα στις βασικές μεμβράνες των σπειραμάτων των νεφρών και των κυψελίδων.
- Ακτινογραφική εξέταση των πνευμόνων.
- ΗΚΓ.
- Σπιρομέτρηση.
- Εξέταση βιοψιών πνεύμονα και νεφρού.
Ποιες δοκιμές χρειάζονται;
Θεραπεία του συνδρόμου Goodpasture
Η θεραπεία του συνδρόμου Goodpasture περιλαμβάνει καθημερινή ή κάθε δεύτερη μέρα ανταλλαγή πλάσματος για 2 έως 3 εβδομάδες (ανταλλαγή πλάσματος 4 L) για την απομάκρυνση αντισωμάτων κατά του GBM, σε συνδυασμό με ενδοφλέβια γλυκοκορτικοειδή (συνήθως μεθυλπρεδνιζολόνη 1 g για τουλάχιστον 20 λεπτά κάθε δεύτερη μέρα 3 φορές με πρεδνιζολόνη 1 mg/kg σωματικού βάρους ημερησίως) και κυκλοφωσφαμίδη (2 mg/kg μία φορά την ημέρα) για 6 έως 12 μήνες για την πρόληψη του σχηματισμού νέων αντισωμάτων. Η θεραπεία μπορεί να μειωθεί σταδιακά όταν η πνευμονική και νεφρική λειτουργία παύσει να βελτιώνεται. Η μακροχρόνια θνησιμότητα σχετίζεται με τον βαθμό νεφρικής δυσλειτουργίας κατά την έναρξη της νόσου. Οι ασθενείς που χρειάζονται αιμοκάθαρση νωρίς και εκείνοι με περισσότερο από 50% ημικυκλικούς νεφρώνες στη βιοψία έχουν χρόνο επιβίωσης μικρότερο από 2 χρόνια και συχνά χρειάζονται αιμοκάθαρση, εκτός εάν ληφθεί υπόψη η μεταμόσχευση νεφρού. Η αιμόπτυση μπορεί να είναι ένα καλό προγνωστικό σημάδι επειδή οδηγεί σε έγκαιρη ανίχνευση της νόσου. Η μειοψηφία των ασθενών που είναι ANCA-θετικοί ανταποκρίνονται καλύτερα στη θεραπεία για το σύνδρομο Goodpasture. Η υποτροπή εμφανίζεται σε ένα μικρό ποσοστό περιπτώσεων και σχετίζεται με το συνεχιζόμενο κάπνισμα και τη λοίμωξη του αναπνευστικού συστήματος. Σε ασθενείς με νεφρική νόσο τελικού σταδίου που έχουν υποβληθεί σε μεταμόσχευση νεφρού, η νόσος μπορεί να υποτροπιάσει στο μόσχευμα.
Ποια είναι η πρόγνωση για το σύνδρομο Goodpasture;
Το σύνδρομο Goodpasture συχνά εξελίσσεται ταχέως και μπορεί να αποβεί μοιραίο εκτός εάν διαγνωστεί και αντιμετωπιστεί έγκαιρα. Η πρόγνωση είναι καλή όταν η θεραπεία ξεκινά πριν από την εμφάνιση αναπνευστικής ή νεφρικής ανεπάρκειας.
Η άμεση επιβίωση κατά τη στιγμή της πνευμονικής αιμορραγίας και της αναπνευστικής ανεπάρκειας σχετίζεται με την εξασφάλιση της βατότητας των αεραγωγών· η ενδοτραχειακή διασωλήνωση και ο μηχανικός αερισμός συνιστώνται σε ασθενείς με οριακά επίπεδα αερίων αρτηριακού αίματος και επικείμενη αναπνευστική ανεπάρκεια.

