Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Η καρκινομάτωση είναι μια επιπλοκή του πρωτοπαθούς καρκίνου
Τελευταία επισκόπηση: 18.10.2021

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
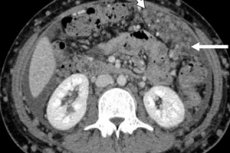
Εάν, με μεταστάσεις πρωτογενούς όγκου, τα καρκινικά κύτταρα μετακινούνται στους ιστούς άλλων οργάνων, απειλώντας να τα βλάψουν, τότε η καρκινομάτωση σημαίνει την ανάπτυξη κακοηθών σχηματισμών - μεταστατικών καρκινωμάτων ή αδενοκαρκινωμάτων - μετά την εξάπλωση από την κύρια εστίαση. Οι ογκολόγοι στις περισσότερες περιπτώσεις χρησιμοποιούν αυτόν τον όρο για οποιονδήποτε τύπο δευτερογενών καρκινικών όγκων οποιασδήποτε περιοχής.
Στο ICD-10, αυτή η κατάσταση ορίζεται ως διάδοση κακοήθους νεοπλάσματος (μη καθορισμένο) με κωδικό C80.0.
Επιδημιολογία
Σύμφωνα με ορισμένες εκτιμήσεις, η περιτοναϊκή καρκινομάτωση ανιχνεύεται στο 5-8% των καρκινοπαθών με καρκίνο του παχέος εντέρου - αδενοκαρκίνωμα του ορθού , ο οποίος είναι ένας από τους πιο κοινούς καρκίνους στον κόσμο (διαγιγνώσκεται κάθε χρόνο σε 1,4 εκατομμύρια άτομα). Ταυτόχρονα, κατά τη στιγμή της διάγνωσης, παρατηρείται περιτοναϊκή καρκινομάτωση σε σχεδόν 10% των ασθενών με καρκίνο του παχέος εντέρου και περίπου στο 70% των ασθενών με καρκίνωμα των ωοθηκών.
Σύμφωνα με στατιστικά στοιχεία, η πνευμονική λεμφογενής καρκινομάτωση αντιπροσωπεύει το 6-8% των περιπτώσεων δευτερογενούς (μεταστατικού) καρκίνου του πνεύμονα. [1]
Η λεπτομενική καρκινομάτωση εμφανίζεται στο 1-5% των στερεών καρκίνων, στο 5-15% των αιματολογικών κακοηθειών και στο 1-2% των πρωτοπαθών καρκίνων του εγκεφάλου.
Αιτίες καρκινομάτωση
Η ανάπτυξη της καρκινομάτωσης δεν έχει άλλο λόγο από την παρουσία ενός πρωτοπαθούς κακοήθους όγκου και τη μετάστασή του. Δηλαδή, μια τέτοια κατάσταση είναι δυνατή μόνο σε καρκινοπαθείς και αντιπροσωπεύει τη διάδοση του καρκίνου και την εξέλιξή του. [2]
Διακρίνοντας τους τύπους καρκινομάτωσης με τον τρόπο εξάπλωσης των καρκινικών κυττάρων, οι ειδικοί σημειώνουν τη λεμφογενή καρκινομάτωση (μέσω των λεμφικών αγγείων και του λεμφικού συστήματος αποστράγγισης), το οποίο αναπτύσσεται με μεταστάσεις στους λεμφαδένες , λέμφωμα μη-Hodgkin, καρκίνο των ωοθηκών ή νευροενδοκρινικούς όγκους.
Σε ασθενείς με λευχαιμία, καθώς και με κακοήθεις όγκους του μαστικού αδένα και των πνευμόνων, μπορεί να εμφανιστεί αιματογενής εξάπλωση μεταστάσεων - με βλάβη, αντίστοιχα, στον εγκέφαλο και τα κοιλιακά όργανα.
Και με εξάπλωση της εμφύτευσης - άμεση εισβολή καρκινικών κυττάρων από όγκους του εντέρου, του στομάχου, του παγκρέατος, της μήτρας ή των ωοθηκών - η καρκινομάτωση μπορεί να αναπτυχθεί στους πνεύμονες, το περιτόναιο και το ήπαρ.
Οι δευτερογενείς κακοήθεις όγκοι ταξινομούνται επίσης ανάλογα με τον εντοπισμό. Η καρκινωμάτωση των πνευμόνων συμβαίνει όταν οι όγκοι του μαστού, της μήτρας ή των ωοθηκών μετασταθούν. καρκίνος των νεφρών, του παγκρέατος ή του θυρεοειδούς αδένα, του καρκίνου του προστάτη .
Με κακοήθη νεοπλάσματα των πνευμόνων, του μαστού, του στομάχου, καθώς και με οποιονδήποτε όγκο ικανό να μετασταθεί στους πνεύμονες και στη μεσοθωρακική περιοχή, μπορεί να αναπτυχθεί καρκινομάτωση του υπεζωκότα και του υπεζωκοτικού κοιλοτήτων. [3]
Η καρκινομάτωση της κοιλιακής κοιλότητας (cavum peritonei) είναι το αποτέλεσμα μεταστάσεων στην κοιλιακή κοιλότητα . Και η εξάπλωση του καρκίνου της γαστρεντερικής οδού ή του γυναικείου αναπαραγωγικού συστήματος προκαλείται από καρκινομάτωση του περιτοναίου (περιτόναιο). Σύμφωνα με τους ειδικούς, η περιτοναϊκή καρκινομάτωση προκαλείται συχνότερα από μετάσταση κακοήθων νεοπλασμάτων του στομάχου, του παγκρέατος, των ωοθηκών και του ορθοκολικού καρκινώματος, καθώς και πρωτοπαθών εξωκοιλιακών όγκων - μαστικοί αδένες, πνεύμονες, κακοήθη μελάνωμα του δέρματος , λεμφώματα υψηλού βαθμού.
Με μια ογκολογική ασθένεια οποιουδήποτε οργάνου της κοιλιακής και κοιλιακής κοιλότητας, μπορεί να ανιχνευθεί καρκινομάτωση του οmentum, η ανάπτυξη της οποίας συμβαίνει από τη λεμφογενή οδό - μέσω του λεμφικού συστήματος του μεγαλύτερου ομίου - και οδηγεί σε διείσδυση μαλακών ιστών στον λιπώδη ιστό.
Ο πρωταρχικός καρκίνος του στομάχου διαγιγνώσκεται πολύ συχνά, αλλά η καρκινωμάτωση του στομάχου - με μεταστάσεις σε αυτό το όργανο του καρκίνου των πλακωδών κυττάρων του οισοφάγου, του καρκινώματος των νεφρικών κυττάρων, του λοβιακού καρκινώματος του μαστού ή του καρκίνου των ωοθηκών - είναι μια σπάνια κατάσταση.
Όταν η μετάσταση στο έντερο μπορεί να κατανεμηθεί στην πλειονότητα των όγκων της κοιλιακής κοιλότητας, υπάρχει καρκινώματα του εντέρου και καρκίνος του παχέος εντέρου ή του ορθού - καρκινώματα του παχέος εντέρου (τμήμα του παχέος εντέρου).
Αιτιολογικά σχετίζεται με μελάνωμα, όγκους των πνευμόνων, ωοθηκών, στομάχου και εντέρων, πάγκρεας και προστάτη, καρκινώματος του ήπατος.
Στις περισσότερες περιπτώσεις, η καρκινομάτωση των ωοθηκών είναι συνέπεια μετάστασης όγκων της μήτρας, του μαστού, του γαστρεντερικού σωλήνα και της ουροδόχου κύστης.
Μια καθυστερημένη και σπάνια επιπλοκή των κακοήθων όγκων του μαστού, των πνευμόνων και του μελανώματος, οι οποίες μεταστάσεις στον εγκέφαλο μέσω του αίματος ή του εγκεφαλονωτιαίου (εγκεφαλονωτιαίου) υγρού, είναι η καρκινομάτωση των μηνιγγιών ή η λεπτομινιγική καρκινομάτωση (λεπτόμυγγες - αραχνοειδείς και μαλακές μεμβράνες του εγκεφάλου).
Παράγοντες κινδύνου
Αδιαμφισβήτητοι παράγοντες κινδύνου για την ανάπτυξη καρκινομάτωσης είναι: η παρουσία ενός πρωτογενούς όγκου με υψηλό βαθμό κακοήθειας, τα τελευταία στάδια του πρωτογενούς όγκου (ΤΚ και Τ4), μεταστάσεις στους λεμφαδένες και σπλαχνικές μεταστάσεις.
Έτσι, ο κίνδυνος ανάπτυξης διαδεδομένων κακοήθων νεοπλασμάτων στην κοιλιακή κοιλότητα ή στο κοιλιακό τοίχωμα στον καρκίνο του παχέος εντέρου στο στάδιο Τ3 δεν υπερβαίνει το 10%, και στο στάδιο Τ4 είναι 50%.
Η απειλή της καρκινομάτωσης αυξάνεται επίσης σε περιπτώσεις μη ριζικής εκτομής του πρωτογενούς όγκου και της λεπτομινενικής καρκινώματος - με χειρουργική αφαίρεση του νεοπλάσματος χωρίς ακτινοθεραπεία ολόκληρου του εγκεφάλου.
Παθογένεση
Τα παθολογικά αλλοιωμένα καρκινικά κύτταρα χαρακτηρίζονται από παραβίαση της εσωτερικής δομής και των μεταβολικών διεργασιών (με κυριαρχία του αναβολισμού), καθώς και καταστολή της κυτταρικής ανοσίας με τον μετασχηματισμό των Τ-λεμφοκυττάρων, τα οποία αρχίζουν να δρουν ως τοξίνες στους ιστούς που περιβάλλουν τον καρκίνο κύτταρα. Επιπλέον, υπό την επίδραση καρκινικών κυττάρων, ενεργοποιείται η ανάπτυξη ινοβλαστών, λιποκυττάρων, ενδοθηλιακών, μεσοθηλιακών και βλαστικών κυττάρων - με την απώλεια των φυσιολογικών ιδιοτήτων και λειτουργιών τους. [4]
Ιδιαίτερα σημαντική στον μηχανισμό της ογκολογικής διαδικασίας είναι η διακοπή του φυσιολογικού κυτταρικού κύκλου στον καρκινικό ιστό, οδηγώντας σε ανεξέλεγκτο πολλαπλασιασμό μεταλλαγμένων κυττάρων τόσο στην κύρια εστίαση όσο και όταν εξαπλώνονται πέρα από αυτό.
Η παθογένεση δευτερογενών κακοηθών νεοπλασμάτων με διάφορους εντοπισμούς στην καρκινομάτωση οφείλεται στην απολέπιση - την ικανότητα των κυττάρων των πρωτογενών όγκων να απολέγονται, την εξάπλωσή τους μέσω λεμφικών αγγείων, αίματος, περιτοναϊκού και εγκεφαλονωτιαίου υγρού και άμεσης εισβολής, καθώς και προσκόλλησης (ενδομοριακή σύνδεση) υγιών κυττάρων σε καρκινικά κύτταρα, τα οποία πολλαπλασιάζονται γρήγορα σε οζώδη βλάβη στους επιφανειακούς ιστούς των οργάνων.
Συμπτώματα καρκινομάτωση
Από όπου αναπτύσσεται η καρκινομάτωση και πόσο εκτεταμένη είναι η βλάβη του οργάνου, εξαρτώνται τα κύρια συμπτώματά της.
Έτσι, τα πρώτα σημάδια πνευμονικής καρκινομάτωσης μπορούν να εκδηλωθούν με δύσπνοια και αιμόπτυση. καρκινομάτωση του περιτοναίου - η ανώμαλη διεύρυνση και φούσκωμα της άνω κοιλίας. διάχυτο κακοήθη νεόπλασμα του στομάχου εκδηλώνεται συχνά από περιοδικό κοιλιακό άλγος και από το ήπαρ - από ίκτερο.
Τα πιο συνηθισμένα συμπτώματα της περιτοναϊκής καρκινομάτωσης είναι ο ασκίτης (που αναπτύσσεται λόγω κακοήθους νεοπλάσματος που εμποδίζει την εκροή της λέμφου ή έκκριση υγρού στην κοιλιακή κοιλότητα), ναυτία, καχεξία (γενική εξάντληση με σημαντική μείωση του σωματικού βάρους) και εντερική απόφραξη ( λόγω πάχυνσης του εντερικού τοιχώματος και συμπίεσης του ορθού). Με οζώδεις σχηματισμούς στα εντερικά τοιχώματα (μερικές φορές έως και αρκετά εκατοστά σε μέγεθος), είναι δυνατοί πιασμένοι ή τραυματικοί πόνοι. [5]
Επηρεάζοντας τις ωοθήκες, η καρκινομάτωση μπορεί να προκαλέσει δυσφορία στους ασθενείς, πόνο, δύσπνοια, φούσκωμα, ανορεξία.
Στην καρκινομάτωση των μηνιγγιών του εγκεφάλου, παρατηρούνται συμπτώματα που προκαλούνται από βλάβη στα νεύρα που διασχίζουν τον υποαραχνοειδή χώρο, άμεση εισβολή όγκου στον εγκέφαλο ή στον νωτιαίο μυελό, διαταραχές εγκεφαλικής κυκλοφορίας και απόφραξη της εκροής εγκεφαλονωτιαίου υγρού. Η κλινική εικόνα είναι αρκετά μεταβλητή και μπορεί να περιλαμβάνει πονοκεφάλους, έμετο, μειωμένη κατάποση, σύγχυση και προοδευτική νευρολογική δυσλειτουργία.
Επιπλοκές και συνέπειες
Οι βασικές συνέπειες της καρκινομάτωσης οποιασδήποτε θέσης είναι η μειωμένη επιβίωση των ασθενών. Έτσι, σε περισσότερους από τους μισούς ασθενείς με καρκίνο του στομάχου, η εξέλιξη της νόσου οδηγεί σε περιτοναϊκή καρκινομάτωση, ελλείψει θεραπείας, το μέσο ποσοστό επιβίωσης δεν υπερβαίνει τους τρεις μήνες και μετά τη χημειοθεραπεία, δέκα μήνες.
Χωρίς την κατάλληλη θεραπεία, η καρκινωμάτωση της λεπτομυγδαινίας είναι θανατηφόρα σε ένα μήνα έως ενάμισι μήνα, αλλά η χημειοθεραπεία μπορεί να παρατείνει τη ζωή σε τρεις έως έξι μήνες.
Οι πιο συχνές επιπλοκές της περιτοναϊκής καρκινώματος: εξασθενημένη γαστρεντερική κινητικότητα, πύλη υπέρταση , απόφραξη του εντέρου, σπληνομεγαλία , ηπατική εγκεφαλοπάθεια , εντερική απόφραξη, σχηματισμός εντερικού συρίγγου, περιτονίτιδα. [6]
Σε όλους τους ασθενείς με καρκίνο, ο κίνδυνος θρομβοεμβολής στην καρκινομάτωση αυξάνεται αρκετές φορές, καθώς ο σχηματισμός θρόμβων αίματος στις φλέβες στον καρκίνο προκαλείται από την επίδραση των όγκων στο σύστημα ομοιόστασης και την πήξη του αίματος.
Διαγνωστικά καρκινομάτωση
Στην περίπτωση της καρκινομάτωσης, η διάγνωση αποσκοπεί στην επαλήθευση της φύσης της νόσου και στην εκτίμηση της σοβαρότητάς της.
Απαιτούνται εξετάσεις αίματος για δείκτες όγκου και επίπεδα κρεατινίνης στον ορό. ανάλυση του ενδοκοιλιακού υγρού (με ασκίτη) - για τον αριθμό των ουδετερόφιλων. ανάλυση του εγκεφαλονωτιαίου υγρού - για την παρουσία κακοήθων κυττάρων και το επίπεδο πρωτεΐνης και γλυκόζης. γενική ανάλυση ούρων. Απαιτείται βιοψία και ιστολογική ανάλυση του δείγματος ιστού για την επιλογή μιας μεθόδου θεραπείας.
Η οπτικοποίηση της παθολογικής κατάστασης των προσβεβλημένων οργάνων παρέχεται από όργανα διάγνωσης: ακτινογραφία, υπερηχογράφημα, CT, μαγνητική τομογραφία (σε περίπτωση υποψίας βλάβης στις μηνιγγίνες - μαγνητική τομογραφία με ενίσχυση της αντίθεσης). [7]
Διαφορική διάγνωση
Η διαφορική διάγνωση πραγματοποιείται με πρωτογενή πολλαπλά κακοήθη νεοπλάσματα. περιτοναϊκή καρκινωμάτωση - με μίμηση της φυματίωσης, καθώς και λεμφομάτωση, ψευδοτομύωμα και πρωτογενές περιτοναϊκό μεσοθηλίωμα. Η πνευμονική καρκινομάτωση πρέπει να διαφοροποιείται από την ιογενή και τη λεμφοκυτταρική διάμεση πνευμονία, την πνευμονίτιδα ακτινοβολίας και την πνευμονική σαρκοείδωση.
Διαβάστε περισσότερα στις εκδόσεις:
Ποιος θα επικοινωνήσει;
Θεραπεία καρκινομάτωση
Η θεραπεία των διάχυτων κακοηθών νεοπλασμάτων πραγματοποιείται χρησιμοποιώντας τις ίδιες μεθόδους με τη θεραπεία των πρωτοπαθών κακοήθων όγκων, αλλά σε πολλές περιπτώσεις είναι, στην πραγματικότητα, ανακουφιστική.
Η χειρουργική θεραπεία συνίσταται στην πληρέστερη απομάκρυνση του καρκινικού όγκου - πλήρη κυτταροαγωγική χειρουργική επέμβαση. [8]
Μετά από αυτό, συνταγογραφείται θεραπεία ακτινοβολίας (με σημαντική ποσότητα ιστού όγκου) και πορεία χημειοθεραπείας : είτε ενδοφλέβια χημειοθεραπεία είτε ενδορραχιαία (με την εισαγωγή φαρμάκων στο εγκεφαλονωτιαίο υγρό με επισκληρίδια ενέσεις). Και υπερθερμική ενδοεγχειρητική περιτοναϊκή (ενδοπεριτοναϊκή) χημειοθεραπεία (HIPEC) μπορεί να πραγματοποιηθεί σε ασθενείς με περιτοναϊκή καρκινομάτωση. Ποια φάρμακα μπορούν να χρησιμοποιηθούν σε αυτήν την περίπτωση, διαβάστε αναλυτικά τα υλικά:
Είναι επίσης δυνατό να συνταγογραφηθούν φάρμακα της ομάδας αντιμεταβολίτη, για παράδειγμα, η μεθοτρεξάτη, η οποία καταστέλλει τον πολλαπλασιασμό των καρκινικών κυττάρων. Και στη στοχευμένη φαρμακευτική θεραπεία, χρησιμοποιούνται αντικαρκινικά φάρμακα της ομάδας μονοκλωνικών αντισωμάτων, όπως Ipilimumab, Pembrolizumab, Bevacizumab (Avastin), Trastuzumab (Gerticad), Rituximab (Rituksan) κ.λπ.
Πρόληψη
Οι ογκολόγοι πιστεύουν ότι η κύρια πρόληψη του σχηματισμού δευτερογενών καρκινικών όγκων είναι η έγκαιρη ανίχνευση πρωτοπαθών κακοήθων όγκων και η άμεση θεραπεία τους. Ως ένδειξη, δίνεται η κατάσταση με τη διάγνωση ενός από τους πιο θανατηφόρους τύπους ογκολογίας στις γυναίκες - καρκίνος των ωοθηκών, ο οποίος σε περισσότερα από το 70% των περιπτώσεων ανιχνεύεται μόνο σε στάδια III-IV.
Πρόβλεψη
Αναλύοντας το χρόνο επιβίωσης των ασθενών με καρκινομάτωση, οι ειδικοί λένε ότι η πρόγνωση είναι κακή. [9]Επειδή δεν υπάρχει πραγματική ελπίδα για θεραπεία σε πολλές περιπτώσεις.

