Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Νευροβλάστωμα στα παιδιά: αιτίες, διάγνωση, θεραπεία
Τελευταία επισκόπηση: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
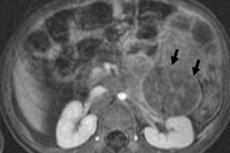
Στην παιδιατρική ογκολογία, ένα από τα πιο συχνά εξωκρανιακά νεοπλάσματα είναι το νευροβλάστωμα στα παιδιά, το οποίο είναι ένας εμβρυϊκός κακοήθης όγκος νευροβλαστών της νευρικής ακρολοφίας, δηλαδή εμβρυϊκών (ανώριμων) νευρικών κυττάρων του συμπαθητικού νευρικού συστήματος.
Επιδημιολογία
Σύμφωνα με στατιστικά στοιχεία της Διεθνούς Ομάδας Κινδύνου Νευροβλαστώματος (INRG), το νευροβλάστωμα ευθύνεται για περίπου το 8% όλων των ογκολογικών παθήσεων στα παιδιά παγκοσμίως και είναι τρίτο σε συχνότητα εμφάνισης, μετά τη λευχαιμία και τους όγκους του εγκεφάλου.
Σύμφωνα με άλλα στοιχεία, το νευροβλάστωμα ευθύνεται για περίπου το 28% όλων των καρκίνων σε βρέφη. Περισσότερο από το ένα τρίτο των περιπτώσεων νευροβλαστώματος διαγιγνώσκεται σε παιδιά κάτω του ενός έτους. Η μέση ηλικία διάγνωσης είναι 19-22 μήνες. Περισσότερο από το 90% των διαγνωσμένων περιπτώσεων εμφανίζεται σε παιδιά ηλικίας δύο έως πέντε ετών (με κυρίαρχη συχνότητα εμφάνισης τα αγόρια). Η κορύφωση της συχνότητας εμφάνισης παρατηρείται στην ηλικία των δύο έως τριών ετών, ενώ οι περιπτώσεις σε παιδιά άνω των πέντε ετών αντιπροσωπεύουν λιγότερο από 10%.
Αιτίες νευροβλαστώματα
Μελετώντας τα αίτια του νευροβλαστώματος, οι ερευνητές κατέληξαν στο συμπέρασμα ότι αυτός ο όγκος στα παιδιά εμφανίζεται λόγω σποραδικών γενετικών μεταλλάξεων κατά την εμβρυογένεση ή την πρώιμη μεταγεννητική ανάπτυξη. Ωστόσο, δεν είναι γνωστό τι προκαλεί αυτές τις γονιδιακές αλλαγές, καθώς δεν έχει εντοπιστεί καμία επίδραση τερατογόνων περιβαλλοντικών παραγόντων.
Αυτοί οι όγκοι μπορούν να εμφανιστούν οπουδήποτε, συμπεριλαμβανομένου του μεσοθωρακίου, του λαιμού, της κοιλιάς, των επινεφριδίων, των νεφρών, της σπονδυλικής στήλης και της λεκάνης.
Σε σπάνιες περιπτώσεις, το νευροβλάστωμα σε βρέφη μπορεί να σχετίζεται με μια κληρονομική μετάλλαξη. Συγκεκριμένα, μια μετάλλαξη στο γονίδιο της πρωτεΐνης μεμβράνης CD246 στο χρωμόσωμα 2 - το ένζυμο τυροσινική κινάση ALK, το οποίο εξασφαλίζει τις διακυτταρικές επικοινωνίες και παίζει σημαντικό ρόλο στη λειτουργία του νευρικού συστήματος, και στο γονίδιο της πρωτεΐνης PHOX2B (στο χρωμόσωμα 4), το οποίο εμπλέκεται στην ωρίμανση των νευρικών κυττάρων.
Το νευροβλάστωμα μπορεί επίσης να σχετίζεται με νευροϊνωμάτωση τύπου 1 στην παιδική ηλικία,σύνδρομο Beckwith-Wiedemann και υπερινσουλιναιμική υπογλυκαιμία (παγκρεατίτιδα από νεσιδιοβλάστωση).
Παράγοντες κινδύνου
Σήμερα, η κληρονομικότητα αναγνωρίζεται ως παράγοντας κινδύνου για την ανάπτυξη νευροβλαστώματος στα παιδιά - η παρουσία αυτού του όγκου στο οικογενειακό ιστορικό, καθώς και οι συγγενείς ανωμαλίες που σχετίζονται με γονιδιακές μεταλλάξεις κατά την ενδομήτρια ανάπτυξη. Αυτό ισχύει ιδιαίτερα για περιπτώσεις ανάπτυξης αρκετών νεοπλασμάτων σε διαφορετικά όργανα.
Κανένας από τους εξωγενείς παράγοντες που αυξάνουν τον κίνδυνο αυτού του όγκου δεν έχει εντοπιστεί από τους ερευνητές.
Παθογένεση
Ο μηχανισμός ανάπτυξης των νευροβλαστωμάτων προκαλείται από διαταραχές στη διαφοροποίηση και την ωρίμανση των κυττάρων της νευρικής ακρολοφίας – αμφοτερόπλευρων κυτταρικών σειρών που σχηματίζονται στις άκρες του νευρικού σωλήνα από το εκτοδερμικό βλαστικό στρώμα του ανθρώπινου εμβρύου. Αυτά τα κύτταρα μεταναστεύουν (κινούνται) και διαφοροποιούνται σε πολλούς τύπους κυττάρων: αισθητήριοι και αυτόνομοι νευρώνες, νευροενδοκρινικά κύτταρα και κύτταρα του μυελού των επινεφριδίων, κύτταρα του κρανιοπροσωπικού χόνδρου και των οστών, καθώς και χρωστικά κύτταρα.
Στο νευροβλάστωμα, οι μεταναστευμένοι νευροβλάστες δεν ωριμάζουν, αλλά συνεχίζουν να αναπτύσσονται και να διαιρούνται, σχηματίζοντας έναν όγκο. Και η παθογένεση του σχηματισμού του σχετίζεται με τις ακόλουθες γονιδιακές μεταλλάξεις:
- με διπλασιασμό μέρους της αλληλουχίας χρωμοσωμάτων ή διπλασιασμό τμημάτων του γονιδίου LMO1 στο χρωμόσωμα 11, που κωδικοποιεί την πρωτεΐνη RBTN1 στα κύτταρα της νευρικής ακρολοφίας του εμβρύου.
- με αλλαγή στον αριθμό αντιγράφων του γονιδίου NBPF10 στο χρωμόσωμα 1q21.1, που κωδικοποιεί την πρωτεΐνη DUF1220, η οποία ελέγχει τον πολλαπλασιασμό των ανθρώπινων νευρικών βλαστικών κυττάρων. Αυτές οι διαταραχές οδηγούν είτε σε διπλασιασμό αυτού του χρωμοσώματος είτε στη διαγραφή του - την απουσία μέρους του DNA.
- με αλλαγές στο γονίδιο καταστολής όγκων ATRX (στο χρωμόσωμα Xq21.1).
- με την παρουσία επιπρόσθετων αντιγράφων (ενίσχυση) του γονιδίου του παράγοντα μεταγραφής N-Myc στο χρωμόσωμα 2, το οποίο κωδικοποιεί έναν από τους παράγοντες μεταγραφής (πρωτεΐνη δέσμευσης DNA) που ρυθμίζει τη δραστηριότητα άλλων γονιδίων και ελέγχει τον πολλαπλασιασμό των προδρόμων κυττάρων κατά τον σχηματισμό πρωτεϊνών για τον σχηματισμό ιστών και οργάνων του εμβρύου. Η ενίσχυση αυτού του γονιδίου το μετατρέπει σε ογκογονίδιο, το οποίο προκαλεί διαταραχή του κυτταρικού κύκλου, αυξημένο πολλαπλασιασμό των κυττάρων και σχηματισμό όγκων.
Συμπτώματα νευροβλαστώματα
Τα πρώτα σημάδια του νευροβλαστώματος είναι μη ειδικά και μπορεί να περιλαμβάνουν απώλεια όρεξης (και απώλεια βάρους), κόπωση κατά τη σίτιση, πυρετό και πόνο στις αρθρώσεις.
Τα κλινικά συμπτώματα εξαρτώνται από την εντόπιση του πρωτοπαθούς όγκου και την παρουσία μεταστάσεων (οι οποίες εμφανίζονται στο 60-73% των περιπτώσεων).
Πολύ συχνά, το πρωτοπαθές νευροβλάστωμα εντοπίζεται στον μυελό των επινεφριδίων, ο οποίος έχει παρόμοια προέλευση με τα νευρικά κύτταρα. Σε παιδιά κάτω του ενός έτους, το νευροβλάστωμα των επινεφριδίων διαγιγνώσκεται στο 35-40% των περιπτώσεων. Τα συμπτώματά του περιλαμβάνουν κοιλιακό άλγος, πυρετό, απώλεια βάρους, οστικό πόνο, αναιμία ή συνοδό σύνδρομο Pepper: διάχυτη ηπατική βλάβη με σοβαρή ηπατομεγαλία και σύνδρομο αναπνευστικής δυσχέρειας.
Το οπισθοπεριτοναϊκό νευροβλάστωμα ή οπισθοπεριτοναϊκό νευροβλάστωμα στα παιδιά, καθώς μεγαλώνει, αρχίζει να πιέζει την ουροδόχο κύστη ή τα έντερα, γεγονός που μπορεί να προκαλέσει προβλήματα με την ούρηση ή την αφόδευση, πρήξιμο των ποδιών (στα αγόρια, το όσχεο πρήζεται).
Το νευροβλάστωμα του μεσοθωρακίου στα παιδιά (μεσοθωρακικό νευροβλάστωμα) συχνά πιέζει την άνω κοίλη φλέβα και αυτό μπορεί να προκαλέσει πρήξιμο στο πρόσωπο, τον αυχένα, τα χέρια και το άνω μέρος του θώρακα (με το δέρμα να γίνεται μπλε-κόκκινο, με υποδόριους οζίδια). Εμφανίζονται βήχας και συριγμός, προβλήματα αναπνοής (δύσπνοια) ή προβλήματα κατάποσης (δυσφαγία). Διογκωμένοι λεμφαδένες παρατηρούνται στον αυχένα, πάνω από την κλείδα και στις μασχάλες.
Η εξάπλωση των καρκινικών κυττάρων στον μυελό των οστών οδηγεί σε αναιμία, θρομβοπενία και λευκοπενία με τάση για αιμορραγία.
Και με μεταστάσεις στην περικογχική περιοχή, εμφανίζονται μαύροι κύκλοι ή μώλωπες γύρω από τα μάτια. Ένας τέτοιος όγκος μπορεί επίσης να προκαλέσει πονοκεφάλους και ζάλη, εξοφθαλμία (διόγκωση των βολβών των ματιών) και λόγω συμπίεσης των νευρικών απολήξεων - πτώση των βλεφάρων (πτώση) και μείωση του μεγέθους των κορών (μύωση).
Το κοιλιακό νευροβλάστωμα ή νευροβλάστωμα της κοιλιακής κοιλότητας στα παιδιά οδηγεί στο σχηματισμό ψηλαφητών σφραγισμάτων στην κοιλιά, στη διάτασή της, στην απώλεια όρεξης, στη δυσκοιλιότητα και στην αυξημένη αρτηριακή πίεση. Ένας όγκος που πιέζει τον νωτιαίο μυελό ή τη νευρική ρίζα μπορεί να οδηγήσει σε μούδιασμα και αδυναμία των άκρων, αδυναμία να σταθούν, να σέρνονται ή να περπατήσουν. Εάν επηρεαστούν τα οστά, μπορεί να εμφανιστεί πόνος στα οστά.
Σε περίπτωση όγκου σταδίου 3-4 στην κοιλιακή κοιλότητα με βλάβη στους λεμφαδένες, τα καρκινικά κύτταρα μπορούν να εισέλθουν στο νεφρικό παρέγχυμα και στη συνέχεια αναπτύσσεται εκτεταμένο νευροβλάστωμα του νεφρού στα παιδιά, οδηγώντας σε διαταραχή των λειτουργιών του.
Στάδια
- Το νευροβλάστωμα σταδίου 1 είναι ένας πρωτοπαθής όγκος που εντοπίζεται και απομονώνεται σε μία περιοχή του σώματος· οι λεμφαδένες και στις δύο πλευρές δεν επηρεάζονται.
- Νευροβλάστωμα σταδίου 2. Στο στάδιο 2Α, ο πρωτοπαθής όγκος περιορίζεται σε μία περιοχή αλλά είναι μεγάλος. Δεν εμπλέκονται αμφοτερόπλευροι λεμφαδένες. Στο στάδιο 2Β, οι λεμφαδένες στην πλευρά του σώματος όπου βρίσκεται ο όγκος είναι θετικοί για μεταστάσεις.
- Νευροβλάστωμα σταδίου 3: ο πρωτοπαθής όγκος διασχίζει τον νωτιαίο μυελό ή τη μέση γραμμή του σώματος, ενώ μονομερείς ή αμφοτερόπλευρες μεταστάσεις εντοπίζονται στους λεμφαδένες.
- Νευροβλάστωμα σταδίου 4: ο όγκος έχει εξαπλωθεί σε απομακρυσμένους λεμφαδένες, μυελό των οστών, οστά, ήπαρ ή άλλα όργανα. Και το στάδιο 4S προσδιορίζεται σε παιδιά κάτω του ενός έτους με εντοπισμένο πρωτοπαθή όγκο, με διασπορά στο δέρμα, το ήπαρ ή τον μυελό των οστών.
Διεθνές Σύστημα Σταδιοποίησης Κινδύνου Νευροβλαστώματος (INRGSS)
Το INRGSS χρησιμοποιεί παράγοντες κινδύνου που ορίζονται από απεικόνιση (IDRFs), οι οποίοι είναι παράγοντες που παρατηρούνται σε απεικονιστικές εξετάσεις και οι οποίοι μπορεί να σημαίνουν ότι ένας όγκος θα είναι πιο δύσκολο να αφαιρεθεί.
Το INRGSS διαιρεί τα νευροβλαστώματα σε 4 στάδια:
- L1: Ο όγκος δεν έχει εξαπλωθεί από το σημείο που ξεκίνησε και δεν έχει αναπτυχθεί σε ζωτικές δομές. Περιορίζεται σε ένα μέρος του σώματος, όπως ο λαιμός, το στήθος ή η κοιλιά.
- L2: Ο όγκος δεν έχει εξαπλωθεί (κάνει μετάσταση) μακριά από το σημείο που ξεκίνησε (για παράδειγμα, μπορεί να έχει αναπτυχθεί από την αριστερή πλευρά της κοιλιάς στην αριστερή πλευρά του θώρακα), αλλά έχει τουλάχιστον ένα IDRF.
- Μ: Ο όγκος έχει κάνει μετάσταση σε ένα απομακρυσμένο μέρος του σώματος (εκτός από τους όγκους στο στάδιο της σκλήρυνσης κατά πλάκας).
- MS: Μεταστατική νόσος σε παιδιά κάτω των 18 μηνών, στην οποία ο καρκίνος έχει εξαπλωθεί μόνο στο δέρμα, το ήπαρ ή/και τον μυελό των οστών.
Επιπλοκές και συνέπειες
Το νευροβλάστωμα χαρακτηρίζεται από επιπλοκές και συνέπειες όπως:
- εξάπλωση (μετάσταση) στους λεμφαδένες, τον μυελό των οστών, το ήπαρ, το δέρμα και τα οστά·
- συμπίεση του νωτιαίου μυελού (η οποία μπορεί να προκαλέσει πόνο και να οδηγήσει σε παράλυση)
- ανάπτυξη παρανεοπλασματικού συνδρόμου (λόγω της δράσης ορισμένων χημικών ουσιών που εκκρίνονται από τον όγκο, καθώς και του αντιγόνου δισιαλογαγγλιοσίδης GD2 που εκφράζεται από τα κύτταρά του), η οποία εκδηλώνεται με γρήγορες ακούσιες κινήσεις των ματιών, μειωμένο συντονισμό, μυϊκές κράμπες και διάρροια.
- υποτροπές μετά την ολοκλήρωση της πρωτογενούς θεραπείας (όπως δείχνει η κλινική πρακτική, τα νευροβλαστώματα υψηλού κινδύνου παρουσιάζουν υποτροπή στο 50% των περιπτώσεων).
Διαγνωστικά νευροβλαστώματα
Η διάγνωση ύποπτου νευροβλαστώματος σε ένα παιδί απαιτεί εξέταση, εργαστηριακές εξετάσεις και απεικονιστικές εξετάσεις.
Λαμβάνονται εξετάσεις αίματος και ούρων για κατεχολαμίνες (νορεπινεφρίνη και ντοπαμίνη) και ομοβανιλικά ή βανιλυλμανδελικά οξέα (που σχηματίζονται κατά τον μεταβολισμό αυτών των ορμονών), γίνεται εξέταση αίματος για νευροειδική ενολάση, ενζυμική ανοσοπροσροφητική δοκιμασία (ELISA) του ορού αίματος και ανάλυση μυελού των οστών (ένα δείγμα του οποίου λαμβάνεται με παρακέντηση αναρρόφησης). Πραγματοποιείται εξέταση DNA για τον προσδιορισμό μεταλλάξεων και πραγματοποιείται βιοψία για κυτταρομορφολογική εξέταση του ιστού του όγκου.
Αφού ληφθούν τα δείγματα βιοψίας, αποστέλλονται σε εργαστήριο όπου εξετάζονται στο μικροσκόπιο από έναν παθολόγο (γιατρό που έχει ειδική εκπαίδευση στην αναγνώριση καρκινικών κυττάρων). Συχνά διενεργούνται επίσης ειδικές εργαστηριακές εξετάσεις στα δείγματα για να διαπιστωθεί εάν ο όγκος είναι νευροβλάστωμα.
Εάν πρόκειται για νευροβλάστωμα, οι εργαστηριακές εξετάσεις μπορούν επίσης να βοηθήσουν στον προσδιορισμό της ταχύτητας με την οποία ο όγκος μπορεί να αναπτυχθεί ή να εξαπλωθεί, καθώς και ποιες θεραπείες μπορεί να λειτουργήσουν καλύτερα.
Η ενόργανη διαγνωστική απεικονίζει το νεόπλασμα χρησιμοποιώντας υπερήχους, ακτίνες Χ, μαγνητική τομογραφία ή αξονική τομογραφία, PET με την εισαγωγή 18F-φθοροδεοξυγλυκόζης ή σάρωσης MIBG - σπινθηρογράφημα με μεταϊωδοβενζυλογουανιδίνη. [ 1 ]
Διαφορική διάγνωση
Η διαφορική διάγνωση περιλαμβάνει το καλοήθη γαγγλιονευρώμα, το γαγγλιονευροβλάστωμα, το ραβδομυοσάρκωμα, το νεφροβλάστωμα.
Ποιος θα επικοινωνήσει;
Θεραπεία νευροβλαστώματα
Στο νευροβλάστωμα, η θεραπεία εξαρτάται από την ομάδα κινδύνου του ασθενούς (στάδιο της καρκινικής διαδικασίας), την εντόπιση του όγκου, τα γονιδιωματικά χαρακτηριστικά των καρκινικών κυττάρων και την ηλικία του παιδιού. Και μπορεί να περιλαμβάνει παρακολούθηση, χειρουργική επέμβαση, χημειοθεραπεία, ακτινοθεραπεία, ανοσοθεραπεία και μεταμόσχευση αιμοποιητικών βλαστικών κυττάρων.
Η νεοεπικουρική ή επικουρική (προ- ή μετεγχειρητική) χημειοθεραπεία για νευροβλάστωμα σε παιδιά, όπως κάθε χημειοθεραπεία για καρκίνο, χορηγείται σε δόσεις: το φάρμακο χορηγείται για αρκετές συνεχόμενες ημέρες, ακολουθούμενη από ένα διάλειμμα για να ανακάμψει ο οργανισμός. Οι κύκλοι συνήθως επαναλαμβάνονται κάθε τρεις έως τέσσερις εβδομάδες.
Χρησιμοποιούνται τα ακόλουθα φάρμακα (και οι συνδυασμοί τους): Κυκλοφωσφαμίδη, Σισπλατίνη ή Καρβοπλατίνη, Δοξορουβικίνη (Αδριαμυκίνη), Βινκριστίνη, Ετοποσίδη.
Συχνές παρενέργειες των χημειοθεραπευτικών φαρμάκων περιλαμβάνουν τριχόπτωση, απώλεια όρεξης, κόπωση, ναυτία και έμετο, στοματικά έλκη, διάρροια ή δυσκοιλιότητα. Η χημειοθεραπεία μπορεί να βλάψει τον μυελό των οστών και να προκαλέσει μείωση του αριθμού των αιμοσφαιρίων.
Η στοχευμένη ανοσοθεραπεία (που στοχεύει στο αντιγόνο του όγκου GD2) χρησιμοποιεί φάρμακα από την ομάδα των μονοκλωνικών αντισωμάτων (αντι-GD2 MAb) Dinutuximab (Unituxin) και Naxitamab. Χορηγούνται ενδοφλεβίως με παρατεταμένη έγχυση, σε συνδυασμό με παράγοντα διέγερσης αποικιών κοκκιοκυττάρων-μακροφάγων (κυτοκίνη GM-CSF) και ιντερλευκίνη-2.
Οι παρενέργειες αυτών των φαρμάκων περιλαμβάνουν πόνο (συχνά πολύ έντονο), μειωμένη αρτηριακή πίεση, αυξημένο καρδιακό ρυθμό, δύσπνοια (με πιθανό πρήξιμο των αεραγωγών), αυξημένη θερμοκρασία, ναυτία, έμετο και διάρροια, αλλαγές στην κυτταρική και μεταλλική σύνθεση του αίματος.
Για τη μείωση του κινδύνου υποτροπής του καρκίνου μετά από χημειοθεραπεία υψηλής δόσης και μεταμόσχευση βλαστικών κυττάρων, τα παιδιά με νευροβλάστωμα υψηλού κινδύνου υποβάλλονται σε θεραπεία με συστηματικά ρετινοειδή, 13-cis-ρετινοϊκό οξύ (ισοτρετινοΐνη). [ 2 ]
Χειρουργική θεραπεία νευροβλαστώματος – αφαίρεση όγκου, για παράδειγμα, ανοιχτή αδρενεκτομή ή λαπαροσκοπική εκτομή νευροβλαστώματος επινεφριδίων· λεμφεκτομή (αφαίρεση των προσβεβλημένων λεμφαδένων) κ.λπ. [ 3 ]
Για νευροβλάστωμα υψηλού κινδύνου, μπορεί να χρησιμοποιηθεί ακτινοθεραπεία.[4 ]
Πρόληψη
Δεδομένων των αιτιών του νευροβλαστώματος στα παιδιά, το μόνο προληπτικό μέτρο μπορεί να είναι η γενετική συμβουλευτική κατά τον προγραμματισμό μιας εγκυμοσύνης. Αλλά πρέπει να ληφθεί υπόψη ότι αυτός ο όγκος σχετίζεται με κληρονομικές μεταλλάξεις μόνο στο 1-2% των περιπτώσεων.
Πρόβλεψη
Το βρεφικό νευροβλάστωμα έχει την ικανότητα να υποχωρεί αυθόρμητα.
Προγνωστικοί δείκτες
- Οι όγκοι υψηλού κινδύνου, καθώς και το νευροβλάστωμα σε παιδιά όλων των ηλικιακών ομάδων και όλων των σταδίων (εκτός από το στάδιο 4S) – με αυξημένη έκφραση του γονιδίου N-MYC και ενίσχυση του ογκογονιδίου N-Myc – έχουν δυσμενή πρόγνωση που επηρεάζει το προσδόκιμο ζωής.
- Η έλλειψη ορισμένων τμημάτων των χρωμοσωμάτων 1 ή 11 από καρκινικά κύτταρα (γνωστά ως διαγραφές 1p ή 11q) έχει χειρότερη πρόγνωση. Η ύπαρξη ενός επιπλέον μέρους του χρωμοσώματος 17 (κέρδος 17q) σχετίζεται επίσης με χειρότερη πρόγνωση.
- Τα κύτταρα νευροβλαστώματος με μεγάλη ποσότητα DNA έχουν καλύτερη πρόγνωση, ειδικά για παιδιά κάτω των 2 ετών.
- Τα νευροβλαστώματα που έχουν περισσότερους υποδοχείς νευροτροφίνης, ειδικά τον υποδοχέα του παράγοντα ανάπτυξης νεύρων TrkA, έχουν καλύτερη πρόγνωση.
Επιβίωση ανά ομάδα κινδύνου της Ομάδας Παιδικής Ογκολογίας (COG)
- Ομάδα χαμηλού κινδύνου: Τα παιδιά στην ομάδα χαμηλού κινδύνου έχουν ποσοστό 5ετούς επιβίωσης μεγαλύτερο από 95%.
- Ομάδα μεσαίου κινδύνου: Τα παιδιά στην ομάδα μεσαίου κινδύνου έχουν ποσοστό 5ετούς επιβίωσης 90% έως 95%.
- Ομάδα υψηλού κινδύνου: Τα παιδιά στην ομάδα υψηλού κινδύνου έχουν ποσοστό 5ετούς επιβίωσης περίπου 50%.
Περίπου το 15% των θανάτων από καρκίνο στην παιδική ηλικία οφείλονται στο νευροβλάστωμα. Οι πιθανότητες μακροχρόνιας επιβίωσης για αυτή την κακοήθεια υψηλού κινδύνου δεν υπερβαίνουν το 40%. Το συνολικό ποσοστό πενταετούς επιβίωσης είναι 67-74%, 43% στην ηλικιακή ομάδα ενός έως τεσσάρων ετών και περισσότερο από 80% για το νευροβλάστωμα που διαγιγνώσκεται κατά το πρώτο έτος της ζωής.
Использованная литература

