Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Ελονοσία
Τελευταία επισκόπηση: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Η ελονοσία (αγγλική malaria, γαλλική paludisme) είναι μια οξεία ανθρωπογενής μεταδοτική πρωτόζωη ασθένεια με μεταδοτικό μηχανισμό μόλυνσης, που χαρακτηρίζεται από έντονα συμπτώματα μέθης, κυκλική πορεία με εναλλασσόμενες κρίσεις πυρετού και περιόδους απυρεξίας, διόγκωση του σπλήνα και του ήπατος, ανάπτυξη αιμολυτικής αναιμίας με προοδευτική πορεία και υποτροπές της νόσου.
Επιδημιολογία
Η πηγή του μολυσματικού παράγοντα είναι ένα άρρωστο άτομο ή ένας φορέας παρασίτου του οποίου το αίμα περιέχει γαμετοκύτταρα. Η ελονοσία είναι μια μεταδοτική λοίμωξη που μεταδίδεται με τσίμπημα κουνουπιού. Γαμετοκύτταρα των P. vivax, P. ovale και P. malariae βρίσκονται στο αίμα τις πρώτες ημέρες της νόσου. Ο αριθμός τους αυξάνεται μετά από αρκετούς κύκλους ερυθροκυτταρικής σχιζογονίας. Όταν μολυνθεί με P. falciparum, ένα άτομο γίνεται πηγή μόλυνσης 10-12 ημέρες μετά την έναρξη της παρασιταιμίας και μπορεί να παραμείνει έτσι για 2 μήνες ή περισσότερο.
Με την ελονοσία, είναι δυνατοί διάφοροι μηχανισμοί μετάδοσης της λοίμωξης:
Μηχανισμός μετάδοσης (τσίμπημα κουνουπιού)
Αυτός ο μηχανισμός είναι ο κύριος, που διασφαλίζει την ύπαρξη των πλασμωδίων ως βιολογικού είδους. Η πηγή μόλυνσης είναι ένα άτομο (άρρωστο με ελονοσία ή φορέας παρασίτου), στο αίμα του οποίου υπάρχουν ώριμα γαμετοκύτταρα (αρσενικά και θηλυκά αναπαραγωγικά κύτταρα του παρασίτου). Φορείς της ελονοσίας είναι μόνο τα θηλυκά κουνούπια του γένους Anopheles.
Στο στομάχι του κουνουπιού, όπου τα αρσενικά και θηλυκά γαμετοκύτταρα μέσα στα ερυθροκύτταρα εισέρχονται μαζί με το αίμα, η περαιτέρω ωρίμανσή τους (μετά τη λύση των ερυθροκυττάρων), η σύντηξη και η πολλαπλή διαίρεση συμβαίνουν με το σχηματισμό σποροζωιτών, τα οποία συσσωρεύονται στους σιελογόνους αδένες του κουνουπιού. Οι ασεξουαλικές μορφές του παρασίτου (τροφοζωίτες, σχίζοντες), αφού εισέλθουν στο στομάχι του κουνουπιού, πεθαίνουν.
Έτσι, στο ανθρώπινο σώμα, εμφανίζεται μια ασεξουαλική οδός ανάπτυξης παρασίτων (σχιζογονία) με το σχηματισμό και τη συσσώρευση γαμετοκυττάρων, και στο σώμα του κουνουπιού εμφανίζεται μια σεξουαλική οδός (σπορογονία), η σύντηξη αρσενικών και θηλυκών γαμετοκυττάρων με την περαιτέρω ανάπτυξή τους και το σχηματισμό σποροζωιτών.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Μηχανισμός κάθετης μετάδοσης
Κάθετος μηχανισμός μετάδοσης (από τη μητέρα στο έμβρυο) ή από τη μητέρα στο νεογέννητο (κατά τον τοκετό - παρεντερικός μηχανισμός). Με την κάθετη μετάδοση, το έμβρυο σπάνια μολύνεται μέσω του πλακούντα. Συχνότερα, η μόλυνση εμφανίζεται κατά τον τοκετό όταν μια ορισμένη ποσότητα μητρικού αίματος εισέρχεται στην κυκλοφορία του αίματος του νεογέννητου, στα ερυθροκύτταρα των οποίων υπάρχουν ασεξουαλικές μορφές του παρασίτου.
Παρεντερικός μηχανισμός μετάδοσης
Ο παρεντερικός μηχανισμός της μόλυνσης οδηγεί στην ανάπτυξη της λεγόμενης σχιζοντίας ελονοσίας. Πραγματοποιείται κατά τη διάρκεια μεταγγίσεων αίματος ή, λιγότερο συχνά, κατά τη διάρκεια παραβιάσεων της ασηψίας κατά τη διάρκεια ενέσεων (για παράδειγμα, μεταξύ ναρκομανών που χρησιμοποιούν την ίδια σύριγγα). Σε περίπτωση μόλυνσης κατά τη διάρκεια μετάγγισης αίματος, η πηγή μόλυνσης είναι ένας φορέας δότη-παρασίτου, συχνά με υπολανθάνουσα παρασιταιμία (ο αριθμός των παρασίτων είναι μικρότερος από πέντε σε ένα μl αίματος). Επομένως, σε περιοχές του κόσμου που ενδημούν για την ελονοσία, είναι απαραίτητο να χρησιμοποιηθούν, μαζί με παρασιτολογικές μεθόδους (ανίχνευση του παρασίτου σε παρασκευάσματα παχιάς σταγόνας και επιχρίσματα αίματος), ορολογικές (ανοσολογικές) μέθοδοι εργαστηριακής διάγνωσης της ελονοσίας (RNIF, ELISA, κ.λπ.) για τον έλεγχο του αίματος του δότη. Λαμβάνοντας υπόψη ότι με την παρεντερική μόλυνση, συνήθως εισάγονται μόνο λίγα παράσιτα (ειδικά με ενέσεις), η περίοδος επώασης μπορεί να παραταθεί σε 3 μήνες (με μαζική μόλυνση, η περίοδος επώασης, αντίθετα, μπορεί να είναι πολύ σύντομη - αρκετές ημέρες), κάτι που είναι σημαντικό να γνωρίζουμε κατά τη διάγνωση της ελονοσίας σε ασθενείς που έχουν υποβληθεί σε χειρουργική επέμβαση και ναρκομανείς.
Συνθήκες εξάπλωσης της ελονοσίας
Για να εξαπλωθεί η ελονοσία σε μια συγκεκριμένη περιοχή (χώρα, έδαφος, περιοχή), είναι απαραίτητες οι ακόλουθες προϋποθέσεις:
- Πηγή μόλυνσης (ασθενής με ελονοσία ή φορέας παρασίτου).
- Η παρουσία ενός αποτελεσματικού φορέα (κουνούπια του γένους Anopheles). Η ευαισθησία στα παράσιτα της ελονοσίας είναι η κύρια ιδιότητα ενός συγκεκριμένου είδους κουνουπιών του γένους Anopheles. Ο αριθμός των κουνουπιών του γένους Anopheles μεταξύ των πληθυσμών άλλων ειδών δεν είναι τόσο υψηλός όσο των κουνουπιών που δεν προκαλούν ελονοσία και σπάνια ενοχλούν σοβαρά με τα τσιμπήματά τους. Ωστόσο, ακόμη και μικρά είδη υπό άλλες ευνοϊκές συνθήκες (η εγγύτητα των τόπων αναπαραγωγής κουνουπιών με τις ανθρώπινες κατοικίες) μπορούν να διαδραματίσουν αρκετά σοβαρό ρόλο. Περισσότερα από 70 είδη κουνουπιών του γένους Anopheles (από περισσότερα από 200 γνωστά είδη) μπορούν να χρησιμεύσουν ως αποτελεσματικοί φορείς της ελονοσίας.
- Ευνοϊκές κλιματικές συνθήκες: μέση ημερήσια θερμοκρασία αέρα πάνω από 16 °C και παρουσία θέσεων αναπαραγωγής για τα κουνούπια: υδάτινα σώματα, δεξαμενές νερού, δομές άρδευσης κ.λπ. Η ελάχιστη μέση ημερήσια θερμοκρασία αέρα που απαιτείται για την ανάπτυξη στο σώμα του κουνουπιού Pl. vivax είναι 16 °C, για το Pl. falciparum - 18 °C, σε χαμηλότερη θερμοκρασία δεν εμφανίζεται σπορογονία. Η διάρκεια της σπορογονίας είναι μικρότερη όσο υψηλότερη είναι η θερμοκρασία (μέχρι ένα ορισμένο επίπεδο, καθώς μια μέση ημερήσια θερμοκρασία 30 °C και άνω είναι δυσμενής για σπορογονία). Σε μια βέλτιστη μέση ημερήσια θερμοκρασία (25-26 °C), η σπορογονία στο Pl. vivax διαρκεί 8-9 ημέρες, στο Pl. falciparum - 10-11 ημέρες.
Ολόκληρη η περιοχή εξάπλωσης της ελονοσίας στον πλανήτη (μεταξύ 45° Β και 40° Ν έως 64° Β και 45° Ν σε διαφορετικά έτη) καταλαμβάνεται από την ελονοσία vivax. Οι περιοχές της ελονοσίας falciparum και της malariae malariae είναι κάπως μικρότερες λόγω της υψηλότερης θερμοκρασίας που απαιτείται για αποτελεσματική σπορογονία. Η περιοχή της ελονοσίας ovale βρίσκεται σε δύο περιοχές που δεν συνδέονται εδαφικά μεταξύ τους: την τροπική Αφρική και τα κράτη του δυτικού τμήματος του Ειρηνικού Ωκεανού (Ινδονησία, Βιετνάμ, Φιλιππίνες, Νέα Γουινέα κ.λπ.). Σε ορεινές χώρες, εστίες ελονοσίας μπορούν να σχηματιστούν σε υψόμετρα έως 1000 m στην εύκρατη κλιματική ζώνη και έως 1500-2500 m στην υποτροπική και τροπική ζώνη, με εστίες μόνο της ελονοσίας vivax να εμφανίζονται σε μεγάλα υψόμετρα (1000-1500 m και άνω).
Η ελονοσία χαρακτηρίζεται από έντονη εποχικότητα. Σε εύκρατα και υποτροπικά κλίματα, η εποχή της ελονοσίας χωρίζεται σε περιόδους αποτελεσματικής μόλυνσης από κουνούπια, μετάδοσης της λοίμωξης και μαζικών εκδηλώσεων της νόσου. Η έναρξη της περιόδου αποτελεσματικής μόλυνσης από κουνούπια (παρουσία πηγής μόλυνσης - ασθενείς, φορείς παρασίτων) συμπίπτει με τη στιγμή μιας σταθερής αύξησης της μέσης ημερήσιας θερμοκρασίας στους 16 °C. Η έναρξη της περιόδου μετάδοσης σχετίζεται με την ολοκλήρωση της σπορογονίας στο σώμα του κουνουπιού, η οποία εξαρτάται από τις συγκεκριμένες μέσες ημερήσιες θερμοκρασίες ενός δεδομένου έτους. Στην περιοχή της Μόσχας, η περίοδος μετάδοσης της ελονοσίας vivax μπορεί να φτάσει τους 1,5-2 μήνες ή και περισσότερο, μέχρι τους πρώτους φθινοπωρινούς παγετούς. Τα όρια της περιόδου μαζικών εκδηλώσεων είναι λιγότερο σαφή. Σε εστίες όπου μεταδίδεται μόνο τριήμερη ελονοσία, η μαζική νοσηρότητα μπορεί να ξεκινήσει πολύ πριν από την έναρξη της περιόδου μετάδοσης. Τα παρατηρούμενα κρούσματα αφορούν πρωτοπαθείς εκδηλώσεις ελονοσίας από vivax με μακρά περίοδο επώασης (3-10 μήνες) λόγω μόλυνσης την προηγούμενη περίοδο και διατήρησης υπνοζωϊτών στο ήπαρ (χωρίς πρωτοπαθείς εκδηλώσεις με σύντομη περίοδο επώασης), καθώς και απομακρυσμένες εξωερυθροκυτταρικές υποτροπές (μετά από σειρά επιθέσεων ελονοσίας με σύντομη περίοδο επώασης την προηγούμενη περίοδο, χωρίς επαρκή αντιρετροϊκή θεραπεία).
Η ευαισθησία στην ελονοσία είναι καθολική. Η έκβαση της μόλυνσης μετά την είσοδο του παθογόνου στην κυκλοφορία του αίματος και η κλινική πορεία της νόσου καθορίζονται από την ατομική ανοσολογική κατάσταση, τη δραστηριότητα μη ειδικών έμφυτων παραγόντων αντοχής, την ένταση της ανοσίας μετά τη μόλυνση και για τα νεογνά - το επίπεδο ειδικών αντισωμάτων κατηγορίας G που λαμβάνονται από τη μητέρα. Εξαίρεση αποτελούν οι αυτόχθονες πληθυσμοί της Δυτικής Αφρικής και της Νέας Γουινέας, οι οποίοι είναι ως επί το πλείστον άνοσοι στη μόλυνση από Pl. vivax, η οποία σχετίζεται με την γενετικά καθορισμένη απουσία ισοαντιγόνων ερυθροκυττάρων της ομάδας Duffy, τα οποία δρουν ως υποδοχείς για τα μεροζωίδια Pl. vivax. Συνεπώς, σε αυτήν την περιοχή, κρούσματα μόλυνσης από ελονοσία vivax παρατηρούνται σημαντικά λιγότερο συχνά από ό,τι σε άλλες περιοχές της τροπικής Αφρικής.
Άτομα που φέρουν μη φυσιολογική αιμοσφαιρίνη (θαλασσαιμία, δρεπανοκυτταρική αναιμία, αιμοσφαιρίνη E, C, κ.λπ.), με ανωμαλίες στη δομή του κυτταροσκελετού των ερυθροκυττάρων (κληρονομική σφαιροκυττάρωση, νοτιοανατολική οβοκυττάρωση, κληρονομική ελλειπτοκυττάρωση) ή που έχουν ανεπάρκεια του ενζύμου γλυκόζη-6-φωσφορική αφυδρογονάση των ερυθροκυττάρων έχουν σχετική αντοχή στη μόλυνση από όλους τους τύπους πλασμωδίων. Σε περίπτωση μόλυνσης από ελονοσία, νοσούν ήπια, ο αριθμός των παρασίτων στο αίμα παραμένει σε σχετικά χαμηλό επίπεδο και οι περιπτώσεις κακοήθους εξέλιξης (εγκεφαλική ελονοσία - falciparum) πρακτικά απουσιάζουν. Από την άλλη πλευρά, άτομα με ανεπάρκεια γλυκόζης-6-φωσφορικής αφυδρογονάσης διατρέχουν κίνδυνο εμφάνισης οξείας αιμόλυσης όταν χρησιμοποιούν μια σειρά από ανθελονοσιακά φάρμακα (πριμακίνη, κινίνη, κ.λπ.). Οι μηχανισμοί φυσικής αντοχής σε διάφορους τύπους ελονοσίας είναι ακόμη σε μεγάλο βαθμό ασαφείς και συνεχίζουν να μελετώνται.
Τα νεογνά έχουν επίσης μια ορισμένη αντίσταση στη μόλυνση από όλες τις μορφές ελονοσίας. Αυτό οφείλεται σε:
- η παρουσία παθητικής ανοσίας λόγω αντισωμάτων κατηγορίας G που λαμβάνει το νεογέννητο από μια υπεράνοση μητέρα (σε περιοχές με υψηλή συχνότητα εμφάνισης ελονοσίας)·
- διατήρηση ειδικής ανοσίας μετά τη γέννηση λόγω αντισωμάτων κατηγορίας Α που λαμβάνει το νεογέννητο με μητρικό γάλα.
- η παρουσία εμβρυϊκής αιμοσφαιρίνης στο νεογέννητο, η οποία έχει μικρή χρησιμότητα για τη σίτιση του παρασίτου της ελονοσίας.
Μετά τους πρώτους τρεις έως έξι μήνες ζωής, τα νεογνά έχουν σημαντικά αυξημένο κίνδυνο εμφάνισης σοβαρών, κακοήθων μορφών ελονοσίας από falciparum (αλλαγή των ερυθρών αιμοσφαιρίων που περιέχουν εμβρυϊκή αιμοσφαιρίνη σε ερυθρά αιμοσφαίρια που περιέχουν φυσιολογική αιμοσφαιρίνη· μετάβαση σε μικτή σίτιση - πρόσληψη παρα-αμινοβενζοϊκού οξέος, απαραίτητου για την ανάπτυξη του παρασίτου, το οποίο απουσιάζει από το μητρικό γάλα).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Ανοσία στην ελονοσία
Η ανοσία στην ελονοσία είναι μη στείρα, ειδική για το είδος και το στέλεχος, ασταθής και βραχύβια. Για να διατηρηθεί το προστατευτικό επίπεδο αντισωμάτων, είναι απαραίτητη η συνεχής διέγερση αντιγόνων με τη μορφή επαναλαμβανόμενων λοιμώξεων από ελονοσία. Η ανοσία στα Pl. malariae και Pl. vivax δημιουργείται νωρίτερα και διατηρείται για μεγαλύτερο χρονικό διάστημα από ό,τι στα Pl. falciparum. Η ανθελονοσιακή ανοσία περιλαμβάνει κυτταρικές και χυμικές αποκρίσεις. Οι ανοσολογικές διεργασίες που διεγείρουν τη σύνθεση αντισωμάτων ξεκινούν με φαγοκυττάρωση των παρασίτων της ελονοσίας από μακροφάγα. Αυτό εκδηλώνεται με υπερπλασία του ιστιοφαγοκυτταρικού συστήματος του σπλήνα, του ήπατος και του μυελού των οστών.
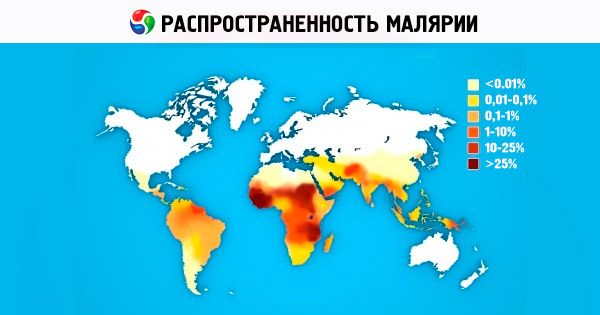
Επιπολασμός της ελονοσίας
Από τα τέσσερα είδη παθογόνων της ανθρώπινης ελονοσίας, το P. vivax είναι το πιο συνηθισμένο στον κόσμο. Στις υποτροπικές και τροπικές περιοχές, τα σποροζωίδια κυριαρχούν στην γονιδιακή δεξαμενή του πληθυσμού του P. vivax. Προκαλούν την ασθένεια μετά από σύντομη επώαση (10-21 ημέρες). Στην αφρικανική ήπειρο, το P. vivax βρίσκεται συνεχώς στις χώρες της Ανατολικής Αφρικής μεταξύ Αράβων, Ινδών, Αιθιόπων και Ευρωπαίων. Στις χώρες της Δυτικής Αφρικής, η οποία κατοικείται κυρίως από εκπροσώπους της φυλής Negroid, το P. vivax δεν βρίσκεται, γεγονός που εξηγείται από την γενετικά καθορισμένη έμφυτη ανοσία των Αφρικανών μαύρων στο P. vivax [τα ερυθροκύτταρα δεν έχουν υποδοχέα για τα μεροζωίδια του P. vivax - ισοαντιγόνα Duffy (Fy d ή Fy b )]. Η εξάπλωση του P. ovale είναι μικρή και αποτελείται από δύο μέρη. Το κύριο, αφρικανικό μέρος καταλαμβάνει την τροπική Αφρική από την Γκάμπια στα βόρεια έως το Κονγκό στα νότια της ηπείρου. Το δεύτερο μέρος της εξάπλωσης είναι οι χώρες του Δυτικού Ειρηνικού Ωκεανού και της Νοτιοανατολικής Ασίας. Η γεωγραφική εξάπλωση της τροπικής ελονοσίας φτάνει τις 40° βόρειο γεωγραφικό πλάτος και τις 20° νότιο γεωγραφικό πλάτος. Το P. falciparum προκαλεί έως και 50% των κρουσμάτων ελονοσίας στον κόσμο. Η τετραήμερη ελονοσία εντοπίζεται σήμερα στην Αφρική, σε ορισμένες περιοχές της Κεντρικής και Νότιας Αμερικής και στην Καραϊβική. Νοτιοανατολική Ασία.
Οι περισσότεροι άνθρωποι είναι ευάλωτοι στην ελονοσία. Εξαίρεση αποτελεί ο ιθαγενής πληθυσμός της Δυτικής Αφρικής. Οι υπερενδημικές περιοχές της τροπικής Αφρικής, όπου κυριαρχεί το P. falciparum, χαρακτηρίζονται από μια σχετικά σταθερή ανοσολογική δομή του ιθαγενούς πληθυσμού:
- Τα παιδιά κάτω των 6 μηνών δεν αρρωσταίνουν λόγω της παθητικής ανοσίας που λαμβάνουν από τη μητέρα:
- Τα περισσότερα παιδιά ηλικίας 6-24 μηνών έχουν μολυνθεί με P. falciparum. Η παθητική ανοσία έχει εξασθενήσει, η ενεργητική ανοσία δεν έχει ακόμη αναπτυχθεί. Αυτή η ομάδα έχει την υψηλότερη θνησιμότητα από ελονοσία:
- Σε παιδιά άνω των 2 ετών, το P. falciparum ανιχνεύεται λιγότερο συχνά, η πορεία της ελονοσίας μετριάζεται ως αποτέλεσμα της επίκτητης ανοσίας και η ένταση της παρασιταιμίας μειώνεται με την ηλικία:
- Σε ενήλικες, το P. falciparum σπάνια ανιχνεύεται λόγω υψηλής ανοσολογικής έντασης. όταν μολυνθεί, δεν υπάρχουν κλινικές εκδηλώσεις.
Η τροπική ελονοσία είναι επίσης εύκολα ανεκτή από φορείς ανώμαλης αιμοσφαιρίνης S (δρεπανοκυτταρική αναιμία) και άτομα με ορισμένες άλλες γενετικά καθορισμένες ανωμαλίες της αιμοσφαιρίνης και των ενζύμων των ερυθρών αιμοσφαιρίων (ανεπάρκεια G-6-PDH).
Ιστορία της έρευνας για την ελονοσία
Η μελέτη της ελονοσίας (μίας από τις αρχαιότερες ανθρώπινες ασθένειες) είναι άρρηκτα συνδεδεμένη με την ιστορία του ανθρώπινου πολιτισμού. Υποτίθεται ότι η ελονοσία άρχισε να εξαπλώνεται στη Γη (από την αφρικανική περιοχή της Μεσογείου) πριν από περίπου 10.000 χρόνια λόγω της εντατικής ανάπτυξης της γεωργίας, του εμπορίου και της εξερεύνησης νέων εδαφών. Στους αρχαίους αιγυπτιακούς παπύρους, στην αρχαία κινεζική λογοτεχνία και στους κανόνες της κλασικής αρχαίας ινδικής ιατρικής (Αγιουρβέδα), οι περιγραφές της κλινικής εικόνας και των επιδημιών της ελονοσίας έχουν επιβιώσει μέχρι σήμερα. Ακόμα και τότε, έγιναν υποθέσεις για μια πιθανή σύνδεση μεταξύ της ανάπτυξης της νόσου και των τσιμπημάτων κουνουπιών. Αργότερα (5ος-6ος αιώνας π.Χ.), οι αρχαίοι Έλληνες γιατροί: Ιπποκράτης, Ηράδοτος, Εμπεδοκλής περιέγραψαν λεπτομερώς την κλινική εικόνα της ελονοσίας. Στον Ιπποκράτη αποδίδεται η διάκριση της ελονοσίας από την ομάδα των πυρετικών ασθενειών: πρότεινε τη διάκριση 3 μορφών της νόσου: «καθημερινή» (καθημερινές κρίσεις), «τριτημοριακή» (κρίσεις κάθε δεύτερη μέρα) και «τεταρτημοριακή» (κρίσεις κάθε 2 ημέρες).
Η αρχή της εποχής των επιστημονικών ανακαλύψεων στη μελέτη της ελονοσίας συνδέεται με το 1640, όταν ο Ισπανός γιατρός και κατακτητής Χουάν ντελ Βέγκο χρησιμοποίησε για πρώτη φορά ένα έγχυμα φλοιού κιγχόνης για τη θεραπεία ασθενών με ελονοσία, το οποίο προηγουμένως χρησιμοποιούνταν από τους Ινδιάνους του Περού και του Ισημερινού ως αντιπυρετικό. Η ονομασία της ασθένειας «ελονοσία» (ιταλικά: «mal aria» - κακός αέρας) αποδίδεται στον Ιταλό Λανσίσι (1717), ο οποίος συνέδεσε τη μόλυνση των ανθρώπων με ελονοσία μέσω «δηλητηριωδών» ατμών από βάλτους. Το 1880, ο Γάλλος γιατρός Α. Λαβεράν, εργαζόμενος στην Αλγερία, περιέγραψε λεπτομερώς τη μορφολογία του παθογόνου της ελονοσίας. Το 1897, ο Άγγλος στρατιωτικός γιατρός Ρόναλντ Ρος στην Ινδία διαπίστωσε τον μηχανισμό μετάδοσης της ελονοσίας.
Επί του παρόντος, η ελονοσία αποτελεί ένα από τα πιο σοβαρά προβλήματα υγείας για περισσότερες από 100 χώρες στην Αφρική, την Ασία και τη Νότια Αμερική, με περίπου το ήμισυ του παγκόσμιου πληθυσμού να ζει με κίνδυνο να προσβληθεί από ελονοσία. Σχεδόν όλες οι χώρες της Ευρώπης και της Βόρειας Αμερικής καταγράφουν ετησίως εκατοντάδες εισαγόμενα κρούσματα ελονοσίας μεταξύ ατόμων που φτάνουν από περιοχές όπου είναι ευρέως διαδεδομένη, ενώ ο αριθμός των κρουσμάτων της λεγόμενης ελονοσίας αεροδρομίων αυξάνεται. Σύμφωνα με τον ΠΟΥ, 200-250 εκατομμύρια άνθρωποι στον κόσμο αρρωσταίνουν από ελονοσία κάθε χρόνο, με τουλάχιστον το 80% όλων των κρουσμάτων ελονοσίας να καταγράφονται σε αφρικανικές χώρες που βρίσκονται νότια της Σαχάρας. Κάθε χρόνο, 1 έως 2 εκατομμύρια άνθρωποι πεθαίνουν από ελονοσία, κυρίως παιδιά κάτω των 5 ετών. Οι κοινωνικές και οικονομικές απώλειες μόνο στην Αφρική εκτιμώνται σε 2 δισεκατομμύρια δολάρια ΗΠΑ ετησίως. Από το 1998, υπό την αιγίδα του ΠΟΥ, της Παγκόσμιας Τράπεζας και της UNICEF, έχει εφαρμοστεί ένα επιστημονικό και πρακτικό πρόγραμμα (Roll Back Malaria Initiative) για τον έλεγχο της ελονοσίας (κυρίως στις αναπτυσσόμενες χώρες). Το πρόγραμμα έχει προγραμματιστεί να διαρκέσει έως το 2010-2015. Οι εξελίξεις για τη δημιουργία ενός αποτελεσματικού εμβολίου κατά της ελονοσίας βρίσκονται σε εξέλιξη, αλλά αυτό θα απαιτήσει τουλάχιστον άλλα 10-15 χρόνια. Η αναζήτηση, η ανάπτυξη και η βελτίωση φαρμάκων για τη θεραπεία της ελονοσίας αποτελούν ένα από τα προγράμματα προτεραιότητας του ΠΟΥ, διαφόρων φαρμακευτικών εταιρειών και ερευνητικών ιδρυμάτων σε όλο τον κόσμο. Τα τελευταία χρόνια, η Ρωσία έχει δει αύξηση των εισαγόμενων κρουσμάτων ελονοσίας ως αποτέλεσμα της αυξημένης μετανάστευσης και της εντατικής ανάπτυξης του διεθνούς τουρισμού.
Αιτίες ελονοσία
Το όνομα της ασθένειας «ελονοσία» στην πραγματικότητα γενικεύει τέσσερις ξεχωριστές πρωτόζωες ασθένειες που προκαλούνται από τέσσερις τύπους παθογόνων, αντίστοιχα.
Η ελονοσία προκαλείται από παράσιτα που ανήκουν στον τύπο Πρωτόζωων, στην τάξη Sporozoa, στην οικογένεια Plasmodiidae, στο γένος Plasmodium. Τέσσερις τύποι του παθογόνου παρασιτούν στους ανθρώπους: το P. vivax προκαλεί τριήμερη ελονοσία, το P. malariae προκαλεί τετραήμερη ελονοσία, το P. falciparum προκαλεί τροπική ελονοσία και το P. ovale προκαλεί τριήμερη ελονοσία ovale.
Παθογόνα της ελονοσίας
Ερεθίζων |
Μορφή ελονοσίας (σύμφωνα με το ICD-10) |
Plasmodium (Laverania) falciparum |
Ελονοσία που προκαλείται από Plasmodium falciparum (falciparum malaria) |
Πλασμώδιο (Plasmodium) vivax |
Ελονοσία που προκαλείται από το Plasmodium vivax (malaria-vivax) |
Πλασμώδιο (Plasmodium) ovale |
Ελονοσία που προκαλείται από Plasmodium ovale (malaria-ovale) |
Plasmodium (Plasmodium) ελονοσία |
Ελονοσία που προκαλείται από Plasmodium malariae (ελονοσία-ελονοσία) |
Στις περισσότερες εγχώριες δημοσιεύσεις (εγχειρίδια, εγχειρίδια, βιβλία αναφοράς), διατηρούνται οι προηγούμενες ονομασίες των μορφών ελονοσίας: τροπική ελονοσία (malaria-falciparum), τριήμερη ελονοσία (malaria-vivax), οβάλ-ελονοσία (malaria-ovale) και τετραήμερη ελονοσία (malaria-malariae).
Κάθε μία από τις τέσσερις μορφές ελονοσίας χαρακτηρίζεται από τα δικά της κλινικά, παθογενετικά και επιδημιολογικά χαρακτηριστικά. Τη σημαντικότερη θέση κατέχει η ελονοσία από falciparum, η οποία αντιπροσωπεύει το 80-90% όλων των κρουσμάτων ελονοσίας στον κόσμο, ο αιτιολογικός παράγοντας της οποίας ανήκει σε ένα ειδικό υπογένος (Laverania). Μόνο η ελονοσία από falciparum μπορεί να εξελιχθεί κακοήθης, οδηγώντας σε θανατηφόρα έκβαση.
Κατά τη διάρκεια του κύκλου ζωής τους, τα παθογόνα της ελονοσίας υφίστανται τον ακόλουθο κύκλο ανάπτυξης με αλλαγή ξενιστών:
- η ασεξουαλική ανάπτυξη (σχιζογονία) εμφανίζεται στο σώμα του ενδιάμεσου ξενιστή - ενός ανθρώπου.
- Η σεξουαλική ανάπτυξη (σπορογονία) συμβαίνει στο σώμα του τελικού ξενιστή - του θηλυκού κουνουπιού του γένους Anopheles.
Τα σποροζωίδια εισέρχονται στο ανθρώπινο σώμα μέσω του τσιμπήματος ενός μολυσμένου κουνουπιού ελονοσίας. Αφού εισέλθουν στο αίμα, τα σποροζωίδια διεισδύουν στα ηπατοκύτταρα από τα ημιτονοειδή αγγεία του ήπατος σε 15-45 λεπτά και ξεκινούν τον εξωερυθροκυτταρικό κύκλο (σχιζογονία ιστών). Η επιλεκτικότητα και η ταχύτητα εισβολής οφείλονται στην παρουσία ειδικών υποδοχέων στις μεμβράνες των ηπατοκυττάρων. Τα παράσιτα αυξάνονται σε μέγεθος, διαιρούνται επανειλημμένα και σχηματίζουν πολλούς μικρούς μονοπύρηνους σχηματισμούς - μεροζωίδια. Η ελάχιστη διάρκεια του εξωερυθροκυτταρικού κύκλου είναι 5-7 ημέρες για το P. falciparum, 6-8 ημέρες για το P. vivax, 9 ημέρες για το P. ovale και 14-16 ημέρες για το P. malariae. Στη συνέχεια, τα μεροζωίδια εγκαταλείπουν τα ηπατοκύτταρα στο αίμα και διεισδύουν στα ερυθροκύτταρα, όπου εμφανίζεται σχιζογονία ερυθροκυττάρων. Η τριήμερη και η ωοειδής ελονοσία χαρακτηρίζονται από έναν ειδικό τύπο εξωερυθροκυτταρικής ανάπτυξης: όλα τα παράσιτα ή ορισμένα από αυτά είναι ικανά να βρίσκονται σε ηπατοκύτταρα για μεγάλο χρονικό διάστημα (7-14 μήνες ή περισσότερο) σε «αδρανή» κατάσταση (υπνοζωίτες) και μόνο μετά από αυτή την περίοδο αρχίζουν να μετασχηματίζονται σε μεροζωίτες ικανούς να μολύνουν ερυθροκύτταρα. Έτσι, αυτό καθορίζει την πιθανότητα μακροχρόνιας επώασης και την εμφάνιση απομακρυσμένων υποτροπών έως και 3 ετών.
Η σχιζογονία των ερυθροκυττάρων συνοδεύεται από κυκλική ανάπτυξη και πολλαπλή διαίρεση των παρασίτων, με τα ελονοσιακά πλασμώδια να περνούν από τα ακόλουθα στάδια: νεαρός τροφοζωίτης (έχει σχήμα δακτυλίου)· αναπτυσσόμενος τροφοζωίτης· ώριμος τροφοζωίτης (έχει μεγάλο πυρήνα): αναπτυσσόμενος σχιζών· ώριμος σχιζών. Μετά την ολοκλήρωση της διαδικασίας σχιζογονίας, το ερυθροκύτταρο καταστρέφεται. Τα ελεύθερα μεροζωίδια διεισδύουν ενεργά σε νέα ερυθροκύτταρα, αλλά τα περισσότερα από αυτά πεθαίνουν από τις επιδράσεις των προστατευτικών ανοσολογικών μηχανισμών του ξενιστή. Η διάρκεια της σχιζογονίας των ερυθροκυττάρων είναι 48 ώρες στα P. vivax, P. ovale, P. falciparum και 72 ώρες στο P. malariae. Κατά τη διάρκεια του κύκλου των ερυθροκυττάρων, ορισμένα μεροζωίδια μετασχηματίζονται σε σεξουαλικές μορφές - θηλυκά (μακρογαμετοκύτταρα) ή αρσενικά (μικρογαμετοκύτταρα).
Τα γαμετοκύτταρα εισέρχονται στο σώμα του κουνουπιού-φορέα όταν τρέφεται με το αίμα ενός ασθενούς με ελονοσία ή ενός φορέα παρασίτου, που περιέχει ώριμα γαμετοκύτταρα. Στο στομάχι του κουνουπιού, μετά από 9-12 λεπτά, το αρσενικό γαμετοκύτταρο εκτινάσσει οκτώ λεπτά κινητά μαστίγια. Ελεύθερα μαστίγια (μικρογαμέτες) διεισδύουν στο θηλυκό κύτταρο (μακρογαμέτα). μετά τη σύντηξη των πυρήνων, σχηματίζεται ένα ζυγωτό - ένα στρογγυλό γονιμοποιημένο κύτταρο. Στη συνέχεια, αναπτύσσονται διαδοχικά οι ωοκύστεις, ωοκύστεις με σποροζωίδια, η ωρίμανσή τους συμβαίνει στους σιελογόνους αδένες του κουνουπιού. Σε βέλτιστη θερμοκρασία περιβάλλοντος (25 °C), η σπορογονία διαρκεί 10 ημέρες στο P. vivax, 12 ημέρες στο P. falciparum, 16 ημέρες στο P. malariae και στο P. ovale. σε θερμοκρασία αέρα κάτω από 15 °C, τα σποροζωίδια δεν αναπτύσσονται.
Παθογένεση
Όλα τα συμπτώματα της ελονοσίας προκαλούνται από ερυθροκυτταρική σχιζογονία - την ανάπτυξη και την αναπαραγωγή ασεξουαλικών ερυθροκυτταρικών μορφών του παρασίτου στο αίμα. Η σχιζογονία των ιστών δεν εκδηλώνεται κλινικά.
Μια ελονοσιακή επίθεση σχετίζεται με την ολοκλήρωση της ερυθροκυτταρικής σχιζογονίας, τη μαζική αποσύνθεση των ερυθροκυττάρων και την είσοδο στο αίμα ενός μεγάλου αριθμού μεροζωιτών, μεταβολικών προϊόντων παρασίτων με πυρετογόνες και τοξικές ιδιότητες που προκαλούν την ανάπτυξη μιας πυρετώδους αντίδρασης. Λόγω της κυκλικής φύσης της ερυθροκυτταρικής σχιζογονίας, οι πυρετώδεις κρίσεις επαναλαμβάνονται κάθε 48 ώρες στην τριήμερη, οβάλ και τροπική ελονοσία και κάθε 72 ώρες στην τετραήμερη ελονοσία. Όταν ένα άτομο μολυνθεί, ένας ετερογενής πληθυσμός ελονοσιακών παρασίτων εισέρχεται στο σώμα και η σχιζογονία στην αρχική περίοδο εμφανίζεται ασύγχρονα, λόγω του οποίου ο τύπος πυρετού μπορεί να είναι ακανόνιστος. Καθώς αναπτύσσονται οι ανοσολογικές αντιδράσεις, η ικανότητα παρασιτισμού στα ερυθροκύτταρα διατηρείται σε μία κύρια γενιά πλασμωδίων, η οποία καθορίζει τον ρυθμό πυρετού που χαρακτηρίζει αυτό το είδος. Μόνο στην τροπική ελονοσία μπορούν να υπάρχουν αρκετές (2-3) κύριες γενιές πλασμωδίων, επομένως ο πυρετός είναι συχνά ακανόνιστος.
Η αναιμία, χαρακτηριστική της ελονοσίας, είναι συνέπεια της καταστροφής των ερυθρών αιμοσφαιρίων από παράσιτα που βρίσκονται σε αυτά. Είναι γνωστό ότι τα P. vivax και P. ovale διεισδύουν κυρίως σε νεαρά ερυθρά αιμοσφαίρια, ενώ τα P. malariae σε ώριμα. Το P. falciparum μολύνει ερυθρά αιμοσφαίρια ποικίλου βαθμού ωριμότητας, γεγονός που συμβάλλει στην πιο σημαντική βλάβη και αιμόλυση τους, επομένως, στην τροπική ελονοσία, η αιμόλυση παίζει πρωταγωνιστικό ρόλο στη γένεση της αναιμίας. Πρόσθετοι παράγοντες στην αιμόλυση των ερυθρών αιμοσφαιρίων είναι επίσης αυτοάνοσοι μηχανισμοί που βλάπτουν τα μη μολυσμένα ερυθρά αιμοσφαίρια. Η υπερπλασία των δικτυοενδοθηλιακών στοιχείων του σπλήνα, που αναπτύσσεται στην ελονοσία, αναστέλλει την αιματοποίηση, γεγονός που αυξάνει την αναιμία και τη θρομβοπενία.
Η διεύρυνση του ήπατος και του σπλήνα προκαλείται αρχικά από συμφόρηση στα όργανα, αλλά σύντομα εμφανίζεται λεμφοειδής και δικτυοενδοθηλιακή υπερπλασία σε αυτά. Ως αποτέλεσμα της αιμόλυσης των ερυθροκυττάρων, καθώς και της βλάβης των ηπατοκυττάρων, αναπτύσσεται ίκτερος. Η μείωση της απορρόφησης υδατανθράκων και η αναστολή της γλυκονεογένεσης στο ήπαρ προκαλούν υπογλυκαιμία. Η ενεργοποίηση της αναερόβιας γλυκόλυσης οδηγεί στη συσσώρευση γαλακτικού στο αίμα, στο εγκεφαλονωτιαίο υγρό και στην εμφάνιση γαλακτικής οξέωσης, η οποία είναι μία από τις αιτίες της σοβαρής τροπικής ελονοσίας.
Στην τροπική ελονοσία, οι ιδιότητες των ερυθροκυττάρων αλλάζουν, με αποτέλεσμα τη διαταραχή της μικροκυκλοφορίας (κυτταροπροσκόλληση, δέσμευση, ροζέτα). Η κυτταροπροσκόλληση είναι η προσκόλληση μολυσμένων ερυθροκυττάρων σε ενδοθηλιακά κύτταρα, η αιτία της δέσμευσης σε τριχοειδή αγγεία και μετατριχοειδικά φλεβίδια. Ο κύριος ρόλος στην κυτταροπροσκόλληση δίνεται σε συγκεκριμένες πρωτεΐνες υποκαταστάτες (η έκφρασή τους στην επιφάνεια των ερυθροκυττάρων προκαλείται από το παράσιτο) και υποδοχείς που βρίσκονται στην εξωτερική επιφάνεια των ενδοθηλιακών κυττάρων. Η απόφραξη των αιμοφόρων αγγείων προκαλεί ισχαιμία των προσβεβλημένων οργάνων. Προεξοχές (εξογκώματα) εμφανίζονται στις μεμβράνες των ερυθροκυττάρων, οι οποίες έρχονται σε επαφή με ψευδοπόδους εκβλαστήσεις που σχηματίζονται στα ενδοθηλιακά κύτταρα. Ορισμένες ποικιλίες του P. falciparum προκαλούν την προσκόλληση υγιών ερυθροκυττάρων σε μολυσμένα, με αποτέλεσμα το σχηματισμό "ροζετών". Τα ερυθρά αιμοσφαίρια γίνονται άκαμπτα, γεγονός που επιδεινώνει τις ρεολογικές ιδιότητες του αίματος και επιδεινώνει τη διαταραχή της μικροκυκλοφορίας. Ένας σημαντικός παράγοντας βλάβης είναι η υποξία που προκαλείται από την ανεπαρκή λειτουργία μεταφοράς οξυγόνου των μολυσμένων ερυθρών αιμοσφαιρίων. Ο εγκεφαλικός ιστός είναι ο λιγότερο ανθεκτικός στην υποξία, η οποία συμβάλλει στην ανάπτυξη της εγκεφαλικής ελονοσίας. Διαταραχές στο σύστημα πήξης του αίματος εμφανίζονται: στη σοβαρή τροπική ελονοσία, παρατηρούνται σημάδια συνδρόμου DIC, θρομβοπενία και υποινωδογοναιμία. Ένας ορισμένος ρόλος στην παθογένεση της τροπικής ελονοσίας δίνεται στη γενικευμένη μη ειδική φλεγμονώδη αντίδραση. Η αγγειακή βλάβη προκαλείται κυρίως από τη δράση φλεγμονωδών μεσολαβητών. Τα πιο δραστικά είναι τα προϊόντα υπεροξείδωσης λιπιδίων και οι πρωτεάσες που εκκρίνονται από τα κοκκιοκύτταρα. Στην παθογένεση της σοβαρής ελονοσίας, δίνεται σημαντική προσοχή στις κυτοκίνες, ιδιαίτερα στον TNF και την IL (IL-2 και IL-6). Οι πιο χαρακτηριστικές αλλαγές στη σοβαρή τροπική ελονοσία εμφανίζονται στον εγκέφαλο, όπου παρατηρείται οίδημα, πρήξιμο της εγκεφαλικής ουσίας, περιαγγειακές και περιγαγγλιακές αναπτύξεις νευρογλοίας (κοκκιώματα Durk). Τα τριχοειδή αγγεία μπλοκάρονται από εισβολείς ερυθροκύτταρα και παράσιτα. παρατηρείται εκτεταμένη αιμόσταση. Αναπτύσσεται περιαγγειακό οίδημα με αιμορραγίες και εστιακή νέκρωση. Με βάση την παθολογική εικόνα, μπορεί να συναχθεί το συμπέρασμα ότι σε περιπτώσεις ελονοσιακού κώματος, αναπτύσσεται ειδική μηνιγγοεγκεφαλίτιδα.
Η λοίμωξη από ελονοσία μπορεί να διαταράξει την ανοσολογική απόκριση του ξενιστή, η οποία πυροδοτεί μια σειρά ανοσοπαθολογικών αντιδράσεων. Η δέσμευση ανοσοσφαιρινών και συμπληρώματος στις βασικές μεμβράνες των σπειραμάτων προκαλεί οξεία νεφροπάθεια. Το νεφρωσικό σύνδρομο, το οποίο αναπτύσσεται σε ασθενείς με τετραήμερη ελονοσία, ταξινομείται ως σπειραματοπάθεια ανοσοσυμπλέγματος.
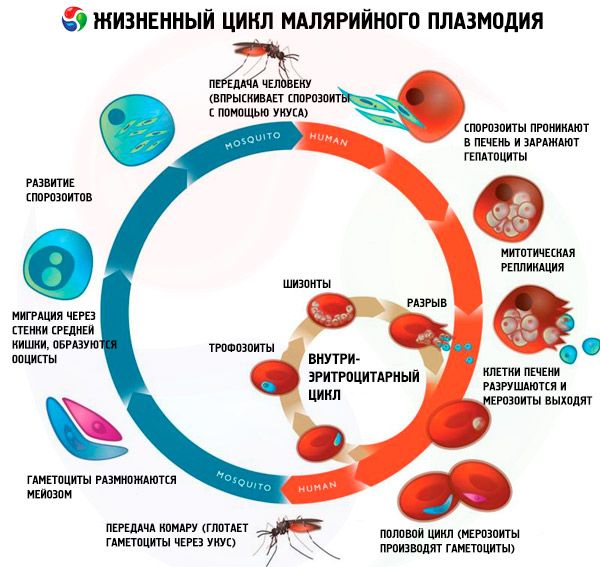
Κύκλος ζωής όλων των παθογόνων της ελονοσίας
Ο κύκλος ζωής όλων των παθογόνων της ελονοσίας περιλαμβάνει δύο ξενιστές: τους ανθρώπους (σχιζογονία - κύκλος ασεξουαλικής ανάπτυξης) και τα κουνούπια του γένους Anopheles (σπορογονία - κύκλος σεξουαλικής ανάπτυξης).
Παραδοσιακά, διακρίνονται τρία στάδια στον κύκλο σχιζογονίας όλων των ειδών παρασίτων της ελονοσίας: εξωερυθροκυτταρική σχιζογονία (EESh), ερυθροκυτταρική σχιζογονία (ESH) και γαμετοκυτογονία. Επιπλέον, διακρίνεται ένα ξεχωριστό στάδιο στους κύκλους ζωής των Pl. vivax και Pl. ovale - η χειμερία νάρκη - λόγω της πιθανής εισαγωγής μιας μορφολογικά ετερογενούς ομάδας σποροζωιτών (ταχυσποροζωίτες και βραδυσποροζωίτες ή μόνο βραδυσποροζωίτες) στο ανθρώπινο σώμα κατά τη διάρκεια ενός τσιμπήματος κουνουπιού. Σε αυτές τις περιπτώσεις, τα βραδυσποροζωίδια (υπνοζωίτες) διατηρούνται στα ηπατοκύτταρα για μεγάλο χρονικό διάστημα σε ανενεργή κατάσταση μέχρι την έναρξη της EES.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Εξωερυθροκυτταρική σχιζογονία
Τα σποροζωίδια που εισάγονται στο ανθρώπινο σώμα με το σάλιο των κουνουπιών πολύ γρήγορα (εντός 15-30 λεπτών) εισέρχονται στο ήπαρ με την κυκλοφορία του αίματος, όπου διεισδύουν ενεργά στα ηπατοκύτταρα χωρίς να τα καταστρέφουν. Τα σποροζωίδια των Pl. falciparum, Pl. malariae και ταχυσποροζωίδια των Pl. vivax και Pl. ovale ξεκινούν αμέσως την ενδοφθάλμια εισβολή (EES) με το σχηματισμό μεγάλου αριθμού εξωερυθροκυτταρικών μεροζωιδίων (έως 40.000 από ένα σποροζωίδιο στην ελονοσία falciparum). Τα ηπατοκύτταρα καταστρέφονται και τα μεροζωίδια εισέρχονται ξανά στην κυκλοφορία του αίματος με επακόλουθη ταχεία (εντός 15-30 λεπτών) διείσδυση στα ερυθροκύτταρα. Η διάρκεια της EES για την ελονοσία falciparum είναι συνήθως 6 ημέρες, για την ελονοσία vivax - 8 ημέρες, για την ελονοσία ovafe - 9 ημέρες, για την ελονοσία malariae - 15 ημέρες.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Αδρανές στάδιο
Στην ελονοσία vivax και την ελονοσία ovale, τα βραδυσποροζωίδια που έχουν διεισδύσει στα ηπατοκύτταρα μετασχηματίζονται σε ανενεργές μορφές - υπνοζωίδια, τα οποία μπορούν να παραμείνουν χωρίς διαίρεση για αρκετούς μήνες ή και χρόνια μέχρι την επακόλουθη επανενεργοποίηση (διαίρεση και σχηματισμός μεροζωιδίων). Έτσι, τα υπνοζωίδια σχετίζονται με μακρά επώαση (έως 3-10 μήνες ή περισσότερο) και την ανάπτυξη απομακρυσμένων εξωερυθροκυτταρικών υποτροπών, οι οποίες είναι χαρακτηριστικές μόνο για αυτές τις μορφές ελονοσίας.
Σχιζογονία ερυθροκυττάρων
Μετά την εισαγωγή των μεροζωιτών στα ερυθροκύτταρα, τα παράσιτα της ελονοσίας περνούν επανειλημμένα (κυκλικά) διαδοχικά από τα στάδια: τροφοζωίτη (τροφή, μονοπύρηνο κύτταρο), σχιζόντα (διαιρούμενο πολυπύρηνο κύτταρο) και μορίδιο (σχηματισμένα παράσιτα που βρίσκονται μέσα στο ερυθροκύτταρο). Στη συνέχεια, μετά την καταστροφή των ερυθροκυττάρων, τα μεροζωίδια εισέρχονται στο πλάσμα του αίματος. Ο μεγαλύτερος αριθμός θυγατρικών μεροζωιτών σχηματίζεται στην τροπική ελονοσία - έως και 40 σε ένα ερυθροκύτταρο. Το στάδιο ES διαρκεί έναν αυστηρά καθορισμένο χρόνο: 48 ώρες για την ελονοσία falciparum, την ελονοσία vivax, την ελονοσία ovale και 72 ώρες για την ελονοσία.
Χαρακτηριστικά του κύκλου της ερυθροκυτταρικής σχιζογονίας και οι κύριοι παθογενετικοί μηχανισμοί ανάπτυξης σοβαρών και περίπλοκων μορφών ελονοσίας από falciparum:
- συσσώρευση (απομόνωση) εισβεβλημένων ερυθροκυττάρων που περιέχουν ενήλικα τροφοζωίδια (από το στάδιο του αμοιβαίου τροφοζωίτη), σχίζοντα στα αγγεία των εσωτερικών οργάνων, κυρίως του εγκεφάλου, καθώς και στα νεφρά, το ήπαρ, τα έντερα, τον μυελό των οστών, τον πλακούντα κ.λπ.
- ο σχηματισμός των λεγόμενων ροζετών, που αποτελούνται από εισβεβλημένα και μη μολυσμένα ερυθροκύτταρα·
- ανάπτυξη διαταραχών μικροκυκλοφορίας, υποξία ιστών, μεταβολική οξέωση (σημαντική συσσώρευση γαλακτικού οξέος).
- ενεργοποίηση του MFS (πρωτίστως ανοσοαπόκριση Th-1) με αυξημένη σύνθεση παράγοντα νέκρωσης όγκων-α, γ-ιντερφερόνης, ιντερλευκίνης-1 και άλλων κυτοκινών που βλάπτουν το αγγειακό ενδοθήλιο και προκαλούν προσκόλληση ερυθροκυττάρων στο ενδοθήλιο των αιμοφόρων αγγείων.
Τα τελευταία χρόνια, έχει ληφθεί υπόψη ο ιδιαίτερος ρόλος της αυξημένης σύνθεσης μονοξειδίου του αζώτου (ΝΟ) από τα εγκεφαλικά αγγειακά ενδοθηλιακά κύτταρα στην ανάπτυξη της εγκεφαλικής μορφής της ελονοσίας από falciparum.
Ένας σημαντικός παθοφυσιολογικός μηχανισμός στην ανάπτυξη σοβαρών μορφών ελονοσίας από falciparum, σε σύγκριση με άλλες μορφές ελονοσίας, είναι η υπογλυκαιμία, η οποία επιδεινώνει τις μικροκυκλοφορικές και μεταβολικές διαταραχές (μεταβολική οξέωση) σε ασθενείς, ειδικά σε παιδιά και έγκυες γυναίκες. Τρεις κύριοι παράγοντες διακρίνονται στην ανάπτυξη υπογλυκαιμίας στην ελονοσία από falciparum: μειωμένη γλυκογένεση στο ήπαρ, αξιοποίηση γλυκόζης από παράσιτα και διέγερση της έκκρισης ινσουλίνης. Ταυτόχρονα, η υπογλυκαιμία μπορεί να είναι συνέπεια της υπερινσουλιναιμίας που αναπτύσσεται μετά τη χορήγηση κινίνης για την αναστολή των επιθέσεων ελονοσίας από falciparum.
Ως συνέπεια της παρατεταμένης παραμονής του παρασίτου (χωρίς επαρκή θεραπεία) στην ελονοσία-ελονοσία, μπορεί να αναπτυχθεί νεφρωσικό σύνδρομο ως αποτέλεσμα ενός ανοσολογικού μηχανισμού (εναπόθεση ανοσοσυμπλεγμάτων που περιέχουν αντιγόνα του παρασίτου στη βασική μεμβράνη των νεφρικών σπειραμάτων).
Πρέπει να σημειωθεί ότι οι κύριες κλινικές εκδηλώσεις όλων των μορφών ελονοσίας (δηλητηρίαση, διόγκωση του ήπατος και του σπλήνα, αναιμία) σχετίζονται με το στάδιο της σχιζογονίας των ερυθροκυττάρων (επαναλαμβανόμενη ασεξουαλική αναπαραγωγή παρασίτων στα ερυθροκύτταρα) και όσο υψηλότερη είναι η περιεκτικότητα σε παράσιτα στο 1 μl αίματος ενός ασθενούς, που προσδιορίζεται με μικροσκοπία παχύρρευστου φιλμ αίματος, τόσο πιο σοβαρή είναι συνήθως η ελονοσία. Επομένως, στην εργαστηριακή διάγνωση της ελονοσίας, είναι σημαντικό όχι μόνο να προσδιοριστεί ο τύπος του ελονοσιακού πλασμωδίου, αλλά και να προσδιοριστεί το επίπεδο παρασιταιμίας. Σύμφωνα με το μέγιστο επίπεδο παρασιταιμίας, οι μορφές της ελονοσίας κατανέμονται κατά φθίνουσα σειρά: ελονοσία falciparum (έως 100 χιλιάδες σε μl ή περισσότερο), ελονοσία vivax (έως 20 χιλιάδες σε μl, λιγότερο συχνά περισσότερο), ελονοσία ovale και ελονοσία malariae (έως 10-15 χιλιάδες σε μl). Στην ελονοσία falciparum, που εμφανίζεται με υψηλό επίπεδο παρασιταιμίας (100 χιλιάδες ανά μl και υψηλότερο), ο κίνδυνος εμφάνισης σοβαρών, θανατηφόρων επιπλοκών αυξάνεται σημαντικά, γεγονός που καθορίζει την τακτική της εντατικής (παρεντερικής) ανθελονοσιακής θεραπείας.
Η εμφάνιση πυρετικών παροξυσμών στην ελονοσία προκαλείται από αιμόλυση ερυθροκυττάρων, απελευθέρωση μεροζωιτών στο πλάσμα, καταστροφή ορισμένων από αυτά (το άλλο μέρος των μεροζωιτών εισάγεται ξανά στα ερυθροκύτταρα), ενεργοποίηση του MFS και αυξημένη σύνθεση ιντερλευκίνης-1, -6, παράγοντα νέκρωσης όγκου α και άλλων ενδογενών πυρετογόνων (φλεγμονώδεις κυτοκίνες) που επηρεάζουν το κέντρο θερμορύθμισης του υποθαλάμου.
Με την παρουσία μιας γενιάς πλασμωδίων στο αίμα, εμφανίζονται τακτικά εναλλασσόμενες παροξυσμοί από τις πρώτες ημέρες της νόσου. Συχνά, με την ελονοσία falciparum και την ελονοσία vivax (σε υπερενδημικές περιοχές με εντατική μετάδοση ελονοσίας), τα μη άνοσα άτομα εμφανίζουν έναν αρχικό (αρχικό) πυρετό που σχετίζεται με την ανάπτυξη αρκετών γενεών παθογόνων στα ερυθροκύτταρα των ασθενών ταυτόχρονα με διαφορετικούς χρόνους για το τέλος του κύκλου ανάπτυξης, γεγονός που οδηγεί στην επικάλυψη των κρίσεων, στην εξομάλυνση της περιόδου της απυρεξίας και στην παραμόρφωση του τυπικού παροξυσμού.
Καθώς η ασθένεια εξελίσσεται, οι ειδικοί και μη ειδικοί αμυντικοί παράγοντες αυξάνονται (μέχρι το τέλος της 1ης-2ης εβδομάδας), μερικές από τις γενιές πεθαίνουν και μία (δύο) κορυφαίες γενιές παρασίτων παραμένουν με την ανάπτυξη τυπικών παροξυσμών κάθε δεύτερη μέρα (ή κάθε μέρα).
Η διεύρυνση του ήπατος και του σπλήνα σε όλες τις μορφές ελονοσίας σχετίζεται με σημαντική πλήρωση αίματος, οίδημα και υπερπλασία της μεταστατικής άρθρωσης.
Η ελονοσία, κατά κανόνα, οδηγεί πάντα σε αιμολυτική υποχρωμική αναιμία, στην παθογένεση της οποίας είναι σημαντικοί ορισμένοι παράγοντες:
- ενδοαγγειακή αιμόλυση μολυσμένων ερυθροκυττάρων.
- φαγοκυττάρωση τόσο μολυσμένων όσο και μη μολυσμένων ερυθροκυττάρων από δικτυοενδοθηλιακά κύτταρα του σπλήνα.
- συσσώρευση ερυθροκυττάρων που περιέχουν ώριμα παράσιτα στον μυελό των οστών, καταστολή της αιμοποίησης.
- ανοσοποιητικός μηχανισμός (καταστροφή των μη προσβεβλημένων ερυθροκυττάρων ως αποτέλεσμα της προσρόφησης ανοσοσυμπλεγμάτων που περιέχουν το κλάσμα C-3 του συμπληρώματος στη μεμβράνη των ερυθροκυττάρων).
Το στάδιο της γαμετοκυτογονίας είναι ένα είδος κλάδου από το στάδιο ES. Μερικά από τα μεροζωίδια (μια γενετικά καθορισμένη διαδικασία), αντί να επαναλαμβάνουν τον κύκλο ασεξουαλικής ανάπτυξης μετά την εισαγωγή τους στο ερυθροκύτταρο, μετατρέπονται σε σεξουαλικές μορφές - γαμετοκύτταρα (αρσενικά και θηλυκά).
Χαρακτηριστικά του γαμετοκυτογονιακού σταδίου στην ελονοσία από falciparum:
- τα γαμετοκύτταρα εμφανίζονται στο περιφερικό αίμα όχι νωρίτερα από 10-12 ημέρες ασθένειας.
- Τα γαμετοκύτταρα, που συσσωρεύονται κατά τη διάρκεια της νόσου, μπορούν να κυκλοφορούν στην κυκλοφορία του αίματος για μεγάλο χρονικό διάστημα (έως 4-6 εβδομάδες ή περισσότερο).
Σε άλλες μορφές ελονοσίας (vivax, ovale, malariae), τα γαμετοκύτταρα μπορούν να ανιχνευθούν στο περιφερικό αίμα από τις πρώτες ημέρες της νόσου και γρήγορα (μέσα σε λίγες ώρες έως ημέρες) πεθαίνουν.
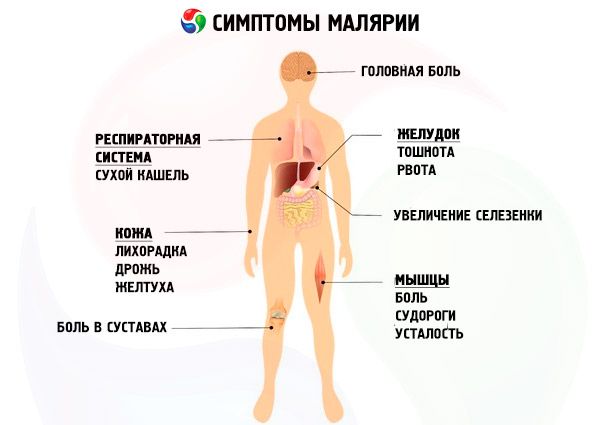
Συμπτώματα ελονοσία
Λαμβάνοντας υπόψη τα χαρακτηριστικά των ειδών των παρασίτων της ελονοσίας και τα αντίστοιχα συμπτώματα της ελονοσίας, διακρίνονται τέσσερις μορφές της νόσου: τριήμερη ελονοσία (vivax-malaria, malaria tertiana), τετραήμερη ελονοσία (malaria quartana), τροπική ελονοσία (falciparum-malaria, malaria tropica), τριήμερη οβάλ ελονοσία (ovale-malaria).
Η πορεία της πρωτοπαθούς ελονοσίας περιλαμβάνει την αρχική περίοδο της νόσου, την περίοδο της κορύφωσης της νόσου και την ανάρρωση. Χωρίς θεραπεία ή με ανεπαρκή αιτιοτροπική θεραπεία, η ελονοσία εισέρχεται σε μια περίοδο υποτροπής. Υπάρχουν εξωερυθροκυτταρικές και ερυθροκυτταρικές υποτροπές, ανάλογα με τον χρόνο ανάπτυξης - πρώιμες και όψιμες. Ερυθροκυτταρικές υποτροπές παρατηρούνται σε λοίμωξη από όλους τους τύπους πλασμωδίων. Οι πρώιμες εμφανίζονται εντός 2 μηνών μετά τις πρωτοπαθείς κρίσεις. οι υποτροπές που αναπτύσσονται αργότερα θεωρούνται όψιμες. Χωρίς θεραπεία ή με ακατάλληλη θεραπεία της τριήμερης και της ωοειδούς ελονοσίας, εμφανίζεται μια «νηνεμία» που διαρκεί 6-11 μήνες με την εξαφάνιση των παρασίτων από το αίμα και την κλινική ευεξία. Στη συνέχεια έρχονται οι όψιμες υποτροπές (που προκαλούνται από την ενεργοποίηση των υπνοζωϊτών στο ήπαρ), οι οποίες αντικαθίστανται και πάλι από μια λανθάνουσα περίοδο χωρίς θεραπεία, μετά την οποία η νόσος επανεμφανίζεται.
Τα P. falciparum ζουν στο ανθρώπινο σώμα (χωρίς θεραπεία) για έως και 1,5 χρόνια, τα P. vivax και P. ovale - έως και 3 χρόνια, τα P. malariae - για πολλά χρόνια, μερικές φορές εφ' όρου ζωής.
Τι σε προβληματιζει?
Έντυπα
Σύμφωνα με τις συστάσεις του ΠΟΥ, η ελονοσία διακρίνεται σε απλή, σοβαρή και περίπλοκη. Οι κακοήθεις μορφές ελονοσίας και οι επιπλοκές της είναι χαρακτηριστικές κυρίως της λοίμωξης από P. falciparum. Η ασθένεια που προκαλείται από P. vivax, P. ovale και P. malariae, κατά κανόνα, έχει καλοήθη πορεία.
Τριήμερη ελονοσία
Η περίοδος επώασης της τριήμερης ελονοσίας είναι από 10-21 ημέρες έως 6-14 μήνες. Τα πρόδρομα συμπτώματα της ελονοσίας πριν από την πρωτοπαθή ελονοσιακή κρίση σπάνια παρατηρούνται, αλλά συχνά προηγούνται των υποτροπών και εκφράζονται με αίσθημα γενικής αδιαθεσίας, αδυναμίας, κόπωσης, πόνου στην οσφυϊκή περιοχή, στα άκρα, ελαφράς αύξησης της θερμοκρασίας του σώματος, απώλειας όρεξης, πονοκεφάλου. Η διάρκεια της προδρομικής περιόδου είναι κατά μέσο όρο 1-5 ημέρες.
Αρχικά, η καμπύλη της θερμοκρασίας είναι ακανόνιστη (αρχικός πυρετός), η οποία σχετίζεται με την ασύγχρονη απελευθέρωση αρκετών γενεών P. vivax στο αίμα. Στη συνέχεια, οι τυπικές κρίσεις ελονοσίας ξεκινούν με διαλείποντα τριήμερο πυρετό, που υποδηλώνει τον σχηματισμό της κύριας γενιάς παρασίτων στο αίμα. Σε μια ελονοσιακή πυρετώδη κρίση, τρεις φάσεις εκφράζονται κλινικά σαφώς, αμέσως μετά την άλλη: το στάδιο του ρίγους, της θερμότητας και του ιδρώτα. Μια ελονοσιακή κρίση ξεκινά με ρίγη, η έντασή της μπορεί να ποικίλλει - από ήπιο ρίγος έως εκπληκτικά ρίγη. Αυτή τη στιγμή, ο ασθενής πηγαίνει για ύπνο, προσπαθεί ανεπιτυχώς να ζεσταθεί, αλλά τα ρίγη αυξάνονται. Το δέρμα γίνεται ξηρό, τραχύ ή "σαν χήνα" στην αφή, κρύο, τα άκρα και οι ορατοί βλεννογόνοι είναι κυανωτικά. Παρατηρούνται τα ακόλουθα συμπτώματα ελονοσίας: έντονος πονοκέφαλος, μερικές φορές έμετος, πόνος στις αρθρώσεις και την οσφυϊκή περιοχή. Το στάδιο του ρίγους διαρκεί από μερικά λεπτά έως 1-2 ώρες και αντικαθίσταται από το στάδιο του πυρετού. Ο ασθενής βγάζει τα ρούχα και τα εσώρουχά του, αλλά αυτό δεν του φέρνει ανακούφιση. Η θερμοκρασία του σώματος φτάνει τους 40-41 °C, το δέρμα γίνεται ξηρό και ζεστό, το πρόσωπο κοκκινίζει. Πονοκέφαλος, πόνος στην οσφυϊκή περιοχή και τις αρθρώσεις εντείνονται, είναι πιθανά το παραλήρημα και η σύγχυση. Το στάδιο του πυρετού διαρκεί από μία έως αρκετές ώρες και αντικαθίσταται από μια περίοδο εφίδρωσης. Η θερμοκρασία πέφτει δραματικά, η εφίδρωση είναι συχνά έντονη, επομένως ο ασθενής πρέπει να αλλάζει επανειλημμένα τα εσώρουχά του. Αποδυναμωμένος από την κρίση, σύντομα αποκοιμιέται. Η διάρκεια της κρίσης είναι 6-10 ώρες. Η έναρξη των κρίσεων της νόσου τις πρωινές και απογευματινές ώρες θεωρείται τυπική. Μετά την κρίση, ξεκινά μια περίοδος απυρεξίας, που διαρκεί περίπου 40 ώρες. Μετά από 2-3 κρίσεις πυρετού, το ήπαρ και ο σπλήνας είναι σαφώς διευρυμένα. Αλλαγές στο αίμα: αναιμία, που αναπτύσσεται σταδιακά από τη δεύτερη εβδομάδα της νόσου, λευκοπενία, ουδετεροπενία με μετατόπιση των κυττάρων της ζώνης προς τα αριστερά, σχετική λεμφοκυττάρωση, ανεωσινοφιλία και αυξημένη ΤΚΕ.
Στη φυσική πορεία της νόσου χωρίς αιτιοτροπική θεραπεία, μετά από 12-14 κρίσεις (4-6 εβδομάδες), η ένταση του πυρετού μειώνεται, οι κρίσεις υποχωρούν σταδιακά, το μέγεθος του ήπατος και του σπλήνα μειώνεται. Ωστόσο, μετά από 2 εβδομάδες έως 2 μήνες, εμφανίζονται πρώιμες υποτροπές, που χαρακτηρίζονται από σύγχρονη καμπύλη θερμοκρασίας, αύξηση του ήπατος και του σπλήνα και αναιμία. Στη συνέχεια, με την αύξηση της ανοσίας, τα παράσιτα εξαφανίζονται από το αίμα και ξεκινά μια λανθάνουσα περίοδος. Εάν η θεραπεία με ιστοσχιζοτροπικά φάρμακα δεν πραγματοποιηθεί αυτή τη στιγμή, τότε μετά από 6-8 μήνες (και μερικές φορές μετά από 1-3 χρόνια), εμφανίζεται ενεργοποίηση των "αδρανών" μορφών ιστού των παρασίτων και αναπτύσσονται απομακρυσμένες υποτροπές. Χαρακτηρίζονται από οξεία έναρξη, ηπιότερη πορεία, πρώιμη αύξηση του σπλήνα, μικρό αριθμό κρίσεων (έως 7-8), μικρότερη ένταση και διάρκεια παρασιταιμίας, παρουσία γαμετοκυττάρων στο αίμα.
Οβάλ ελονοσία
Σε πολλά κλινικά και παθογενετικά χαρακτηριστικά, η ωοειδής ελονοσία είναι παρόμοια με την τριήμερη ελονοσία Vivax. Η περίοδος επώασης της ωοειδούς ελονοσίας είναι 11-16 ημέρες. Στην ωοειδή ελονοσία, το παθογόνο τείνει σε πρωτογενή λανθάνουσα κατάσταση. Η περίοδος επώασης μπορεί να διαρκέσει από 2 μήνες έως 2 χρόνια ή περισσότερο. Τα συμπτώματα της ελονοσίας περιλαμβάνουν διαλείποντα τριήμερο πυρετό, λιγότερο συχνά καθημερινά. Οι πυρετικές κρίσεις εμφανίζονται συχνά τις βραδινές ώρες, αντί για το πρώτο μισό της ημέρας, όπως είναι χαρακτηριστικό για άλλες μορφές ελονοσίας. Η ωοειδής ελονοσία χαρακτηρίζεται κυρίως από ήπια πορεία με μικρό αριθμό παροξυσμών που εμφανίζονται χωρίς έντονα ρίγη και με χαμηλότερη θερμοκρασία στην κορύφωση των κρίσεων. Είναι χαρακτηριστικό ότι οι παροξυσμοί κατά την πρωτογενή κρίση πολύ συχνά σταματούν αυθόρμητα. Αυτό εξηγείται από τον ταχύ σχηματισμό σταθερής ανοσίας. Εάν δεν πραγματοποιηθεί θεραπεία με ιστοσχιζοτροπικά φάρμακα, είναι δυνατές 1-3 υποτροπές με διάστημα μεταξύ των υποτροπών από 17 ημέρες έως 7 μήνες.
Τεταρταίος
Συνήθως προχωρά καλοήθης. Η περίοδος επώασης είναι από 3 έως 6 εβδομάδες. Σπάνια παρατηρούνται πρόδρομα συμπτώματα ελονοσίας. Η έναρξη της νόσου είναι οξεία. Από την πρώτη κρίση, εμφανίζεται διαλείπων πυρετός με περιοδικότητα κρίσεων κάθε 2 ημέρες. Ο παροξυσμός συνήθως ξεκινά το μεσημέρι, η μέση διάρκειά του είναι περίπου 13 ώρες. Η περίοδος των ρίγων είναι μεγάλη και έντονη. Η περίοδος καύσου διαρκεί έως και 6 ώρες, συνοδεύεται από πονοκέφαλο, μυαλγία, αρθραλγία, μερικές φορές ναυτία, έμετο. Μερικές φορές οι ασθενείς είναι ανήσυχοι και παραληρηματικοί. Στην ενδιάμεση περίοδο, η κατάσταση των ασθενών είναι ικανοποιητική. Η αναιμία, η ηπατοσπληνομεγαλία αναπτύσσονται αργά - όχι νωρίτερα από 2 εβδομάδες μετά την έναρξη της νόσου. Χωρίς θεραπεία, παρατηρούνται 8-14 κρίσεις, αλλά η διαδικασία της ερυθροκυτταρικής σχιζογονίας σε χαμηλό επίπεδο διαρκεί για πολλά χρόνια. Τις περισσότερες φορές, η μόλυνση εμφανίζεται με τη μορφή μεταφοράς παρασίτων χωρίς ενεργοποίηση της σχιζογονίας των ερυθροκυττάρων, γεγονός που καθιστά τέτοια άτομα δυνητικά επικίνδυνους δότες. Σε ενδημικές εστίες, η τετραήμερη ελονοσία προκαλεί νεφρωσικό σύνδρομο με δυσμενή πρόγνωση στα παιδιά.
Τροπική ελονοσία
Η πιο σοβαρή μορφή λοίμωξης από ελονοσία. Η περίοδος επώασης είναι 8-16 ημέρες. Στο τέλος της, ορισμένα μη ανοσοποιημένα άτομα εμφανίζουν πρόδρομα συμπτώματα ελονοσίας που διαρκούν από αρκετές ώρες έως 1-2 ημέρες: αδιαθεσία, αδυναμία, κόπωση, πόνους στο σώμα, μυαλγία και αρθραλγία, πονοκέφαλο. Στους περισσότερους ασθενείς, η τροπική ελονοσία ξεκινά οξεία, χωρίς πρόδρομη περίοδο, με αύξηση της θερμοκρασίας του σώματος στους 38-39 °C. Εάν οι κύκλοι της ερυθροκυτταρικής σχιζογονίας σε αρκετές γενιές P. falciparum σε έναν μολυσμένο οργανισμό δεν τελειώνουν ταυτόχρονα, αυτό συχνά εκφράζεται κλινικά από την απουσία κυκλικής περιοδικότητας των πυρετικών κρίσεων. Οι κρίσεις, που εμφανίζονται με εναλλασσόμενη αλλαγή φάσεων, ξεκινούν με ρίγη που διαρκούν από 30 λεπτά έως 1 ώρα. Κατά τη διάρκεια αυτής της περιόδου, το δέρμα είναι χλωμό κατά την εξέταση, κρύο στην αφή, συχνά με τραχύτητα σαν "ανατριχίλα". Τα ρίγη συνοδεύονται από αύξηση της θερμοκρασίας του σώματος στους 38-39 °C. Με την παύση των ρίγων, ξεκινά η δεύτερη φάση του παροξυσμού - πυρετός. Οι ασθενείς αισθάνονται μια ελαφρά αίσθηση ζεστασιάς, μερικές φορές αισθάνονται μια αίσθηση αληθινής ζέστης. Το δέρμα γίνεται ζεστό στην αφή, το πρόσωπο είναι υπεραιμικό. Η διάρκεια αυτής της φάσης είναι περίπου 12 ώρες, αντικαθίσταται από ήπια εφίδρωση. Η θερμοκρασία του σώματος πέφτει σε φυσιολογικές και υποφυσιολογικές τιμές και μετά από 1-2 ώρες αυξάνεται ξανά. Σε ορισμένες περιπτώσεις, η έναρξη της τροπικής ελονοσίας συνοδεύεται από ναυτία, έμετο, διάρροια. Μερικές φορές καταγράφονται καταρροϊκά συμπτώματα ελονοσίας από την ανώτερη αναπνευστική οδό: βήχας, καταρροή, πονόλαιμος. Σε μεταγενέστερο στάδιο, παρατηρούνται ερπητικά εξανθήματα στα χείλη και τα φτερά της μύτης. Στο οξύ στάδιο, οι ασθενείς παρατηρούν υπεραιμία του επιπεφυκότα, σε σοβαρές περιπτώσεις της νόσου μπορεί να συνοδεύεται από πετεχειώδεις ή μεγαλύτερες υποεπιπεφυκοτικές αιμορραγίες.
Κατά την κορύφωση της τροπικής ελονοσίας, τα ρίγη είναι λιγότερο έντονα από ό,τι στις πρώτες ημέρες της νόσου, η διάρκειά τους είναι 15-30 λεπτά. Ο πυρετός συνεχίζεται για μέρες, σπάνια καταγράφονται περίοδοι απυρεξίας. Σε μια ήπια πορεία της νόσου, η θερμοκρασία του σώματος στην κορύφωσή της φτάνει τους 38,5 ° C, η διάρκεια του πυρετού είναι 3-4 ημέρες. με μέτριο βαθμό σοβαρότητας - 39,5 ° C και 6-7 ημέρες, αντίστοιχα. Η σοβαρή πορεία της νόσου χαρακτηρίζεται από αύξηση της θερμοκρασίας του σώματος στους 40 ° C και άνω, και η διάρκειά της είναι οκτώ ή περισσότερες ημέρες. Η διάρκεια των μεμονωμένων παροξυσμών (και στην πραγματικότητα η διαστρωμάτωση αρκετών) στην τροπική ελονοσία φτάνει τις 30-40 ώρες. Κυριαρχεί ο ακανόνιστος τύπος καμπύλης θερμοκρασίας, λιγότερο συχνά παρατηρούνται οι διαλείποντες, περιστασιακά - οι διαλείποντες και οι σταθεροί τύποι.
Η διόγκωση του ήπατος συνήθως προσδιορίζεται την 3η ημέρα της νόσου, η διόγκωση του σπλήνα - επίσης από την 3η ημέρα, αλλά συνήθως καταγράφεται μόνο με κρούση. Η σαφής ψηλάφηση καθίσταται δυνατή μόνο την 5η-6η ημέρα. Κατά την υπερηχογραφική εξέταση των κοιλιακών οργάνων, η διόγκωση του ήπατος και του σπλήνα προσδιορίζεται ήδη την 2η-3η ημέρα μετά την εμφάνιση των κλινικών εκδηλώσεων της τροπικής ελονοσίας. Διαταραχές του μεταβολισμού των χρωστικών παρατηρούνται μόνο σε ασθενείς με σοβαρή και, λιγότερο συχνά, μέτρια τροπική ελονοσία. Η τριπλάσια αύξηση της δραστικότητας των αμινοτρανσφερασών στον ορό θεωρείται δείκτης δυσμενούς πρόγνωσης. Οι μεταβολικές διαταραχές στην τροπική ελονοσία περιλαμβάνουν αλλαγές στο σύστημα αιμόστασης και υπογλυκαιμία. Οι καρδιαγγειακές διαταραχές είναι λειτουργικής φύσης και εκφράζονται με ταχυκαρδία, πνιγμένους καρδιακούς ήχους και υπόταση. Περιστασιακά, ακούγεται ένα παροδικό συστολικό φύσημα στην κορυφή της καρδιάς. Σε σοβαρές μορφές της νόσου, παρατηρούνται αλλαγές στο ΗΚΓ με τη μορφή παραμόρφωσης του τελικού τμήματος του κοιλιακού συμπλέγματος: επιπέδωση και αντίστροφη διαμόρφωση του κύματος Τ, μείωση του τμήματος ST. Ταυτόχρονα, η τάση των κυμάτων R στις τυπικές απαγωγές μειώνεται. Σε ασθενείς με εγκεφαλική μορφή, οι αλλαγές στο κύμα P είναι τύπου P-pulmonale.
Στην τροπική ελονοσία, παρατηρούνται συχνά διαταραχές του ΚΝΣ που σχετίζονται με υψηλό πυρετό και μέθη: πονοκέφαλος, έμετος, μηνιγγισμός, σπασμοί, υπνηλία, μερικές φορές σύνδρομο τύπου παραληρήματος, αλλά η συνείδηση του ασθενούς διατηρείται.
Χαρακτηριστικά σημεία μέτριας και σοβαρής ελονοσίας είναι η αιμολυτική αναιμία και η λευκοπενία, η ηωσινοφιλία και η ουδετεροπενία, ενώ στον τύπο των λευκοκυττάρων παρατηρείται σχετική λεμφοκυττάρωση. Σε σοβαρές μορφές της νόσου, είναι πιθανή η ουδετεροφιλική λευκοκυττάρωση. Η ΤΚΕ είναι συνεχώς και σημαντικά αυξημένη. Η θρομβοπενία είναι ένα χαρακτηριστικό σημάδι όλων των τύπων ελονοσίας. Όπως και με άλλες μολυσματικές ασθένειες, οι ασθενείς εμφανίζουν παροδική πρωτεϊνουρία.
Η υποτροπιάζουσα τροπική ελονοσία προκαλείται είτε από ανεπαρκή αιτιοτροπική θεραπεία είτε από αντοχή του P. falciparum στους χημειοθεραπευτικούς παράγοντες που χρησιμοποιούνται. Η φυσική πορεία της τροπικής ελονοσίας με ευνοϊκή έκβαση δεν διαρκεί περισσότερο από 2 εβδομάδες. Ελλείψει αιτιοτροπικής θεραπείας, οι υποτροπές εμφανίζονται μετά από 7-10 ημέρες.
Η εγκυμοσύνη αποτελεί γενικά αναγνωρισμένο παράγοντα κινδύνου για την τροπική ελονοσία. Αυτό οφείλεται στην υψηλότερη συχνότητα εμφάνισης εγκυμοσύνης, στην τάση για σοβαρές κλινικές μορφές, στον κίνδυνο για την υγεία και τη ζωή του παιδιού και στο περιορισμένο θεραπευτικό οπλοστάσιο. Η τροπική ελονοσία σε παιδιά κάτω των πέντε ετών θα πρέπει να θεωρείται δυνητικά θανατηφόρα ασθένεια. Σε παιδιά νεότερων ηλικιακών ομάδων (έως 3-4 ετών), ειδικά σε βρέφη, η ελονοσία έχει μια μοναδική κλινική εικόνα: δεν διαθέτει το πιο έντονο κλινικό σύμπτωμα - τον παροξυσμό της ελονοσίας. Ταυτόχρονα, παρατηρούνται συμπτώματα ελονοσίας όπως σπασμοί, έμετος, διάρροια, κοιλιακό άλγος, με ταχέως εξελισσόμενη επιδείνωση της κατάστασης του παιδιού. Η εμφάνιση σπασμών και άλλων εγκεφαλικών συμπτωμάτων δεν σημαίνει απαραίτητα την ανάπτυξη εγκεφαλικής ελονοσίας - αυτό είναι συχνά ένα από τα συμπτώματα της νευροτοξίκωσης. Η παρασιταιμία σε μικρά παιδιά είναι συνήθως υψηλή: το P. falciparum μπορεί να επηρεάσει έως και το 20% των ερυθρών αιμοσφαιρίων. Η ασθένεια μπορεί γρήγορα να γίνει κακοήθης και να καταλήξει στον θάνατο του παιδιού.
Επιπλοκές και συνέπειες
Καταγεγραμμένα σε όλα τα στάδια της τροπικής ελονοσίας. Προγνωστικά δυσμενή συμπτώματα ελονοσίας, που υποδηλώνουν την πιθανότητα ανάπτυξης κακοήθους μορφής ελονοσίας. - καθημερινός πυρετός, έλλειψη απυρεξίας μεταξύ των κρίσεων, έντονος πονοκέφαλος, γενικευμένοι σπασμοί που επαναλαμβάνονται περισσότερες από δύο φορές σε 24 ώρες, ακαμψία κατά την εγκεφαλοπάθεια, αιμοδυναμικό σοκ (συστολική αρτηριακή πίεση κάτω από 70 mm Hg σε ενήλικα και λιγότερο από 50 mm Hg σε παιδί). Αυτό αποδεικνύεται επίσης από την υψηλή παρασιταιμία (περισσότερες από 100 χιλιάδες P. falciparum σε 1 μl αίματος), την ανίχνευση διαφόρων ηλικιακών σταδίων του παρασίτου στο περιφερικό αίμα, την παρουσία γαμετοκυττάρων, την αυξημένη λευκοκυττάρωση (περισσότερο από 12,0x109 / l). Υπογλυκαιμία μικρότερη από 2,2 mmol/L, μη αντιρροπούμενη μεταβολική οξέωση, περισσότερο από τριπλάσια αύξηση της δραστικότητας των αμινοτρανσφερασών στον ορό, καθώς και μείωση του επιπέδου γλυκόζης στο εγκεφαλονωτιαίο υγρό και επίπεδο γαλακτικού οξέος μεγαλύτερο από 6 μmol/L είναι επίσης προγνωστικά δυσμενείς.
Οι σοβαρές αλλοιώσεις του ΚΝΣ στην τροπική ελονοσία ενώνονται με την ονομασία «εγκεφαλική ελονοσία», με κύριο σύμπτωμα την ανάπτυξη κωματώδους κατάστασης. Το ελονοσιακό κώμα μπορεί να είναι επιπλοκή της πρωτοπαθούς, επαναλαμβανόμενης και υποτροπιάζουσας ελονοσίας, αλλά παρατηρείται συχνότερα στην πρωτοπαθή ελονοσία, κυρίως σε παιδιά, έγκυες γυναίκες και νέους και μεσήλικες.
Η εγκεφαλική μορφή είναι η πιο συχνή επιπλοκή της σοβαρής ελονοσίας από falciparum. Στις σύγχρονες συνθήκες, η εγκεφαλική μορφή αναπτύσσεται στο 10% όλων των περιπτώσεων ελονοσίας από falciparum στον κόσμο και το 60-80% όλων των θανατηφόρων αποτελεσμάτων της νόσου σχετίζονται με αυτήν την επιπλοκή. Η εγκεφαλική μορφή μπορεί να αναπτυχθεί από τις πρώτες ημέρες, αλλά καταγράφεται συχνότερα τη 2η εβδομάδα της νόσου λόγω απουσίας ειδικής ή ανεπαρκούς θεραπείας. Μια θανατηφόρα έκβαση μπορεί να συμβεί εντός 1-2 ημερών. Στην κλινική εικόνα της εγκεφαλικής ελονοσίας, διακρίνονται τρεις περίοδοι: η αναισθητοποίηση, η λήθαργος και το πραγματικό κώμα.
Το στάδιο της λήθαργου χαρακτηρίζεται από ψυχική και σωματική λήθαργο του ασθενούς, ταχεία εξάντληση. Προσανατολίζεται στον χρόνο και τον χώρο, αλλά απρόθυμα έρχεται σε επαφή, απαντά σε ερωτήσεις με μονοσύλλαβες λέξεις, κουράζεται γρήγορα. Τα αντανακλαστικά των τενόντων διατηρούνται.
Το στάδιο της υπνηλίας εκφράζεται με βαθιά προσβολή του ασθενούς με σπάνιες αναλαμπές συνείδησης. Είναι πιθανές αταξία, αμνησία, σπασμοί, μερικές φορές επιληπτόμορφου χαρακτήρα. Τα αντανακλαστικά του κερατοειδούς διατηρούνται, οι κόρες είναι φυσιολογικές. Τα αντανακλαστικά των τενόντων αυξάνονται, εμφανίζονται παθολογικά αντανακλαστικά.
Σε κώμα, ο ασθενής είναι αναίσθητος και δεν ανταποκρίνεται σε εξωτερικά ερεθίσματα. Παρατηρείται διαταραχή σύγκλισης, αποκλίνων στραβισμός, αιωρούμενες κινήσεις των βολβών των ματιών με ανοιχτά βλέφαρα (σαν ο ασθενής να κοιτάζει την οροφή), οριζόντιος και κάθετος νυσταγμός, παράλυση του έκτου ζεύγους κρανιακών νεύρων. απουσιάζουν τα αντανακλαστικά των τενόντων και της κοιλιάς, οι αυτόνομες λειτουργίες είναι έντονα μειωμένες. Εκφράζονται μηνιγγικά συμπτώματα ελονοσίας και παθολογικά αντανακλαστικά των Babinski, Rossolimo, κ.λπ. Παρατηρείται ακράτεια ούρων και κοπράνων. Η οσφυϊκή παρακέντηση αποκαλύπτει αύξηση της ενδοκρανιακής πίεσης χωρίς έντονες διαταραχές στην πρωτεϊνική και κυτταρική σύνθεση του εγκεφαλονωτιαίου υγρού. Υψηλός βαθμός παρασιταιμίας με διάφορα ηλικιακά στάδια του P. falciparum προσδιορίζεται σε μια παχύρρευστη σταγόνα και επίχρισμα αίματος ασθενών με κωματώδη ελονοσία. Ταυτόχρονα, είναι γνωστές περιπτώσεις θανατηφόρων αποτελεσμάτων εγκεφαλικής ελονοσίας με πολύ χαμηλό επίπεδο παρασιταιμίας. Η εγκεφαλική ελονοσία στα παιδιά συχνά συνοδεύεται από αναιμία. Η αναιμία επιδεινώνει τη νευρολογική και σωματική κατάσταση του παιδιού. Με αποτελεσματική θεραπεία, η συνείδηση συνήθως επιστρέφει ξαφνικά.
Στην εγκεφαλική ελονοσία, οι ψυχώσεις μπορεί να αναπτυχθούν ως συνέπεια δυστροφικών αλλαγών στο εγκεφαλικό παρέγχυμα. Στην οξεία περίοδο, οι ψυχώσεις εμφανίζονται με τη μορφή παραληρήματος, άνοιας, επιληπτικών κρίσεων, μανιακών καταστάσεων. Οι μετα-ελονοσιακές ψυχώσεις χαρακτηρίζονται από κατάθλιψη, νοητική αδυναμία, υστερία, σχιζοφρενικά σύνδρομα και στα παιδιά, προσωρινή καθυστέρηση στην νοητική ανάπτυξη. Μερικές φορές παρατηρούνται απομακρυσμένες συνέπειες της εγκεφαλικής ελονοσίας: ημιπληγία, αταξία, εστιακά συμπτώματα των κρανιακών νεύρων, εξωπυραμιδικές διαταραχές, μονο- και πολυνευρίτιδα.
Μια συχνή επιπλοκή όλων των μορφών ελονοσίας είναι η υποχρωμική αναιμία. Η σοβαρή αναιμία διαγιγνώσκεται όταν ο αιματοκρίτης πέσει κάτω από 20% και το επίπεδο αιμοσφαιρίνης είναι μικρότερο από 50 g/l. Ο βαθμός της αναιμίας εξαρτάται από τον τύπο του παρασίτου, καθώς και από την ένταση και τη διάρκεια της λοίμωξης. Η σοβαρότητα της ελονοσίας στους αυτόχθονες πληθυσμούς των τροπικών χωρών συχνά επιδεινώνεται από την έλλειψη σιδήρου και φολικού οξέος στη διατροφή. Μετά τις πρώτες κρίσεις ελονοσίας, μπορεί να αναπτυχθεί αναιμία, η οποία είναι πιο έντονη στην τροπική ελονοσία από ό,τι σε άλλες μορφές.
Το λοιμώδες τοξικό σοκ (ITS) με την ανάπτυξη συνδρόμου DIC είναι μια επιπλοκή χαρακτηριστική της ελονοσίας-φαλερίου, που εμφανίζεται με υψηλή παρασιταιμία. Η ανάπτυξη οξείας επινεφριδιακής ανεπάρκειας είναι χαρακτηριστική. Η πορεία του λοιμώδους τοξικού σοκ σε θερμά κλίματα συνοδεύεται από υποογκαιμία.
Η ανάπτυξη οξείας νεφρικής ανεπάρκειας παρατηρείται συνήθως σε κακοήθη, περίπλοκη πορεία της ελονοσίας από falciparum. Η ανάπτυξη ολιγουρίας και ανουρίας με αύξηση της κρεατινίνης και της ουρίας στο αίμα είναι χαρακτηριστική. η ανάλυση ούρων αποκαλύπτει έντονη πρωτεϊνουρία, κυλινδρουρία, πυουρία και μικροαιματουρία.
Το νεφρωσικό σύνδρομο είναι μια χαρακτηριστική επιπλοκή της ελονοσίας, που χαρακτηρίζεται από μια αργή, σταθερά προοδευτική πορεία, συνοδευόμενη από οίδημα, αρτηριακή υπέρταση, πρωτεϊνουρία και ανάπτυξη νεφρικής ανεπάρκειας.
Ο αιμοσφαιρινουρικός πυρετός είναι συνέπεια μαζικής ενδοαγγειακής αιμόλυσης, τόσο με έντονη εισβολή όσο και ως αποτέλεσμα της χρήσης ορισμένων ανθελονοσιακών φαρμάκων (κινίνη, πριμακίνη, σουλφοναμίδες) σε άτομα με ανεπάρκεια του ενζύμου γλυκόζη-6-φωσφορική αφυδρογονάση. Στη σοβαρή του μορφή, αναπτύσσεται έντονος ίκτερος, σοβαρό αιμορραγικό σύνδρομο, αναιμία και ανουρία, που συνοδεύονται από ρίγη, πυρετό (40 °C), πόνο στην οσφυϊκή περιοχή, επαναλαμβανόμενους εμετούς χολής, μυαλγία, αρθραλγία. Τα ούρα αποκτούν σκούρο καφέ χρώμα, το οποίο οφείλεται στην παρουσία οξυαιμοσφαιρίνης. Ο αριθμός των ερυθροκυττάρων σε σοβαρές περιπτώσεις μειώνεται στο 1x10 12 /l και το επίπεδο αιμοσφαιρίνης μειώνεται στα 20-30 g /l. Υπάρχουν πολύ λίγα παράσιτα στο αίμα με ελονοσιακή αιμοσφαιρινουρία ή δεν ανιχνεύονται καθόλου. Με την ταχεία διακοπή του ανθελονοσιακού φαρμάκου που προκάλεσε αιμόλυση των ερυθρών αιμοσφαιρίων, η κατάσταση του ασθενούς βελτιώνεται χωρίς σοβαρές συνέπειες. Σε σοβαρές περιπτώσεις, λόγω της ανάπτυξης οξείας νεφρικής ανεπάρκειας, η πρόγνωση μπορεί να είναι δυσμενής. Τα τελευταία χρόνια, έχει ληφθεί υπόψη η αυτοάνοση φύση της ανάπτυξης οξείας αιμόλυσης που σχετίζεται με τη μακροχρόνια και συχνή χρήση ανθελονοσιακών φαρμάκων - κινίνης και πριμακίνης. Παρατηρείται υψηλός πυρετός (με ήπια παρασιταιμία), τα ούρα γίνονται μαύρα, στην εξέταση αίματος προσδιορίζεται αναιμία, λευκοκυττάρωση, επιταχυνόμενη ΤΚΕ, η νεφρική ανεπάρκεια εξελίσσεται ταχέως, γεγονός που οδηγεί σε θανατηφόρο έκβαση ελλείψει επαρκούς θεραπείας.
Η ελονοσιακή αλγίτιδα χαρακτηρίζεται από κλινικές εκδηλώσεις τυπικές του λοιμώδους τοξικού σοκ: αιμοδυναμικές και μικροκυκλοφορικές διαταραχές, διαταραχές του αιμοστατικού συστήματος, πολυοργανική ανεπάρκεια και υποθερμία. Σε αντίθεση με την εγκεφαλική ελονοσία, η συνείδηση διατηρείται, αν και μπορεί να αναπτυχθεί κώμα αργότερα. Η αλγίτιδα μπορεί να αναπτυχθεί σε φόντο πνευμονικού οιδήματος, μεταβολικής οξέωσης και σοβαρής αφυδάτωσης. Παρατηρείται υψηλό επίπεδο παρασιταιμίας. Η πρόγνωση εξαρτάται σε μεγάλο βαθμό από την έγκαιρη και σωστή θεραπεία.
Το οξύ πνευμονικό οίδημα σε ασθενείς με τροπική ελονοσία συχνά οδηγεί σε θάνατο. Ο μηχανισμός αυτής της σοβαρής επιπλοκής δεν έχει μελετηθεί πλήρως. Το πνευμονικό οίδημα μπορεί να προκληθεί από υπερβολική ενυδάτωση, αλλά μπορεί επίσης να αναπτυχθεί σε συνθήκες φυσιολογικής πίεσης στην πνευμονική κυκλοφορία. Επί του παρόντος, οι περισσότεροι ερευνητές θεωρούν την οξεία αναπνευστική ανεπάρκεια στην τροπική ελονοσία ως εκδήλωση του συνδρόμου αναπνευστικής δυσχέρειας στους ενήλικες.
Μια σπάνια αλλά σοβαρή επιπλοκή οποιασδήποτε κλινικής μορφής ελονοσίας με ή χωρίς υπερδραστική σπληνομεγαλία είναι η ρήξη σπλήνα. Η ρήξη μπορεί να προκληθεί από στρέψη του σπληνικού μίσχου με οξεία στάση αίματος και ανάπτυξη υποκαψικού αιματώματος.
Στην τροπική ελονοσία, είναι πιθανές αλλοιώσεις του κερατοειδούς του οφθαλμού, ιρίτιδα, ιριδοκυκλίτιδα, θόλωση του υαλοειδούς σώματος, οπτική νευρίτιδα, χοριοαμφιβληστροειδίτιδα και αιμορραγίες αμφιβληστροειδούς. Υπάρχουν αναφορές παράλυσης των οφθαλμικών μυών που προκαλούνται από αλλοιώσεις των ζευγών κρανιακών νεύρων III, IV και VI και παράλυση της στέγασης.
Υποτροπές της ελονοσίας
Το επίπεδο παρασιταιμίας κατά τη διάρκεια μιας υποτροπής είναι συνήθως χαμηλότερο από ό,τι κατά τη διάρκεια των πρωτογενών συμπτωμάτων της ελονοσίας. Λόγω του αυξημένου πυρετογόνου ορίου κατά τη διάρκεια της λοίμωξης, οι κλινικές εκδηλώσεις κατά τη διάρκεια μιας υποτροπής συνήθως εμφανίζονται με υψηλότερη παρασιταιμία. Οι υποτροπές, κατά κανόνα, προχωρούν καλοήθη, με μέτρια έντονο τοξικό σύνδρομο και τακτική εναλλαγή παροξυσμών της ελονοσίας από την αρχή της υποτροπής. Ο αριθμός των παροξυσμών είναι σημαντικά μικρότερος από ό,τι κατά τη διάρκεια των πρωτογενών εκδηλώσεων της νόσου. Ανάλογα με τον χρόνο έναρξης, διακρίνονται οι πρώιμες (ανάπτυξη κλινικών εκδηλώσεων κατά τους πρώτους 2 μήνες μετά τις πρωτογενείς εκδηλώσεις της ελονοσίας) και οι όψιμες (μετά από 2 μήνες) υποτροπές. Ανάλογα με την προέλευση, οι υποτροπές διακρίνονται σε ερυθροκυτταρικές (όλες οι μορφές ελονοσίας) και εξωερυθροκυτταρικές (μόνο στην malaria-vivax και ovale).
Διαγνωστικά ελονοσία
Η διάγνωση της ελονοσίας βασίζεται σε επιδημιολογικά δεδομένα (παραμονή σε εστία ελονοσίας, απουσία ή ανεπάρκεια χημειοπροφύλαξης), στην κλινική εικόνα της νόσου (χαρακτηριστικές κρίσεις) και επιβεβαιώνεται με εργαστηριακές εξετάσεις.
Η διάγνωση της ελονοσίας θα πρέπει να λαμβάνει υπόψη:
- οξεία έναρξη της νόσου, έντονα συμπτώματα δηλητηρίασης, κυκλική πορεία με εναλλασσόμενες κρίσεις πυρετού και περιόδους απυρεξίας, διόγκωση του ήπατος και του σπλήνα, ανάπτυξη προοδευτικής αιμολυτικής αναιμίας.
- επιδημιολογικά δεδομένα ιστορικού (διαμονή σε περιοχή με υψηλό κίνδυνο ελονοσίας, μετάγγιση αίματος, εθισμός στα ναρκωτικά)·
Διάρκεια της ελονοσίας, λαμβάνοντας υπόψη την ανάπτυξη υποτροπών με μία μόνο λοίμωξη και χωρίς επαρκή αιτιοτροπική θεραπεία
Μορφή ελονοσίας |
Διάρκεια της μόλυνσης |
|
Κανονικός |
Ανώτατο όριο |
|
Ελονοσία-falciparum |
Έως 1 έτος |
Έως 3 χρόνια |
Ελονοσία-ελονοσία |
Έως 2-3 χρόνια |
Πιθανό για μια ζωή |
Ελαροσκλήρωση-vivax και ovale |
Έως 1,5-2 χρόνια |
Έως 4-5 χρόνια |
- αποτελέσματα εργαστηριακών εξετάσεων:
- αποτελέσματα αιμογράμματος: μειωμένα επίπεδα αιμοσφαιρίνης, λευκοπενία, λεμφομονομοκυττάρωση, αυξημένη ESR.
- αποτελέσματα μικροσκοπίας μιας παχιάς σταγόνας αίματος (εξέταση τουλάχιστον 100 οπτικών πεδίων σε περιπτώσεις χαμηλής παρασιταιμίας): ανίχνευση πλασμωδίων και προσδιορισμός του επιπέδου παρασιταιμίας σε 1 μl αίματος (100 οπτικά πεδία - 0,2 μl αίματος).
Αυτό είναι απαραίτητο:
- Για να επιλέξετε τον βαθμό έντασης της ειδικής ανθελονοσιακής θεραπείας (με υψηλό επίπεδο παρασιταιμίας σε ασθενείς με τροπική ελονοσία, προτιμάται η παρεντερική χορήγηση φαρμάκων).
- Για την παρακολούθηση της αποτελεσματικότητας συγκεκριμένης θεραπείας.
Το επίπεδο της παρασιταιμίας μπορεί επίσης να αξιολογηθεί μετρώντας το ποσοστό των προσβεβλημένων ερυθροκυττάρων ανά 100 λευκοκύτταρα σε μια παχιά σταγόνα αίματος (στην περίπτωση αυτή, για να εκτιμηθεί ο αριθμός των παρασίτων σε 1 μl, είναι απαραίτητο να γνωρίζουμε τον συνολικό αριθμό λευκοκυττάρων και ερυθροκυττάρων σε 1 μl στον ασθενή).
- δεδομένα μικροσκοπίας ενός επιχρίσματος αίματος για τον προσδιορισμό του τύπου του πλασμωδίου. Η παχιά σταγόνα και το επίχρισμα αίματος χρωματίζονται χρησιμοποιώντας τη μέθοδο Romanovsky-Giemsa.
Ως αποτέλεσμα της συσσώρευσης εισβεβλημένων ερυθροκυττάρων που περιέχουν ενήλικα τροφοζωίδια και σχίζοντες στα αγγεία των εσωτερικών οργάνων, κατά την εξέταση ενός παχιού παρασκευάσματος σταγόνων σε ήπια ελονοσία falciparum, προσδιορίζονται μόνο νεαρά (νεανικά) τροφοζωίδια στο στάδιο του δακτυλίου στα ερυθροκύτταρα. Η εμφάνιση στο περιφερικό αίμα εισβεβλημένων ερυθροκυττάρων που περιέχουν ενήλικα στάδια ανάπτυξης παρασίτων (ενήλικα ή αμοιβαδοειδείς τροφοζωίτες, σχίζοντες) είναι ένα δυσμενές εργαστηριακό σημάδι που υποδηλώνει μια σοβαρή (περίπλοκη) πορεία της ελονοσίας falciparum.
Βαθμοί παρασιταιμίας στην ελονοσία
Βαθμοί παρασιταιμίας |
Συμβατική ονομασία |
Αριθμός παρασίτων στα οπτικά πεδία |
Ο αριθμός των παρασίτων σε 1 μl αίματος |
IV |
+ |
1-20 σε 100 πεδία |
5-50 |
III |
+ + |
10-100 σε 100 πεδία |
50-500 |
II |
+ + + |
1-10 σε 1 πεδίο |
500-5000 |
εγώ |
+ + + + |
Περισσότερα από 10 σε 1 πεδίο |
Πάνω από 5000 |
Σε άτομα που είχαν την πρώτη επαφή (μη ανοσοποιημένα) με αυτή τη λοίμωξη, μικρά παιδιά, οι πρώτες κρίσεις μπορεί να εμφανιστούν με πολύ χαμηλή παρασιταιμία, που μερικές φορές δεν ανιχνεύεται με μικροσκοπία· αυτό απαιτεί επαναλαμβανόμενη εξέταση αίματος (παχιά σταγόνα) μετά από 6-12 ώρες, αλλά όχι αργότερα από 24 ώρες.
Η εργαστηριακή διάγνωση της ελονοσίας περιλαμβάνει μικροσκοπική εξέταση δειγμάτων αίματος (μέθοδος παχιάς σταγόνας και λεπτής επίχρισης) χρωματισμένων σύμφωνα με τη μέθοδο Romanovsky-Giemsa.
Οι ακόλουθοι ασθενείς υποβάλλονται σε εξέταση για ελονοσία: ασθενείς με πυρετό με απροσδιόριστη διάγνωση για 3 ημέρες κατά τη διάρκεια της επιδημικής περιόδου και 5 ημέρες κατά τη διάρκεια του υπόλοιπου έτους· ασθενείς με συνεχιζόμενες περιοδικές αυξήσεις στη θερμοκρασία σώματος παρά τη θεραπεία σύμφωνα με την καθιερωμένη διάγνωση· λήπτες αίματος με αύξηση της θερμοκρασίας σώματος τους τελευταίους 3 μήνες μετά τη μετάγγιση· άτομα που ζουν σε ενεργό εστία, με οποιαδήποτε αύξηση της θερμοκρασίας σώματος. Πρέπει να ληφθεί υπόψη ότι κατά τις πρώτες επιθέσεις ελονοσίας, ο αριθμός των παρασίτων στο περιφερικό αίμα είναι μικρός, επομένως είναι απαραίτητη η πιο εμπεριστατωμένη εξέταση. Η ελονοσία με χαμηλή παρασιταιμία εμφανίζεται επίσης σε άτομα που έλαβαν ανθελονοσιακά φάρμακα για προφυλακτικούς σκοπούς (κατασταλτική θεραπεία) ή φάρμακα (τετρακυκλίνη, σουλφοναμίδες) που έχουν κατασταλτική δράση στα πλασμώδια της ελονοσίας πριν από την ασθένεια. Συνιστάται η δειγματοληψία αίματος για εξέταση τόσο κατά τη διάρκεια πυρετού όσο και κατά την απυρεξία. Για την ανίχνευση παρασίτων, εξετάζεται μια παχιά σταγόνα, καθώς ο όγκος του αίματος σε αυτήν είναι 30-40 φορές μεγαλύτερος από ό,τι σε ένα λεπτό επίχρισμα. Σε περίπτωση υψηλής παρασιταιμίας, το παθογόνο της ελονοσίας ανιχνεύεται ακόμη και κατά την εξέταση ενός λεπτού επιχρίσματος. Τα μορφολογικά χαρακτηριστικά και οι ιδιότητες βαφής (σταθερότητα) των διαφόρων ηλικιακών σταδίων των αγενών μορφών στα ερυθροκύτταρα διακρίνονται σαφώς σε ένα λεπτό επίχρισμα. Είναι απαραίτητο να προσδιοριστεί ο τύπος του παρασίτου: αυτό είναι ιδιαίτερα σημαντικό για το P. falciparum. Στην απλή τροπική ελονοσία, το P. falciparum παρατηρείται στο περιφερικό αίμα μόνο στο στάδιο των νεαρών δακτυλιοειδών τροφοζωιτών. Σε περίπτωση πρωτοπαθούς μόλυνσης, πιο ώριμα στάδια του παρασίτου ανιχνεύονται στο περιφερικό αίμα όταν η ασθένεια έχει σοβαρή κακοήθη πορεία. Η παρασιταιμία αυξάνεται ταχύτερα από ό,τι με τη μόλυνση από άλλους τύπους παθογόνων. Τα γαμετοκύτταρα του P. falciparum ωριμάζουν αργά, αλλά ζουν για μεγάλο χρονικό διάστημα (έως 6 εβδομάδες), ενώ τα γαμετοκύτταρα άλλων ειδών πεθαίνουν αρκετές ώρες μετά την ωρίμανσή τους. Τα γαμετοκύτταρα που ανιχνεύονται στην τροπική ελονοσία βοηθούν στον προσδιορισμό της περιόδου της νόσου: στην πρώιμη περίοδο (με απλή πορεία), ανιχνεύονται μόνο δακτυλιοειδή τροφοζωίδια, κατά την περίοδο αιχμής - δακτύλιοι και γαμετοκύτταρα (με πρωτοπαθή μόλυνση ελλείψει θεραπείας, αυτό δείχνει ότι η ελονοσία διαρκεί τουλάχιστον 10-12 ημέρες). Κατά την περίοδο ανάρρωσης, εντοπίζονται μόνο γαμετοκύτταρα. Κατά τη διάρκεια της θεραπείας, το επίπεδο παρασιταιμίας στο περιφερικό αίμα προσδιορίζεται δυναμικά. Μία ημέρα μετά την έναρξη της αιτιοτροπικής θεραπείας, θα πρέπει να μειωθεί κατά 25% ή περισσότερο και την 3η ημέρα δεν πρέπει να υπερβαίνει το 25% του αρχικού. Η παρουσία παρασίτων στο παρασκεύασμα αίματος την 4η ημέρα μετά την έναρξη της θεραπείας, υπό την επιφύλαξη όλων των προϋποθέσεων για επιτυχή θεραπεία, αποτελεί ένδειξη αντοχής του παθογόνου στο φάρμακο που χρησιμοποιείται.
Τα τελευταία χρόνια, οι ταχείες δοκιμές (ανοσοχρωματογραφικές μέθοδοι) που βασίζονται στην ανίχνευση της συγκεκριμένης πρωτεΐνης HRP-2a και του ενζύμου pLDH του P. falciparum έχουν χρησιμοποιηθεί σε ενδημικές εστίες για την ταχεία λήψη μιας προκαταρκτικής απάντησης. Οι δοκιμές μιας από τις γνωστές ταχείες δοκιμές KAT-PF (KAT MEDICAL, Νότια Αφρική) έχουν δείξει υψηλή αποτελεσματικότητα και ειδικότητα σε σχέση με το P. falciparum. Η σύγκριση των αποτελεσμάτων της ταχείας δοκιμής, της μικροσκοπίας και της PCR έδειξε ότι η διαγνωστική της αποτελεσματικότητα φτάνει το 95-98%. Η χρήση ταχέων δοκιμών σας επιτρέπει να μάθετε το αποτέλεσμα σε μόλις 10 λεπτά. Το προσωπικό του εργαστηρίου μπορεί να κατακτήσει την αντίδραση σε 1-2 ώρες. Οι ταχείες μέθοδοι επιτρέπουν σε άτομα που ζουν ή ταξιδεύουν σε ενδημικές περιοχές να πραγματοποιούν αυτοδιάγνωση. Μπορούν να πραγματοποιηθούν στο πεδίο. Στη Ρωσία, η ταχεία διάγνωση της ελονοσίας περιορίζεται επί του παρόντος σε μεμονωμένες κλινικές μελέτες.
Στις σύγχρονες συνθήκες, ειδικά σε μαζικές μελέτες, η μέθοδος PCR που βασίζεται στην ανίχνευση DNA του παρασίτου της ελονοσίας έχει ιδιαίτερη σημασία. Η μέθοδος μπορεί να χρησιμοποιηθεί για τον προσδιορισμό της μεταφοράς σε χαμηλή παρασιταιμία και της μικτής μόλυνσης με διαφορετικούς τύπους πλασμωδίων, καθώς και για τη διαφοροποίηση της υποτροπής της ανθεκτικής στα φάρμακα ελονοσίας από falciparum από την επαναμόλυνση με P. falciparum. Επί του παρόντος, χρησιμοποιείται κυρίως σε επιδημιολογικές μελέτες.
Ποιες δοκιμές χρειάζονται;
Διαφορική διάγνωση
Η διαφορική διαγνωστική αναζήτηση για την ελονοσία πραγματοποιείται ανάλογα με τη σοβαρότητα των κλινικών εκδηλώσεων της νόσου και τη διάρκειά της. Πρώτα απ 'όλα, η ελονοσία διαφοροποιείται από ασθένειες που εμφανίζονται με παρατεταμένο πυρετό, διόγκωση του ήπατος, του σπλήνα και πιθανή ανάπτυξη αναιμίας: τυφοειδής πυρετός και παρατυφοειδής πυρετός, βρουκέλλωση, λεπτοσπείρωση, σήψη, λεμφοκοκκιωμάτωση. Τις πρώτες 5 ημέρες από την έναρξη της νόσου, μια συχνή λανθασμένη διάγνωση για την ελονοσία σε μη ενδημικές περιοχές είναι η γρίπη (ή άλλες οξείες ιογενείς λοιμώξεις του αναπνευστικού).
Στις τροπικές χώρες της Νότιας Αμερικής, της Αφρικής, της Νοτιοανατολικής Ασίας και της Ινδίας, πραγματοποιείται διαφορική διάγνωση της ελονοσίας με αιμορραγικούς ιογενείς πυρετούς (κίτρινος πυρετός, δάγκειος πυρετός κ.λπ.).
Στην εγκεφαλική μορφή της ελονοσίας-falciparum, η διαφορική διάγνωση της ελονοσίας πραγματοποιείται με εγκεφαλοπάθεια (κώμα) που αναπτύσσεται με μη αντιρροπούμενο σακχαρώδη διαβήτη, ηπατική και νεφρική ανεπάρκεια, καθώς και οίδημα και πρήξιμο του εγκεφάλου με μηνιγγίτιδα ή μηνιγγοεγκεφαλίτιδα βακτηριακής ή ιικής αιτιολογίας.
Ποιος θα επικοινωνήσει;
Θεραπεία ελονοσία
Η θεραπεία της ελονοσίας περιλαμβάνει τη διακοπή των οξέων επιθέσεων της νόσου, την πρόληψη των υποτροπών και της μεταφοράς γαμετών, καθώς και την αποκατάσταση των διαταραγμένων λειτουργιών του σώματος.
Τα ανθελονοσιακά φάρμακα χωρίζονται στις ακόλουθες ομάδες ανάλογα με την επίδρασή τους σε ένα συγκεκριμένο στάδιο ανάπτυξης του παρασίτου: αιματοσχιζοτροπικοί παράγοντες, αποτελεσματικοί έναντι των ασεξουαλικών ερυθροκυττάρων σταδίων των πλασμωδίων· ιστοσχιζοτροπικοί παράγοντες, αποτελεσματικοί έναντι των ασεξουαλικών ιστών σταδίων των πλασμωδίων· γαμωτροπικά φάρμακα, που προκαλούν τον θάνατο των γαμετοκυττάρων στο αίμα του ασθενούς ή διαταράσσουν την ωρίμανση των γαμεμονίων και τον σχηματισμό σποροζωιδίων στο σώμα του κουνουπιού.
Αιτιοτροπική θεραπεία
Η αιτιοτροπική θεραπεία της ελονοσίας σε ασθενείς με ελονοσία θα πρέπει να συνταγογραφείται αμέσως μετά την καθιέρωση κλινικής και επιδημιολογικής διάγνωσης και τη λήψη αίματος για παρασιτολογική εξέταση.
Τα φάρμακα που χρησιμοποιούνται σήμερα ανήκουν σε έξι ομάδες χημικών ενώσεων: 4-αμινοκινολίνες (χλωροκίνη - δελαγύλιο, φωσφορική χλωροκίνη, νιβακίνη), κινολινομεθανόλες (διυδροχλωρική κινίνη - κινίνη, θειική κινίνη, κινιμάξ, μεφλοκίνη), φαινανθρενομεθανόλες (χαλφάνη, αλοφαντρίνη), παράγωγα αρτεμισινίνης (αρτεσουνάτη, αρτεμεθέρας, αρτεαιθέρας), αντιμεταβολίτες (προγουανίλη), 8-αμινοκινολίνες (πριμακίνη, ταφενοκίνη). Επιπλέον, χρησιμοποιούνται συνδυασμένα ανθελονοσιακά φάρμακα: σαβαρίνη (χλωροκίνη + προγουανίλη), μαλαρόνη (ατοβακόνη + προγουανίλη), κοαρτέμη ή ριαμέτ (αρτεμεθέρας + λουμεφαντρίνη).
Εάν εντοπιστούν στον ασθενή P. vivax, P. ovale ή P. malariae, χρησιμοποιούνται φάρμακα από την ομάδα των 4-αμινοκινολινών, συνήθως χλωροκίνη (δελαγύλ). Η θεραπεία της ελονοσίας έχει ως εξής: τις δύο πρώτες ημέρες το φάρμακο χρησιμοποιείται σε ημερήσια δόση 10 mg/kg της βάσης (τέσσερα δισκία δελαγύλ κάθε φορά), την 3η ημέρα - 5 mg/kg (δύο δισκία δελαγύλ) μία φορά. Υπάρχουν μεμονωμένες αναφορές αντοχής στελεχών P. vivax στη χλωροκίνη στη Βιρμανία, την Ινδονησία, την Παπούα Νέα Γουινέα και το Βανουάτου. Σε τέτοιες περιπτώσεις, η θεραπεία θα πρέπει να πραγματοποιείται με μεφλοκίνη ή κινίνη σύμφωνα με το θεραπευτικό σχήμα για την απλή ελονοσία. Οι επιθέσεις σταματούν μετά από 24-48 ώρες και τα παράσιτα εξαφανίζονται από το αίμα 48-72 ώρες μετά την έναρξη της λήψης χλωροκίνης.
Για τη ριζική θεραπεία (πρόληψη απομακρυσμένων υποτροπών) της ελονοσίας που προκαλείται από P. vivax ή P. ovale, μετά το τέλος της αγωγής με χλωροκίνη, χρησιμοποιείται ένα σχιζοκτόνο ιστών, η πριμακίνη. Λαμβάνεται για 14 ημέρες σε δόση 0,25 mg/kg (βάση) την ημέρα. Στελέχη P. vivax ανθεκτικά στην πριμακίνη (τα λεγόμενα στελέχη τύπου Chesson) βρίσκονται στα νησιά του Ειρηνικού και στις χώρες της Νοτιοανατολικής Ασίας. Σε αυτές τις περιπτώσεις, ένα από τα συνιστώμενα σχήματα είναι η λήψη πριμακίνης σε δόση 0,25 mg/kg την ημέρα για 21 ημέρες.
Εάν ανιχνευθεί P. falciparum στο αίμα μη ανοσοποιημένων ατόμων σε ήπιες περιπτώσεις, τα φάρμακα επιλογής, σύμφωνα με τις συστάσεις του ΠΟΥ, είναι η μεφλοκίνη και τα παράγωγα αρτεμισινίνης (αρτεμεθέρας, αρτεσουνάτη, αρτεμεθερ). Μπορεί επίσης να χρησιμοποιηθεί αλοφαντρίνη. Σε περίπτωση απουσίας μεφλοκίνης και αλοφαντρίνης ή/και παρουσία αντενδείξεων στη χρήση αυτών των φαρμάκων, η κινίνη συνταγογραφείται σε συνδυασμό με αντιβιοτικά (τετρακυκλίνη, δοξυκυκλίνη). Η τετρακυκλίνη λαμβάνεται 0,5 g δύο φορές την ημέρα για 7-10 ημέρες. Μπορεί να αντικατασταθεί με δοξυκυκλίνη σε ημερήσια δόση 0,1 g, η διάρκεια χορήγησης είναι 7-10 ημέρες. Σε περιοχές όπου το P. falciparum είναι ανθεκτικό στη μεφλοκίνη και την κινίνη, συνιστάται ένας συνδυασμός σκευασμάτων μεφλοκίνης και αρτεμισινίνης (αρτεμεθέρας, αρτεμεθερής) για τη θεραπεία της μη επιπλεγμένης τροπικής ελονοσίας. Ένας συνδυασμός φανσιδάρης και αρτεσουνάτης είναι αποτελεσματικός στη θεραπεία της μη επιπλεγμένης τροπικής ελονοσίας. Τα σκευάσματα αρτεμισινίνης χρησιμοποιούνται ευρέως για τη θεραπεία της πολυανθεκτικής τροπικής ελονοσίας στη Νοτιοανατολική Ασία, σε ορισμένες χώρες της Νότιας Αμερικής και στην Αφρική. Δρουν πολύ γρήγορα τόσο στα στάδια του αίματος όσο και στα γαμετοκύτταρα. Ωστόσο, αυτά τα φάρμακα αποβάλλονται γρήγορα από τον οργανισμό, γι' αυτό και εμφανίζονται υποτροπές της ελονοσίας. Είναι πιο ενδεδειγμένο να συνταγογραφούνται σε συνδυασμό με μεφλοκίνη στις ακόλουθες δόσεις:
- αρτεσουνάτη: 4 mg/kg δύο φορές την ημέρα για 3 ημέρες· μεφλοκίνη: 15 mg/kg μία φορά την ημέρα 2 ή 25 mg/kg σε δύο δόσεις τις ημέρες 2 και 3·
- αρτεμεθέρας: 3,2 mg/kg μία φορά την ημέρα για 3 ημέρες· μεφλοκίνη: 15 mg/kg μία φορά την ημέρα 2 ή 25 mg/kg σε δύο δόσεις τις ημέρες 2 και 3.
Θεραπευτικά σχήματα για την μη επιπλεγμένη ελονοσία
Σχέδια εφαρμογής |
|||
Παρασκευή |
Πρώτη δόση, mg/kg |
Επόμενες δόσεις, mg/kg (διάστημα, ώρες) |
Διάρκεια μαθήματος, ημέρες |
Χλωροκίνη |
10 (γήπεδο) |
10- 1-2 ημέρες 5 - 3 ημέρες |
3 |
Φανσιδάρ (σουλφαδοξίνη + πυριμεθαμίνη) |
2,50-1,25 |
- |
1 |
Κινίνη, Κινίμαξ, Κινοφόρμ |
10 (γήπεδο) |
7,5 (8) |
7-10 |
Μεφλοκίνη |
15 (γήπεδο) |
- |
1 |
Αλοφαντρίνη |
8 (αλάτι) |
8 (6) |
1 |
Αρτεσουνάτε |
4 |
2 (12) |
7 |
Αρτεμέθερ |
3.2 |
1.6 (24) |
7.0 |
Κινίνη-τετρακυκλίνη |
10,0-1,5 |
10,0 (8)+5,0 (6) |
10.0+7.0 |
Coartem (αρτεμεθέρας + λουμεφαντρίνη) |
1.3+8 0 |
1,3-8,0 (8) |
3.0 |
Όταν ο τύπος του παθογόνου δεν έχει προσδιοριστεί, η θεραπεία συνιστάται να διεξάγεται σύμφωνα με τα θεραπευτικά σχήματα για την τροπική ελονοσία. Εάν ο ασθενής κάνει εμετό νωρίτερα από 30 λεπτά μετά τη λήψη του συνταγογραφούμενου ανθελονοσιακού φαρμάκου, η ίδια δόση θα πρέπει να ληφθεί ξανά. Εάν ο εμετός εμφανιστεί 30-60 λεπτά μετά τη λήψη των δισκίων, τότε συνταγογραφείται επιπλέον η μισή δόση αυτού του φαρμάκου.
Οι ασθενείς με σοβαρή τροπική ελονοσία θα πρέπει να νοσηλεύονται σε μονάδα εντατικής θεραπείας ή σε τμήμα ανάνηψης. Η κινίνη παραμένει το φάρμακο εκλογής για τη θεραπεία της σοβαρής τροπικής ελονοσίας. Κατά τη θεραπεία περίπλοκων μορφών (εγκεφαλική ελονοσία, αλγινική ελονοσία), η πρώτη δόση (7 mg/kg) κινίνης χορηγείται ενδοφλεβίως σε διάστημα 30 λεπτών. Στη συνέχεια, χορηγούνται ενδοφλεβίως άλλα 10 mg/kg με στάγδην χορήγηση σε διάστημα 4 ωρών. Έτσι, ο ασθενής λαμβάνει 17 mg/kg κινίνης κατά τις πρώτες 4,5 ώρες μετά την έναρξη της θεραπείας. Σύμφωνα με ένα άλλο σχήμα, η αρχική δόση των 20 mg/kg κινίνης χορηγείται σε διάστημα 4 ωρών. Και τα δύο σχήματα είναι ικανοποιητικά ανεκτά από τους ασθενείς - χωρίς καρδιαγγειακές ή άλλες διαταραχές. Χορηγείται δόση συντήρησης 10 mg/kg κινίνης σε διαστήματα 8 ωρών, η διάρκεια χορήγησης είναι 1,5-2 ώρες. Συνιστάται ο συνδυασμός κινίνης με τετρακυκλίνη (250 mg τέσσερις φορές την ημέρα για 7 ημέρες) ή δοξυκυκλίνη (0,1 g την ημέρα για 7-10 ημέρες). Για τη θεραπεία παιδιών, συνιστάται η χορήγηση ενδοφλέβιας δόσης εφόδου (15 mg/kg) κινίνης με στάγδην χορήγηση σε διάλυμα γλυκόζης 5% για 4 ώρες. Χορηγείται δόση συντήρησης (10 mg/kg) για 2 ώρες σε διαστήματα 12 ωρών. Η ίδια δόση χρησιμοποιείται για ενδομυϊκή χορήγηση, αλλά συνιστάται η κινίνη να αραιώνεται πέντε φορές σε απεσταγμένο νερό και να διαιρείται σε δύο ενέσεις σε διαφορετικούς γλουτούς.
Το Artemether χρησιμοποιείται ως εναλλακτικό φάρμακο για τη θεραπεία της επιπλεγμένης τροπικής ελονοσίας σε ημερήσια δόση 3,2 mg/kg την πρώτη ημέρα της θεραπείας. Τις επόμενες έξι ημέρες, χορηγείται σε δόση 1,6 mg/kg ενδομυϊκά σε συνδυασμό με μία δόση μεφλοκίνης.
Στους ασθενείς με σοβαρές και περίπλοκες μορφές ελονοσίας συνταγογραφείται εντατική παθογενετική θεραπεία. Κατά την επανυδάτωση, πρέπει να υπάρχει προσοχή στο πνευμονικό και εγκεφαλικό οίδημα, αλλά η υποογκαιμία δεν είναι λιγότερο επικίνδυνη. Εάν η επανυδάτωση είναι ανεπιτυχής, οι ασθενείς αυτοί μπορεί να εμφανίσουν ανεπάρκεια αιμάτωσης ιστών, οξέωση, υπόταση, σοκ και νεφρική ανεπάρκεια. Η ανάπτυξη αναιμίας συνήθως δεν είναι απειλητική για τη ζωή, αλλά εάν ο αιματοκρίτης μειωθεί στο 15-20%, τότε θα πρέπει να μεταγγιστούν ερυθρά αιμοσφαίρια ή ολικό αίμα. Μετάγγιση φρέσκου ολικού αίματος ή συμπυκνωμάτων παραγόντων πήξης και αιμοπεταλίων χρησιμοποιείται στο σύνδρομο DIC. Σε περίπτωση υπογλυκαιμίας, θα πρέπει να χρησιμοποιηθεί ενδοφλέβια χορήγηση διαλύματος γλυκόζης 40%.
Η βάση της θεραπείας για το εγκεφαλικό οίδημα είναι η αποτοξίνωση, η αφυδάτωση, ο έλεγχος της εγκεφαλικής υποξίας και των αναπνευστικών διαταραχών (οξυγονοθεραπεία, τεχνητός αερισμός). Τα αντισπασμωδικά χορηγούνται σύμφωνα με τις ενδείξεις. Η εμπειρία στη θεραπεία της εγκεφαλικής ελονοσίας έχει αποδείξει την αναποτελεσματικότητα, ακόμη και τον κίνδυνο, της χρήσης οσμωτικών διουρητικών: δεξτράνες χαμηλού μοριακού βάρους, αδρεναλίνη, προστακυκλίνη, πεντοξυφυλλίνη, κυκλοσπορίνη, υπεράνοσοι οροί. Η υπερβαρική οξυγόνωση επίσης δεν συνιστάται.
Σε περίπτωση οξείας νεφρικής ανεπάρκειας ή οξείας νεφρο-ηπατικής ανεπάρκειας, η ημερήσια δόση κινίνης θα πρέπει να μειωθεί στα 10 mg/kg λόγω πιθανής συσσώρευσης φαρμάκου και τα διαλύματα θα πρέπει να χορηγούνται με ρυθμό 20 σταγόνων ανά λεπτό. Στην αρχική περίοδο της οξείας νεφρικής ανεπάρκειας, πραγματοποιείται αναγκαστική διούρηση και, εάν δεν υπάρχει αποτέλεσμα και η αζωθαιμία αυξάνεται, χρησιμοποιείται αιμοκάθαρση ή περιτοναϊκή κάθαρση, η οποία συνήθως δίνει καλά αποτελέσματα. Στην περίπτωση αιμοσφαιρινουρικού πυρετού, το φάρμακο που προκάλεσε αιμόλυση διακόπτεται. Εάν είναι απαραίτητο, αντικαθίσταται με άλλα ανθελονοσιακά φάρμακα και συνταγογραφούνται ταυτόχρονα γλυκοκορτικοστεροειδή (πρεδνιζολόνη 1-2 mg/kg) και θεραπεία αποτοξίνωσης.
Σε περίπτωση ρήξης σπλήνα, η οποία συνήθως αναπτύσσεται σε περιπτώσεις ταχείας και σημαντικής διεύρυνσης του οργάνου, ενδείκνυται επείγουσα χειρουργική επέμβαση.
Για τη θεραπεία υποτροπών της τροπικής ελονοσίας, επιλέγεται ένα προηγουμένως αχρησιμοποίητο φάρμακο ή χρησιμοποιείται το προηγούμενο, αλλά σε συνδυασμό με άλλα ανθελονοσιακά φάρμακα. Η μεταφορά γαμετών εξαλείφεται με πριμακίνη για 1-3 ημέρες σε κανονικές θεραπευτικές δόσεις.
Η αποτελεσματικότητα της θεραπείας της ελονοσίας παρακολουθείται με την εξέταση μιας παχύρρευστης σταγόνας αίματος με μέτρηση παρασιταιμίας σε 1 μl. Αυτές οι μελέτες διεξάγονται καθημερινά από την 1η έως την 7η ημέρα μετά την έναρξη της αιτιοτροπικής θεραπείας. Εάν τα παράσιτα εξαφανιστούν κατά τη διάρκεια αυτού του χρόνου, περαιτέρω μελέτες παρασκευασμάτων αίματος διεξάγονται την 14η, 21η και 28η ημέρα μετά την έναρξη της θεραπείας.
Αξιολόγηση της αποτελεσματικότητας
Η αποτελεσματικότητα της αιτιοτροπικής θεραπείας της ελονοσίας σε ασθενείς με ελονοσία αξιολογείται με τρεις παραμέτρους: πρώιμη αποτυχία (EF), όψιμη αποτυχία (LF) και αποτελεσματική θεραπεία.
Μετά τη λήψη ενός ανθελονοσιακού φαρμάκου, ο ασθενής μπορεί να κάνει εμετό (ειδικά στα παιδιά). Είναι σημαντικό να θυμάστε ότι εάν ο εμετός εμφανιστεί λιγότερο από 30 λεπτά μετά τη λήψη του φαρμάκου, η ίδια δόση θα πρέπει να ληφθεί ξανά και μετά από 30-60 λεπτά - η μισή δόση του φαρμάκου που χρησιμοποιήθηκε.
Αξιολόγηση της αποτελεσματικότητας της θεραπείας της ελονοσίας (ΠΟΥ, 1996)
Πρώιμη αποτυχία (ΠΑ) |
Επιδείνωση ή επιμονή κλινικών συμπτωμάτων ελονοσίας παρουσία παρασιταιμίας κατά τις πρώτες 3 ημέρες από την έναρξη της συγκεκριμένης θεραπείας |
Όψιμη αποτυχία (LF) |
Επανεμφάνιση χαρακτηριστικών κλινικών συμπτωμάτων ελονοσίας (συμπεριλαμβανομένης της ανάπτυξης σοβαρής πάθησης) παρουσία παρασιταιμίας από την 4η έως την 14η ημέρα από την έναρξη της συγκεκριμένης θεραπείας |
Αποτελεσματικότητα της θεραπείας |
Απουσία παρασιταιμίας μετά από 14 ημέρες από την έναρξη της συγκεκριμένης θεραπείας, ελλείψει κριτηρίων RN και PN. |
Ριζική θεραπεία της ελονοσίας
Η ριζική θεραπεία της ελονοσίας πραγματοποιείται ταυτόχρονα με τη διακοπή της θεραπείας ή αμέσως μετά από αυτήν.
- Για την πρόληψη εξωερυθροκυτταρικών υποτροπών της ελονοσίας Vivax και της ελονοσίας ovale, προκειμένου να επηρεαστούν τα υποζωίδια, η πριμακίνη συνταγογραφείται στα 45 mg (27 mg βάσης) την ημέρα (3 δισκία) - μια πορεία 14 ημερών ή 6 δισκία - 1 φορά την εβδομάδα - 6-8 εβδομάδες (σε περίπτωση ανεπάρκειας αφυδρογονάσης γλυκόζης-6-φωσφορικής). Το φάρμακο ταφενοκίνη - ένα ανάλογο της πριμακίνης, αλλά με υψηλότερη κλινική αποτελεσματικότητα και χαμηλότερη συχνότητα παρενεργειών, βρίσκεται σε κλινικές δοκιμές.
- Για την πρόληψη της μετάδοσης της ελονοσίας falciparum (επηρεάζοντας τα γαμετοκύτταρα), χρησιμοποιείται πριμακίνη στα 45 mg (27 mg βάσης) την ημέρα (3 δισκία) - 3 ημέρες. Η θεραπεία πραγματοποιείται σε περιοχές ενδημικές για τροπική ελονοσία. Όταν χρησιμοποιείται το Fansidar στη θεραπεία ασθενών που είχαν ελονοσία falciparum, η πριμακίνη δεν συνταγογραφείται λόγω της αποτελεσματικής δράσης της πυριμεθαμίνης, η οποία αποτελεί μέρος του Fansidar, στα γαμετοκύτταρα Pl. falciparum.
Η θεραπεία της σοβαρής ή/και επιπλεγμένης ελονοσίας από falciparum πραγματοποιείται σε μονάδες εντατικής θεραπείας. Εάν η χορήγηση φαρμάκων από το στόμα δεν είναι δυνατή, η παρεντερική θεραπεία πραγματοποιείται με ένα από τα ακόλουθα φάρμακα:
- διυδροχλωρική κινίνη - 10-20 mg/kg (έως 2,0 g την ημέρα) ενδοφλεβίως σε 500 ml διαλύματος γλυκόζης 5%, αργά, 2-3 φορές την ημέρα μέχρι να αναρρώσει ο ασθενής από σοβαρή πάθηση, στη συνέχεια ένα από τα από του στόματος φάρμακα σύμφωνα με το θεραπευτικό σχήμα για την απλή ελονοσία από falciparum.
- Στις σύγχρονες συνθήκες, σε ορισμένες χώρες χρησιμοποιούνται νέα φυτικά σκευάσματα για τη θεραπεία σοβαρών μορφών ελονοσίας από falciparum (αυτά τα σκευάσματα δεν είναι πιστοποιημένα στη Ρωσία): Artemether (Artenam) - 160 mg ενδομυϊκά την πρώτη ημέρα, στη συνέχεια 80 mg για 6 ημέρες. Artesunate - 50 mg ενδομυϊκά (ενδοφλέβια) 2 φορές την ημέρα για 7 ημέρες. Artemisinine - 1200 mg ενδομυϊκά για 7 ημέρες.
Η παθογενετική θεραπεία της ελονοσίας εξαρτάται από τη σοβαρότητα της ελονοσίας και την ανάπτυξη επιπλοκών. Συνιστάται θεραπεία αποτοξίνωσης, διόρθωση της μεταβολικής οξέωσης, υπογλυκαιμία, διουρητικά, αντιισταμινικά, γλυκοκορτικοστεροειδή (όπως υποδεικνύεται), βιταμίνες, καρδιαγγειακά και άλλα φάρμακα. Σε περίπτωση ανουρίας, μπορεί να πραγματοποιηθεί περιτοναϊκή κάθαρση. Στη θεραπεία του αιμοσφαιρινουρικού πυρετού, πρώτα απ 'όλα, διακόπτονται τα φάρμακα που προκάλεσαν αιμόλυση και πραγματοποιείται μετάγγιση μάζας ερυθρών αιμοσφαιρίων.
Οι αναρρώντες λαμβάνουν εξιτήριο μετά την ολοκλήρωση μιας πλήρους αγωγής αιτιοτρόπου παρασιτολογίας (διακοπή της θεραπείας) παρουσία 2-3 αρνητικών αποτελεσμάτων αιματολογικών εξετάσεων (παχιά σταγόνα). Ασθενείς που έχουν περάσει από ελονοσία Vivax και ελονοσία Ovale μπορούν να υποβληθούν σε επακόλουθη αγωγή με πριμακίνη σε εξωτερική βάση. Οι ασθενείς που έχουν περάσει από ελονοσία παρακολουθούνται για 1-1,5 μήνα με επαναλαμβανόμενες παρασιτολογικές εξετάσεις μιας παχιάς σταγόνας αίματος κάθε 7-10 ημέρες. Ασθενείς που έχουν περάσει από ελονοσία Vivax, ελονοσία Ovale και ελονοσία Malariae παρακολουθούνται για δύο χρόνια, με υποχρεωτικές παρασιτολογικές εξετάσεις μιας παχιάς σταγόνας σε κάθε αύξηση της θερμοκρασίας.
Πρόληψη
Ο ΠΟΥ καταπολεμά την ελονοσία παγκοσμίως στο πλαίσιο του Προγράμματος Roll Back Malaria, το οποίο εγκρίθηκε το 1998. Επί του παρόντος, ο ΠΟΥ έχει θέσει έναν νέο στόχο για την Ευρωπαϊκή Περιφέρεια - την εξάλειψη της τριήμερης ελονοσίας (P. vivax) έως το 2010 και της τροπικής ελονοσίας έως το 2015. Ο πιο σημαντικός κρίκος στο σύμπλεγμα μέτρων είναι η έγκαιρη ανίχνευση και θεραπεία των πηγών μόλυνσης.
Τα προληπτικά μέτρα κατά την έξαρση της νόσου στοχεύουν στην έγκαιρη ανίχνευση και θεραπεία της ελονοσίας, καθώς και των φορέων παρασίτων (πηγές μόλυνσης), καθώς και στην καταπολέμηση των φορέων της ελονοσίας. Προς το παρόν δεν υπάρχουν αποτελεσματικά εμβόλια για ενεργητική ανοσοποίηση κατά της ελονοσίας.
Η ατομική προφύλαξη από την ελονοσία κατά τη διάρκεια της παραμονής σε ενδημική εστία στοχεύει στην πρόληψη της μόλυνσης και στην πρόληψη μιας επίθεσης ελονοσίας. Η πρόληψη της μόλυνσης συνίσταται στη λήψη μέτρων για την προστασία από τα τσιμπήματα κουνουπιών (χρήση απωθητικών, διχτυών σε παράθυρα και πόρτες, κουρτίνες κρεβατιού, ρούχα που καλύπτουν τα χέρια και τα πόδια κατά την παραμονή σε εξωτερικούς χώρους το βράδυ και τη νύχτα). Σύμφωνα με τις συστάσεις του ΠΟΥ, η πρόληψη μιας επίθεσης ελονοσίας συνίσταται στη λήψη ανθελονοσιακών φαρμάκων, συνιστάται μόνο για μη ανοσοποιημένα άτομα που ταξιδεύουν σε εστίες με υψηλό κίνδυνο μόλυνσης από ελονοσία και έλλειψη προσβάσιμης ιατρικής περίθαλψης (απομάκρυνση των ιατρικών ιδρυμάτων, αδυναμία ταχείας εξέτασης αίματος για ελονοσία).
Η ανάγκη χρήσης, η διάρκεια και η συχνότητα λήψης των φαρμάκων καθορίζεται μόνο μετά από διαβούλευση με έναν ειδικό σε λοιμώδη νοσήματα. Είναι σημαντικό να εντοπιστούν οι αντενδείξεις για τη λήψη χημειοθεραπευτικών φαρμάκων, η παρουσία σοβαρών συνυπαρχόντων νοσημάτων. Οι έγκυες μη ανοσοποιημένες γυναίκες, τα μικρά παιδιά δεν πρέπει να επισκέπτονται περιοχές ενδημικές για ελονοσία.
Δεδομένης της υψηλής αντοχής του Pl. falciparum στη χλωροκίνη, το πρότυπο για την πρόληψη της ελονοσίας από falciparum, όπως συνιστάται από τον ΠΟΥ, είναι επί του παρόντος η μεφλοκίνη (250 mg μία φορά την εβδομάδα, 2 εβδομάδες πριν από την αναχώρηση για μια ενδημική περιοχή και για 4 εβδομάδες μετά την επιστροφή). Η χρήση άλλων φαρμάκων (δοξυκυκλίνη, χλωροκίνη σε συνδυασμό με προγουανίλη, ατοβακίνη σε συνδυασμό με προγουανίλη, πριμακίνη και άλλα) καθορίζεται από λοιμωξιολόγο λαμβάνοντας υπόψη την επιδημιολογική κατάσταση στην περιοχή διαμονής και άλλους προαναφερθέντες παράγοντες.
Πρόβλεψη
Στις περισσότερες περιπτώσεις, η θνησιμότητα προκαλείται από την τροπική ελονοσία, ή πιο συγκεκριμένα, από την εγκεφαλική της μορφή, η οποία εμφανίζεται στο 10% των περιπτώσεων σοβαρής ελονοσίας από falciparum. Οι θανατηφόρες εκβάσεις από άλλους τύπους ελονοσίας είναι πολύ σπάνιες. Αλλά η τροπική ελονοσία, με έγκαιρη διάγνωση και σωστή θεραπεία της ελονοσίας, καταλήγει σε πλήρη ανάρρωση.
Για ασθενείς που έχουν προσβληθεί από τροπική ελονοσία, συνιστάται η παρακολούθηση από φαρμακείο για 1-1,5 μήνες και η διεξαγωγή παρασιτολογικών εξετάσεων αίματος σε διαστήματα 1-2 εβδομάδων. Η παρακολούθηση από φαρμακείο ασθενών που έχουν προσβληθεί από ελονοσία που προκαλείται από P. vivax, P. ovale, P. malariae θα πρέπει να πραγματοποιείται για δύο χρόνια. Οποιαδήποτε αύξηση της θερμοκρασίας του σώματος απαιτεί εργαστηριακές εξετάσεις αίματος για την έγκαιρη ανίχνευση πλασμωδίων της ελονοσίας.

