Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Δυσπλασία του τραχήλου της μήτρας
Τελευταία επισκόπηση: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
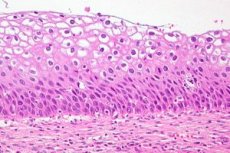
Η δυσπλασία του τραχήλου της μήτρας είναι μια σαφής αλλαγή στον αριθμό και τη μορφολογική δομή των κυττάρων σε μεμονωμένους τομείς της βλεννογόνου μεμβράνης του τραχήλου της μήτρας. Αυτή η κατάσταση του επιθηλίου θεωρείται επικίνδυνη λόγω του υψηλού κινδύνου ανάπτυξης ογκολογικής διαδικασίας, αλλά με έγκαιρη διάγνωση και θεραπεία, η παθολογία είναι αναστρέψιμη. Ο καρκίνος του τραχήλου της μήτρας κατατάσσεται τρίτος μεταξύ των πιο συχνών ασθενειών στις γυναίκες. Σύμφωνα με στατιστικά στοιχεία που συλλέγονται από τον ΠΟΥ, η δυσπλασία του τραχήλου της μήτρας ως προκαρκινική παθολογία διαγιγνώσκεται ετησίως σε περισσότερα από 40 εκατομμύρια εκπροσώπους του δικαιότερου φύλου. Στη σύγχρονη γυναικολογική πρακτική, η δυσπλασία του τραχήλου της μήτρας ως διάγνωση αντικαθίσταται από τον ορισμό - CIN (Ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας) ή ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας.
 [ 1 ]
[ 1 ]
Αιτίες δυσπλασία του τραχήλου της μήτρας
Σύμφωνα με τα τελευταία στοιχεία του ΠΟΥ, το 90% των αιτιών δυσπλασίας του τραχήλου της μήτρας σχετίζονται με ιογενή λοίμωξη. Τις περισσότερες φορές, πρόκειται για τον HPV - ιό των ανθρώπινων θηλωμάτων, το DNA αυτού του ιού ανιχνεύεται σε σχεδόν κάθε μελέτη, ανεξάρτητα από τη σοβαρότητα της δυσπλασίας του τραχήλου της μήτρας. Ωστόσο, αιτιολογικά, η CIN μπορεί επίσης να προκληθεί από άλλους παράγοντες, συμπεριλαμβανομένων των ακόλουθων ασθενειών, παθήσεων και περιστάσεων:
- Ιός των ανθρώπινων θηλωμάτων (HPV)
- HSV-2 (HSV2) - ιός απλού έρπητα, τύπου 2
- Κυτταρομεγαλοϊός (CMV) - κυτταρομεγαλοϊός
- Gardinella, μια αναερόβια βακτηριακή λοίμωξη (Gardnerella vaginalis)
- Κολπική καντιντίαση (Candida spp)
- Ουρογεννητική λοίμωξη - μυκοπλάσμωση (Mycoplasma hominis)
- Χλαμύδια (Chlamydia trachomatis)
- Μακροχρόνια χρήση ορμονικών αντισυλληπτικών
- Άτυπες σεξουαλικές σχέσεις, αδιάκριτη επιλογή σεξουαλικών συντρόφων
- Έναρξη σεξουαλικής δραστηριότητας πριν από την επίτευξη επαρκούς σεξουαλικής ωριμότητας (12-14 ετών)
- Ιστορία του γενετικού ογκοπαράγοντα
- Ανοσοανεπάρκεια, συμπεριλαμβανομένου του HIV
- Χημειοθεραπεία
- Διατροφικές παθολογίες που σχετίζονται με υποσιτισμό, ανεπάρκεια μικροστοιχείων και απαραίτητων βιταμινών
- Συχνές γεννήσεις ή, αντίθετα, αμβλώσεις
- Ανθυγιεινές συνήθειες - κάπνισμα, εθισμός στο αλκοόλ
- Αντικοινωνικός τρόπος ζωής, ανεπαρκές επίπεδο βασικής υγιεινής
Πρέπει να σημειωθεί ότι η δυσπλασία του τραχήλου της μήτρας σχετίζεται συχνότερα με ΣΜΝ - σεξουαλικά μεταδιδόμενα νοσήματα, με κορυφαίο μεταξύ τους τον ιό των ανθρώπινων θηλωμάτων - τον ιό των θηλωμάτων. Αυτή είναι η πιο συχνή αιτία προκαρκινικών ασθενειών στις γυναίκες, επομένως αξίζει να εξεταστεί λεπτομερέστερα.
Ο ιός HPV χωρίζεται στις ακόλουθες κατηγορίες ανάλογα με τον βαθμό κινδύνου εμφάνισης καρκίνου:
- Μυτερά κονδυλώματα, κονδυλώματα, μη ογκογόνου φύσης
- Χαμηλός ογκογόνος κίνδυνος (είδη ογκογόνου ορότυπου 14)
- Υψηλός κίνδυνος ανάπτυξης καρκίνου
Ο κίνδυνος τέτοιων αιτιολογικών παραγόντων έγκειται στην ασυμπτωματική εξέλιξη της νόσου. Είναι σχεδόν αδύνατο να παρατηρηθεί η έναρξη της αναπτυσσόμενης παθολογίας χωρίς τακτικές γυναικολογικές εξετάσεις. Πάνω από 10 χρόνια μπορούν να περάσουν από την έναρξη της μόλυνσης μέχρι το στάδιο της εμφανούς ογκολογικής διαδικασίας. Η μόλυνση απειλεί πολλές γυναίκες, αλλά εκείνες που εμπίπτουν στην κατηγορία κινδύνου είναι πιο ευάλωτες σε αυτήν. Αυτές είναι οι γυναίκες που ακολουθούν έναν ελεύθερο τρόπο ζωής με τη σεξουαλική έννοια, καθώς και εκείνες που δεν χρησιμοποιούν αντισύλληψη κατά την αλλαγή σεξουαλικών συντρόφων. Επιπλέον, οι γυναίκες που είναι αμελείς σχετικά με τυχόν φλεγμονώδεις διεργασίες στην ουρογεννητική σφαίρα διατρέχουν κίνδυνο μόλυνσης από τον ιό HPV. Ένα μικρό ποσοστό μόλυνσης εμφανίζεται σε περιπτώσεις τραυματικών τραυματισμών στον τράχηλο κατά τη διακοπή της εγκυμοσύνης.
Μια ενδιαφέρουσα εκδοχή των αιτιών που συμβάλλουν στην ανάπτυξη της δυσπλασίας του τραχήλου της μήτρας προτάθηκε από τον Αμερικανό γυναικολόγο Polikar. Η «θεωρία των ζιζανίων» εξηγεί την CIN με τον εξής τρόπο:
- Το επιθηλιακό κάλυμμα του τραχήλου της μήτρας είναι ένα είδος εδάφους
- Ιοί και βακτήρια μπορούν να εισέλθουν στο «έδαφος», προκαλώντας αλλαγές στα κύτταρα των ιστών
- Προκειμένου οι «σπόροι» να αρχίσουν να αναπτύσσονται και να προκαλούν παθολογία, χρειάζονται ορισμένες προϋποθέσεις
- Συνθήκες για την παθολογική ανάπτυξη των «σπόρων» είναι η θερμότητα, το υγρό περιβάλλον, η βρωμιά, το φως
- Οι ακόλουθοι παράγοντες παίζουν ρόλο στις συνθήκες για την ανάπτυξη της παθολογίας:
- ανοσοανεπάρκεια
- ανεπάρκεια βιταμινών και ανεπάρκεια μικροθρεπτικών συστατικών
- μη τήρηση των κανόνων υγιεινής
- κακές συνήθειες
- γενετικός παράγοντας
Η υπόθεση του γιατρού από το Πανεπιστήμιο της Καλιφόρνια δεν έχει ακόμη απορριφθεί, αλλά δεν έχει γίνει αποδεκτή ως αξίωμα, ωστόσο, οι κλινικές παρατηρήσεις υποδεικνύουν μια ορισμένη αξιοπιστία της «θεωρίας των ζιζανίων». Οι γυναίκες που διαγνώστηκαν με δυσπλασία του τραχήλου της μήτρας υποβλήθηκαν σε θεραπεία στην κλινική του γιατρού. Στο 45% αυτών, μετά τη διακοπή του καπνίσματος, τη λήψη κανονικής διατροφής πλούσιας σε βιταμίνες και ανοσοτροποποιητών, τα αποτελέσματα των τεστ PAP και των ιστολογικών αποξέσεων βελτιώθηκαν. Το 25% των ασθενών θεραπεύτηκαν πλήρως από τον ιό HPV μετά από ένα χρόνο.
Παθογένεση
Η δυσπλασία του τραχήλου της μήτρας παθογενετικά σχετίζεται συχνότερα με λοίμωξη από τον ιό των ανθρώπινων θηλωμάτων, τον ιό των ανθρώπινων θηλωμάτων. Στην πρακτική των γυναικολόγων ογκολόγων, είναι σύνηθες να εξετάζονται δύο τύποι ανάπτυξης ιογενούς λοίμωξης:
- Το πρώτο στάδιο – το DNA του ιού των θηλωμάτων βρίσκεται ήδη στο κύτταρο, αλλά δεν διεισδύει στο χρωμόσωμά του (επισωμική κατάσταση). Αυτός ο τύπος λοίμωξης θεωρείται αναστρέψιμος και εύκολα ιάσιμος από άποψη θεραπείας.
- Το δεύτερο στάδιο, όταν το DNA του ιού των θηλωμάτων βρίσκεται ήδη στο κυτταρικό γονιδίωμα. Αυτή η παραλλαγή της λοίμωξης μπορεί να ονομαστεί το πρώτο βήμα προς την ανάπτυξη παθολογικού μετασχηματισμού των κυττάρων. Ταυτόχρονα, προκαλείται η γέννηση ενός συγκεκριμένου οιστρογόνου (16α-ONE1) με μια επιθετική μορφή ανάπτυξης, η οποία έχει καρκινογόνο δράση. Αυτές είναι ιδανικές συνθήκες για τον σχηματισμό μιας καρκινικής διαδικασίας.
Γενικά, η παθογένεση της δυσπλασίας του τραχήλου της μήτρας σχετίζεται με τον μετασχηματισμό της κυτταρικής δομής του ιστού. Ο επιθηλιακός ιστός του τραχήλου της μήτρας έχει ορισμένες ιδιότητες:
- Δομή (4 στρώσεις)
- Πρότυπα μεγέθους πυρήνων κυττάρων
- Λειτουργία κινητής επαφής
Επίσης, ο επιθηλιακός ιστός μπορεί να έχει διαφορετικές δομές ανάλογα με την τοποθεσία του. Ο ενδοτράχηλος βρίσκεται μέσα στη μήτρα και είναι αδενικός ιστός (μονόγραμμο κυλινδρικό επιθήλιο). Το εξωτερικό στρώμα του επιθηλίου (κολπικό) είναι ένα επίπεδο επιθήλιο με πολλές στιβάδες (SPE). Οι στιβάδες του πολυστρωματικού επιθηλίου χωρίζονται στους ακόλουθους τύπους:
- Αρχικά, βλαστικά (βασικά κύτταρα χαμηλής διαφοροποίησης)
- Το στρώμα που είναι ικανό να διαιρείται και να πολλαπλασιάζεται ενεργά είναι το παραβασικό στρώμα.
- Ένα ενδιάμεσο, ακανθώδες στρώμα διαφοροποιημένων κυττάρων με σαφώς εκφρασμένο κυτταρόπλασμα. Αυτό είναι το προστατευτικό στρώμα του επιθηλίου.
- Το στρώμα που μπορεί να ξεφλουδίσει είναι επιφανειακό. Αυτό το στρώμα υπόκειται σε κερατινοποίηση.
Παθογενετικά, η δυσπλασία του τραχήλου της μήτρας σχετίζεται συχνότερα με διαταραχή στη δομή των βασικών και παραβασικών στρωμάτων (υπερπλασία). Οι αλλαγές επηρεάζουν τις ακόλουθες διεργασίες:
- Η διαίρεση των πυρήνων, τα μεγέθη και τα περιγράμματά τους διαταράσσονται
- Τα κύτταρα είναι ελάχιστα διαφοροποιημένα.
- Η φυσιολογική διαστρωμάτωση του επιθηλίου διαταράσσεται
Η παθολογία μπορεί να αναπτυχθεί με την πάροδο των ετών μέχρι να διαταραχθεί η ακεραιότητα της βασικής μεμβράνης, η οποία με τη σειρά της οδηγεί σε καρκίνο του τραχήλου της μήτρας (διηθητική μορφή).
Σήμερα, χάρη στα τακτικά προγράμματα προληπτικού ελέγχου (γυναικολογικές εξετάσεις), οι περισσότερες γυναίκες έχουν την ευκαιρία να σταματήσουν την ανάπτυξη άτυπων κυττάρων σε πρώιμα στάδια. Η ήπια και μέτρια δυσπλασία του τραχήλου της μήτρας αντιμετωπίζεται με επιτυχία και δεν αποτελεί απειλητική για τη ζωή ασθένεια. Η σοβαρή δυσπλασία σχετίζεται συχνότερα με την άρνηση των ασθενών από την ομάδα κινδύνου να συμμορφωθούν με τους κανόνες της προληπτικής εξέτασης και της επαρκούς θεραπείας.
Συμπτώματα δυσπλασία του τραχήλου της μήτρας
Τα συμπτώματα της CIN χαρακτηρίζονται από την «μυστικότητά» τους. Η δυσπλασία του τραχήλου της μήτρας είναι επικίνδυνη επειδή εμφανίζεται χωρίς εμφανείς, αισθητές κλινικές εκδηλώσεις. Είναι σχεδόν αδύνατο να δούμε την κλινική εικόνα εγκαίρως χωρίς εξέταση, ειδικά στα πρώιμα στάδια της νόσου. Η παθολογία αναπτύσσεται εντελώς ασυμπτωματικά στο 10-15% των γυναικών, ενώ η υπόλοιπη κατηγορία ασθενών έχει την ευκαιρία να σταματήσει τη διαδικασία χάρη στις τακτικές εξετάσεις από τον θεράποντα γυναικολόγο.
Πρέπει να σημειωθεί ότι η CIN σπάνια εμφανίζεται ως ανεξάρτητη ασθένεια · συνήθως συνοδεύεται από βακτηριακές και ιογενείς λοιμώξεις:
- HPV
- Κολπίτιδα
- Χλαμύδια
- Έρπης λοίμωξη
- Τραχηλίτιδα
- Λευκοπλακία
- Αδενίτιδα
- Καντιντίαση
Τα συμπτώματα της δυσπλασίας του τραχήλου της μήτρας μπορεί να μην είναι οι πραγματικές αιτίες της ίδιας της διαδικασίας CIN. τα συμπτώματα συνήθως προκαλούνται από συνυπάρχουσες ασθένειες και μπορεί να είναι τα εξής:
- Κνησμός στον κόλπο
- Αίσθημα καύσου
- Απόρριψη που δεν είναι τυπική για μια υγιή κατάσταση, συμπεριλαμβανομένου του αίματος
- Πόνος κατά τη σεξουαλική επαφή
- Τραβώντας τον πόνο στην κάτω κοιλιακή χώρα
- Ορατά κονδυλώματα, θηλώματα
Η δυσπλασία του τραχήλου της μήτρας δεν είναι ογκολογική ασθένεια, αλλά λόγω της λανθάνουσας κλινικής εικόνας θεωρείται αρκετά επικίνδυνη, επιρρεπής σε εξέλιξη και σε σοβαρή μορφή μπορεί να οδηγήσει σε καρκίνο του τραχήλου της μήτρας. Επομένως, ο κύριος τρόπος για την έγκαιρη ανίχνευση ασυμπτωματικών αλλαγών στο επιθηλιακό κάλυμμα του τραχήλου της μήτρας θεωρείται η εξέταση και η διάγνωση.

Πρώτα σημάδια
Η λανθάνουσα πορεία της CIN είναι μια χαρακτηριστική κλινική εικόνα για όλους τους τύπους δυσπλασίας του τραχήλου της μήτρας.
Τα πρώτα σημάδια που μπορεί να εκδηλώσουν την ασθένεια πιθανότατα σχετίζονται με την παρουσία σημείων συναφών παθολογιών ή αρχικά προκλητικών παραγόντων.
Τις περισσότερες φορές, η δυσπλασία του τραχήλου της μήτρας προκαλείται αιτιολογικά από λοίμωξη από τον ιό HPV.
Σύμφωνα με στατιστικά στοιχεία, κάθε ένατος κάτοικος του πλανήτη είναι φορέας μιας από τις 100 ποικιλίες του ιού των ανθρώπινων θηλωμάτων. Πολλοί τύποι HPV εξαφανίζονται μόνοι τους λόγω της δραστηριότητας του ανοσοποιητικού συστήματος, μερικοί από αυτούς είναι επιρρεπείς σε υποτροπή και μπορούν να εκδηλωθούν ως εξής:
- Κονδυλώματα στην περιοχή των γεννητικών οργάνων (ανιχνεύονται κατά τη διάρκεια γυναικολογικής εξέτασης)
- Τα μυτερά κονδυλώματα είναι ορατές αναπτύξεις με ακανόνιστες άκρες στον κόλπο και την πρωκτική περιοχή. Τα εσωτερικά κονδυλώματα είναι ορατά μόνο κατά τη διάρκεια μιας εξέτασης στο ιατρείο.
- Περιστασιακή ελαφριά αιμορραγία μετά την επαφή, ειδικά στη μέση του μηνιαίου κύκλου
- Έκκριση που έχει ασυνήθιστο χρώμα, οσμή, υφή
- Ακανόνιστος μηνιαίος κύκλος
Τα πρώτα σημάδια μπορεί να απουσιάζουν, όλα εξαρτώνται από τον τύπο του HPV, τις προστατευτικές ιδιότητες του ανοσοποιητικού συστήματος. Αυτή είναι μια σοβαρή απειλή, καθώς η δυσπλασία του τραχήλου της μήτρας μπορεί να προχωρήσει ως μια κρυφή διαδικασία για πολλά χρόνια. Η σβησμένη κλινική του CIN ως παράγοντα κινδύνου μπορεί να προληφθεί μόνο με τη βοήθεια εξετάσεων, διαλογής. Οι γιατροί συνιστούν σε όλες τις γυναίκες μετά τα 18 χρόνια να επισκέπτονται έναν γυναικολόγο και να υποβάλλονται σε διαγνωστικά - τόσο κλινικά όσο και οργανικά, εργαστηριακά.
 [ 15 ]
[ 15 ]
Απόρριψη σε δυσπλασία του τραχήλου της μήτρας
Οι εκκρίσεις που θα μπορούσαν να υποδηλώνουν δυσπλασία του τραχήλου της μήτρας ανιχνεύονται συχνότερα κατά την εξέταση σε γυναικολογική καρέκλα ή κατά τη λήψη υλικού για κυτταρολογία. Μια ορισμένη ποσότητα βλεννώδους υγρού μπορεί να απελευθερωθεί από τον αυχενικό πόρο. Οι ιδιότητες και τα χαρακτηριστικά του δεν καθορίζονται από την ίδια την CIN, αλλά από ταυτόχρονες, σχετιζόμενες λοιμώξεις, συνήθως βακτηριακές ή ιογενείς. Επίσης, οι εκκρίσεις με δυσπλασία του τραχήλου της μήτρας μπορεί να σχετίζονται με διαβρωτικές διεργασίες. Λίγες περισσότερες λεπτομέρειες σχετικά με τα συγκεκριμένα σημάδια των εκκρίσεων:
- Άφθονες, λευκές και παχύρρευστες εκκρίσεις με τη μορφή νιφάδων και χαρακτηριστική οσμή. Αυτά είναι σημάδια κολπίτιδας, η οποία μπορεί να συνοδεύει την δυσπλασία του τραχήλου της μήτρας.
- Η περιορισμένη έκκριση αναμεμειγμένη με αίμα ή πύον μπορεί να αποτελεί ένδειξη διαβρωτικών διεργασιών, ειδικά εάν εμφανίζονται μετά από σεξουαλική επαφή.
- Οι εκκρίσεις που συνοδεύονται από κνησμό, πόνο, κάψιμο αποτελούν ένδειξη ιογενούς ή βακτηριακής λοίμωξης, η οποία συχνότερα σχετίζεται με ΣΜΝ (σεξουαλικώς μεταδιδόμενα νοσήματα).
- Η έκκριση, η ποσότητα της οποίας αυξάνεται στο 2ο μισό του κύκλου, με οξεία φαγούρα, κάψιμο - ένα σύμπτωμα του έρπητα των γεννητικών οργάνων. Με τη σειρά του είναι ένας παράγοντας που προκαλεί δυσπλασία του τραχήλου της μήτρας.
- Η αιματηρή έκκριση, βαριά ή περιορισμένη, είναι ένα επικίνδυνο σημάδι. Η CIN στο τρίτο στάδιο χαρακτηρίζεται όχι τόσο από τον πόνο όσο από τις ιδιότητες του υγρού που εκκρίνεται από τον κόλπο.
Για να προσδιοριστεί η αιτία της έκκρισης, σε κάθε περίπτωση, δεν αρκεί μία εξέταση, απαιτείται βακτηριολογική καλλιέργεια, κυτταρολογία και άλλες εργαστηριακές εξετάσεις. Εάν περάσετε όλα τα στάδια της διάγνωσης εγκαίρως, η διαδικασία μπορεί να σταματήσει στο αρχικό στάδιο και να αποτρέψει την ανάπτυξη παθολογικών μετασχηματισμών στα κύτταρα του τραχηλικού επιθηλίου.
Πόνος στην δυσπλασία του τραχήλου της μήτρας
Ο πόνος στην ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας είναι ένα απειλητικό σύμπτωμα που μπορεί να σημαίνει ότι η δυσπλασία του τραχήλου της μήτρας έχει ήδη προχωρήσει στο στάδιο III. Η CIN των δύο πρώτων σταδίων θεωρείται υποκείμενη νόσος και δεν σχετίζεται με ογκολογικές διεργασίες. Κατά κανόνα, η δυσπλασία εμφανίζεται χωρίς αισθητά κλινικά σημεία, μπορεί να υπάρχουν ήπια συμπτώματα (εκκρίσεις, κνησμός) χαρακτηριστικά των συνυπαρχουσών ασθενειών.
Σε ποιες περιπτώσεις μπορεί να εμφανιστεί πόνος με δυσπλασία του τραχήλου της μήτρας;
- Όλες οι φλεγμονώδεις διεργασίες που σχετίζονται με τα πυελικά όργανα - PID:
- Οξεία ενδομητρίτιδα - ο πόνος συνοδεύεται από πυρετό και ρίγη
- Η ωοφορίτιδα, μονομερής ή αμφοτερόπλευρη, είναι συχνά μολυσματικής αιτιολογίας (μυκητίαση, καντιντίαση, οτιδήποτε σχετίζεται με ΣΜΝ). Η φλεγμονή στις ωοθήκες προκαλεί πόνο στην κάτω κοιλιακή χώρα, συχνά με έκκριση.
- Ενδομητρίτιδα στην οξεία φάση - πόνος στην κάτω κοιλιακή χώρα
- Μυομητρίτιδα - πόνος, φούσκωμα, πυρετός
- Η σαλπιγγίτιδα εκδηλώνεται με επώδυνα συμπτώματα στο τέλος του εμμηνορροϊκού κύκλου
- Η αδενοειδίτιδα στην υποξεία ή οξεία πορεία της διαδικασίας συνοδεύεται από έντονο πόνο
PID - οι φλεγμονές που σχετίζονται με τα πυελικά όργανα προκαλούνται αιτιολογικά από λοιμώξεις, ιούς και βακτηριακές αλλοιώσεις. Αυτή η «βάση» θεωρείται ευνοϊκή για την ανάπτυξη δυσπλασίας του τραχήλου της μήτρας ως συνέπεια μιας προχωρημένης νόσου.
- Δυσπλασία του τραχήλου της μήτρας, που εξελίσσεται στο στάδιο III, όταν τα δύο τρίτα των επιθηλιακών στρωμάτων υπόκεινται σε αλλαγές. Το σύμπτωμα του πόνου διαρκεί για αρκετά μεγάλο χρονικό διάστημα, έχει τραβηγματική φύση, συχνά με εκκρίσεις (αίμα, οσμή, άτυπη υφή). Ο πόνος μπορεί να εμφανιστεί ακόμη και χωρίς παράγοντα στρες, σε ηρεμία και σπάνια είναι οξείας ή οξύς. Σε τέτοιες περιπτώσεις, γίνεται μια προκαταρκτική διάγνωση - καρκίνος του τραχήλου της μήτρας, που απαιτεί διευκρίνιση (εντοπισμός της διαδικασίας, βαθμός βλάβης)
Τις περισσότερες φορές, ο πόνος στην CIN είναι μια κλινική εκδήλωση παραγόντων που προκαλούν δυσπλασία. Αυτοί περιλαμβάνουν, πρώτα απ 'όλα, ιογενείς λοιμώξεις (HPV) και σχεδόν ολόκληρο το φάσμα των σεξουαλικώς μεταδιδόμενων νοσημάτων (ΣΜΝ).
Που πονάει?
Στάδια
Οι σύγχρονοι επαγγελματίες χρησιμοποιούν μια νέα ταξινόμηση που αναπτύχθηκε από τον ΠΟΥ. Η δυσπλασία του τραχήλου της μήτρας ορίζεται ως CIN τριών βαθμών ανάλογα με τη σοβαρότητα της διαδικασίας:
- Οι αλλαγές στην κυτταρική δομή είναι ήσσονος σημασίας. Πρόκειται για χαμηλού βαθμού δυσπλασία ή CIN I. Η διάγνωση πρέπει να διευκρινιστεί με εργαστηριακές εξετάσεις και προληπτική εξέταση.
- Η κυτταρική δομή του επιθηλίου υπόκειται σε έντονο μετασχηματισμό. Πρόκειται για δυσπλασία του τραχήλου μέτριας σοβαρότητας ή CIN II.
- Η τυπική εικόνα για το CIN III είναι ορατές παθολογικές αλλαγές στα δύο τρίτα των επιθηλιακών στιβάδων. Η μορφολογία και οι λειτουργίες των κυττάρων είναι σαφώς μειωμένες, σε αυτό το στάδιο διαγιγνώσκεται ως σοβαρό (σοβαρή CIN). Αυτό μπορεί να μην είναι ακόμη καρκίνος, αλλά η διάγνωση ορίζεται ως το όριο μεταξύ του καρκινώματος in situ και μιας προχωρημένης μορφής ογκολογίας.
Η δυσπλασία του τραχήλου της μήτρας δεν πρέπει να συγχέεται με μια άλλη νοσολογία - τη διάβρωση. Σύμφωνα με την ταξινόμηση ICD 10, η διάβρωση είναι ένα ελάττωμα του επιθηλιακού καλύμματος, που καταγράφεται στην κατηγορία XIV με τον κωδικό N 86. Ο ορολογικός ορισμός της «δυσπλασίας του τραχήλου της μήτρας» υιοθετήθηκε το 1953, στη συνέχεια στο Πρώτο Συνέδριο Αποφολιδωτικής Κυτταρολογίας το 1965 εγκρίθηκε αυτός ο όρος. Δέκα χρόνια αργότερα, το 1975, πραγματοποιήθηκε ένα άλλο διεθνές φόρουμ (II Συνέδριο για τις Παθολογικές Αλλαγές στις Τραχηλικές Παθήσεις του Τραχήλου της Μύτης).
Αποφασίστηκε η δυσπλασία του τραχήλου της μήτρας να ονομαστεί Ενδοεπιθηλιακή Νεοπλασία του τραχήλου της μήτρας (CIN). ή CIN. Η ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας ως διάγνωση χωρίστηκε σε 3 βαθμούς:
- 1ου βαθμού - ήπιος.
- 2ου βαθμού – μέτριος.
- Βαθμός 3 – σοβαρό, προσθήκη καρκινώματος in situ (αρχικό, προεπεμβατικό στάδιο).
Στην γενικά αποδεκτή ταξινόμηση ICD 10, η διάγνωση της δυσπλασίας του τραχήλου της μήτρας καταγράφεται ως εξής:
1. Κλάση XIV, κωδικός N87
- N87.0 – ήπια δυσπλασία του τραχήλου της μήτρας, CIN βαθμού Ι.
- N87.1 – μέτρια δυσπλασία του τραχήλου της μήτρας, ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας (CIN) βαθμού II.
- N87.2 - εμφανής δυσπλασία του τραχήλου της μήτρας ΜΚΑ (CIN που δεν αναφέρεται αλλού), που δεν ταξινομείται αλλού. Αυτός ο κωδικός εξαιρεί την CIN βαθμού III.
- N87.9 – CIN - μη καθορισμένη δυσπλασία του τραχήλου της μήτρας.
Το καρκίνωμα in situ χαρακτηρίζεται με τον κωδικό D06 ή ως ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας (CIN) βαθμού III.
Επιπλοκές και συνέπειες
Οι συνέπειες της CIN σχετίζονται άμεσα με το διαγνωσμένο στάδιο της νόσου. Γενικά, οι περισσότερες γυναίκες φροντίζουν την υγεία τους και επισκέπτονται τακτικά έναν γιατρό για προληπτικές εξετάσεις. Αυτό επηρεάζει σημαντικά τον κίνδυνο κακοήθειας της δυσπλασίας. Σύμφωνα με στατιστικά στοιχεία, το 95% του δίκαιου φύλου υπό την επίβλεψη ενός γυναικολόγου αντιμετωπίζει με επιτυχία μια πάθηση όπως η δυσπλασία του τραχήλου της μήτρας.
Διαγνωστικά δυσπλασία του τραχήλου της μήτρας
Η δυσπλασία είναι ένας χαρακτηριστικός μετασχηματισμός του κυτταρικού ιστού του τραχηλικού επιθηλίου. Συνεπώς, η διάγνωση στοχεύει στον προσδιορισμό αλλαγών στη δομή των ενδοτραχηλικών κυττάρων.
Η διάγνωση της CIN (δυσπλασία του τραχήλου της μήτρας) βασίζεται σε 7 σημεία που καθορίζουν τη μορφολογία της κυτταρικής δομής:
- Πόσο αυξάνεται το μέγεθος του πυρήνα του κυττάρου;
- Αλλαγές στο σχήμα του πυρήνα.
- Πώς αυξάνεται η πυκνότητα του χρώματος του πυρήνα.
- Πολυμορφισμός πυρήνα.
- Χαρακτηριστικά των μιτώσεων.
- Παρουσία άτυπων μιτώσεων.
- Απουσία ή προσδιορισμός ωρίμανσης.
Διαφορική διάγνωση
Η δυσπλασία του τραχήλου απαιτεί προσεκτική εξέταση και η διαφορική διάγνωση είναι υποχρεωτική.
Η διαφορική διάγνωση είναι απαραίτητη επειδή το επιθηλιακό στρώμα του τραχήλου έχει πολυεπίπεδη δομή. Επιπλέον, ο ίδιος ο τράχηλος αποτελείται από ένα μικρό στρώμα μυϊκού ιστού, περιέχει επίσης συνδετικό ιστό, αιμοφόρα και λεμφικά αγγεία, ακόμη και νευρικές απολήξεις. Μια τόσο σύνθετη δομή του τραχήλου απαιτεί διευκρίνιση εάν ο γιατρός αμφιβάλλει για τη διάγνωση, ειδικά σε δυσπλαστικές διεργασίες.
Δυσπλασία του τραχήλου της μήτρας, με τι μπορεί να συγχέεται;
Η διαφορική διάγνωση θα πρέπει να αποκλείει τις ακόλουθες ασθένειες:
- Διάβρωση του τραχήλου της μήτρας κατά τη διάρκεια της εγκυμοσύνης, που προκαλείται από αλλαγή στην ορμονική ηγεσία και κάποια μετατόπιση σε ορισμένα κυτταρικά στρώματα. Για τη διαδικασία της κύησης ενός εμβρύου, τέτοιες αλλαγές θεωρούνται φυσιολογικές.
- Διαβρωτικές διεργασίες, ελαττώματα του επιθηλιακού ιστού - πραγματική διάβρωση. Το τραύμα στη βλεννογόνο μεμβράνη μπορεί να προκληθεί από οτιδήποτε - ταμπόν, αλκαλικούς παράγοντες, φαρμακευτική θεραπεία, ενδομήτρια αντισύλληψη, οργανικές διαδικασίες χωρίς την κατάλληλη εκπαίδευση και τα προσόντα του γιατρού. Συμβαίνει η διάβρωση να εμφανίζεται ως αναπόφευκτη συνέπεια μιας προγραμματισμένης χειρουργικής επέμβασης. Τα λεμφοκύτταρα, τα πλασματοκύτταρα και άλλα κυτταρικά στοιχεία μπορεί να εμφανιστούν κάτω από ένα μικροσκόπιο, υποδεικνύοντας την έναρξη του κυτταρικού μετασχηματισμού. Ωστόσο, σε συνδυασμό με άλλα κριτήρια εξέτασης, όλα αυτά μπορούν μάλλον να αποκλείσουν τη δυσπλασία και να επιβεβαιώσουν τη διαβρωτική βλάβη.
- Τραχηλίτιδα λοιμώδους αιτιολογίας. Πρόκειται για μια φλεγμονώδη διαδικασία στο επιθηλιακό κάλυμμα του τραχήλου, η οποία είναι αρκετά συχνή. Το γεγονός είναι ότι το επιθήλιο είναι, κατ' αρχήν, πολύ ευαίσθητο και ευάλωτο στην επίδραση πολλαπλών παραγόντων. Ένας μολυσματικός παράγοντας μπορεί να προκαλέσει φλεγμονή στα δύο πρώτα στρώματα του ιστού. Τα χλαμύδια, κατά κανόνα, επηρεάζουν τα κυλινδρικά κύτταρα, καθώς και τους γονοκόκκους. Άλλες λοιμώξεις μπορούν να προκαλέσουν ψευδοόγκωση ή έλκος. Η διαφορική διάγνωση θα πρέπει να διευκρινίζει και να διαχωρίζει τις νοσολογίες, κατά προτίμηση προσδιορίζοντας τον τύπο του παθογόνου της λοιμώδους φλεγμονής.
- Ασθένειες (ΣΜΝ) που μεταδίδονται μέσω σεξουαλικής επαφής χωρίς προφυλάξεις. Η τριχομονάση δίνει μια εικόνα σχεδόν από κάθε άποψη παρόμοια με την δυσπλασία του τραχήλου της μήτρας.
- Αφροδίσια νοσήματα (σύφιλη), το Treponemapallidum δίνει μια εικόνα επιθηλιακής βλάβης παρόμοιας με τις δυσπλαστικές αλλαγές.
- Ερπητικές λοιμώξεις. Η ασθένεια απαιτεί προσδιορισμό του τύπου και του είδους του έρπητα.
- Υπερπλασία (ανάπτυξη που μοιάζει με πολύποδα).
- Πολύποδες τραχήλου – τύπος και είδος (ινώδεις, φλεγμονώδεις, ψευδοσαρκωματώδεις, αγγειακοί και άλλοι).
- Λευκοπλακία.
- Υπολειμματικά θραύσματα του αγωγού Wolffian.
- Ατροφία του τραχήλου της μήτρας λόγω χαμηλών επιπέδων οιστρογόνων.
- Ακανθοκυτταρικό θήλωμα ως καλοήθης νεοπλασία.
- Υπερκεράτωση.
- Ενδομητρίωση.
- Πρωτοζωικές λοιμώξεις (αμειβίαση).
- Η δυσπλασία του τραχήλου της μήτρας στις περισσότερες περιπτώσεις προκαλείται από τον ιό HPV (ιό των θηλωμάτων), αλλά απαιτεί επίσης προσδιορισμό του τύπου και του είδους.
Η διαφορική εξέταση είναι ένα κλασικό σύνολο διαδικασιών στη γυναικολογία:
- Συλλογή του ιστορικού και των παραπόνων του ασθενούς.
- Εξέταση, συμπεριλαμβανομένης της βοήθειας ιατρικών καθρεφτών.
- Κυτολογία.
- Κολποσκόπηση όπως υποδεικνύεται.
- Συλλογή υλικού για ιστολογική εξέταση – βιοψία.
- Επιπλέον, είναι δυνατός ο διακολπικός υπέρηχος, η ανάλυση PCR, οι γενικές και λεπτομερείς εξετάσεις αίματος και ούρων.
Ποιος θα επικοινωνήσει;
Θεραπεία δυσπλασία του τραχήλου της μήτρας
Η θεραπεία της δυσπλασίας του τραχήλου της μήτρας ξεκινά αφού μια γυναίκα έχει περάσει όλα τα στάδια της διάγνωσης. Οι παράγοντες που προκαλούν δυσπλαστικές παθολογίες είναι ποικίλοι, επομένως η ακριβής αξιολόγηση του παθογόνου - ενός ιού, μιας λοίμωξης - δεν είναι μόνο σημαντική, αλλά μερικές φορές μπορεί να σώσει τη ζωή της ασθενούς. Ο καρκίνος του τραχήλου της μήτρας στις γυναίκες παραμένει στη λίστα με τις πιο συχνές ογκολογικές παθήσεις. Η έγκαιρη ανίχνευσή του, η έγκαιρη αντιμετώπισή του - αυτό είναι το κύριο καθήκον της θεραπείας της δυσπλασίας του τραχήλου της μήτρας.
Η θεραπεία περιλαμβάνει την επίλυση ενός πολύ συγκεκριμένου προβλήματος - την εξάλειψη της αιτίας που προκάλεσε παθολογικές αλλαγές στα επιθηλιακά κύτταρα. Τις περισσότερες φορές, ο μετασχηματισμός του κυτταρικού ιστού προκαλείται από ιούς, την πρώτη θέση μεταξύ των οποίων κατέχει ο ιός των ανθρώπινων θηλωμάτων. Επιπλέον, οι ορμονικές αλλαγές που σχετίζονται με την ηλικία, οι χρόνιες φλεγμονώδεις ασθένειες, οι λοιμώξεις του κόκκαλου και πολλές άλλες αιτίες δεν "παραιτούνται" τόσο εύκολα από τις θέσεις τους. Μια γυναίκα που έχει διαγνωστεί με δυσπλασία του τραχήλου της μήτρας θα πρέπει να είναι προετοιμασμένη για μια αρκετά μακρά περίοδο θεραπείας, η οποία θα την κάνει πραγματικά υγιή.
Ας εξετάσουμε ποιες μέθοδοι χρησιμοποιούνται στη θεραπεία της ενδοτραχηλικής δυσπλασίας:
- Συντηρητική (λήψη φαρμάκων σύμφωνα με την πορεία και το σχήμα που καθορίζει ο γιατρός).
- Χειρουργική (τοπική χειρουργική επέμβαση, πλήρης λειτουργία, ανάλογα με το στάδιο ανάπτυξης της παθολογίας).
- Πρόσθετες μέθοδοι θεραπείας (φυσικοθεραπεία, φυτική ιατρική).
- Εναλλακτικές μέθοδοι αντιμετώπισης της δυσπλασίας του τραχήλου της μήτρας, οι οποίες δεν έχουν επιβεβαιωθεί ούτε κλινικά ούτε στατιστικά. Συνεπώς, θα συζητηθούν παρακάτω μόνο ως γενική περιγραφή.
Γενικά, η θεραπεία μπορεί να περιγραφεί ως εξής:
- Εξάλειψη της αιτίας της νόσου και υποχρεωτική αφαίρεση του τομέα της δυσπλασίας:
- Καυτηρίαση της περιοχής (θεραπεία με λέιζερ).
- Κρυοκαταστροφή.
- Μέθοδος ηλεκτροπηξίας.
- Μακροχρόνια φαρμακευτική αγωγή (ανοσοτροποποιητές, βιταμινοθεραπεία).
- Χειρουργική θεραπεία (κωνοποίηση) ή αφαίρεση της κατεστραμμένης περιοχής με χρήση ακτινοχειρουργικού μαχαιριού.
Ο τακτικός και στρατηγικός σχεδιασμός της θεραπείας της δυσπλασίας του τραχήλου της μήτρας εξαρτάται άμεσα από τη σοβαρότητα της παθολογίας.
- Ο πρώτος βαθμός σοβαρότητας είναι η φαρμακευτική θεραπεία που ενεργοποιεί και υποστηρίζει το ανοσοποιητικό σύστημα. Η δυσπλασία συχνά εξουδετερώνεται μετά τη θεραπεία, αυτό ισχύει ιδιαίτερα μετά την εξάλειψη του παθογόνου - HPV.
Σχέδιο θεραπείας:
- Η συνεχής παρατήρηση του ασθενούς για ένα έως δύο χρόνια μετά τη διάγνωση έχει διευκρινιστεί.
- Τακτικός έλεγχος της επιθηλιακής κατάστασης (κυτταρολογία).
- Ανοσοτροποποιητές, πρόσληψη σημαντικών μικροστοιχείων – σελήνιο, φολικό οξύ, βιταμίνες Β, βιταμίνες E, A, C.
- Παράλληλη θεραπεία συνυπαρχουσών παθολογιών του ουρογεννητικού συστήματος.
- Θεραπεία περιοχών του τραχήλου που έχουν υποστεί βλάβη από δυσπλασία με χρήση χημικών πηκτικών παραγόντων (βαγοτύλη).
- Συστάσεις για υγιεινή διατροφή και τρόπο ζωής.
- Επιλογή προσαρμοστικών μεθόδων αντισύλληψης που αποκλείουν τα ορμονικά φάρμακα.
- Παρατήρηση από ενδοκρινολόγο.
- Δεύτερος βαθμός σοβαρότητας:
- Μέθοδοι καυτηρίασης.
- Μέθοδοι κρυοθεραπείας (κρυοκαταστροφή).
- Θεραπεία με λέιζερ.
- Θεραπεία με ραδιοκύματα.
- Κωνοποίηση (εκτομή της προσβεβλημένης περιοχής του επιθηλιακού ιστού).
Η χειρουργική θεραπεία για την δυσπλασία του τραχήλου της μήτρας πραγματοποιείται τη δεύτερη ημέρα μετά το τέλος του εμμηνορροϊκού κύκλου, προκειμένου να αποφευχθεί ο παθολογικός πολλαπλασιασμός του ενδομητρίου. Επίσης, μικρές πληγές μετά από χειρουργική επέμβαση επουλώνονται πιο εύκολα αυτές τις ημέρες.
- Ο τρίτος βαθμός σοβαρότητας είναι μια σοβαρή διάγνωση. Η θεραπεία καθορίζεται από κοινού με έναν ογκολόγο.
Μια σύντομη επισκόπηση των μεθόδων θεραπείας με τα πλεονεκτήματα και ορισμένα μειονεκτήματά τους:
- Καυτηρίαση.
- Το πλεονέκτημα είναι η διαθεσιμότητα, τόσο από άποψη τεχνολογίας όσο και από άποψη κόστους.
- Το μειονέκτημα είναι ότι δεν υπάρχει τεχνολογική δυνατότητα ελέγχου της ποιότητας της καυτηρίασης και του βάθους διείσδυσης του ηλεκτρικού βρόχου.
- Κρυομέθοδος (καταστροφή με εξαιρετικά χαμηλές θερμοκρασίες):
- Δεν υπάρχουν βαθιές ουλές μετά τη διαδικασία· η μέθοδος είναι κατάλληλη για νέες, άτοκες γυναίκες.
- Το μειονέκτημα είναι οι επιπλοκές, προσωρινές αλλά δυσάρεστες, με τη μορφή έντονων εκκρίσεων μετά την επέμβαση. Θα πρέπει επίσης να ληφθεί υπόψη ότι μετά την κρυοκατάψυξη ο ασθενής πρέπει να απέχει από τη σεξουαλική επαφή για 1,5-2 μήνες.
- Θεραπεία με λέιζερ:
- Η συγκεκριμένη «εξάτμιση» της προσβεβλημένης περιοχής του επιθηλίου δεν αφήνει ουσιαστικά κανένα ίχνος, καμία ουλή, η διαδικασία είναι πολύ ακριβής.
- Οι κοντινές περιοχές του τραχήλου της μήτρας ενδέχεται να επηρεαστούν από το λέιζερ και να υποστούν έγκαυμα.
- Θεραπεία με ραδιοκύματα:
- Η μέθοδος θεωρείται ελάχιστα τραυματική, ακριβής και ανώδυνη. Δεν απαιτείται αποκατάσταση ή περιορισμοί στο θεραπευτικό σχήμα μετά τη θεραπεία με ραδιοκύματα. Οι υποτροπές είναι ουσιαστικά ανύπαρκτες.
- Το μειονέκτημα μπορεί να θεωρηθεί το υψηλό εμπορικό κόστος της διαδικασίας.
- Κωνοποίηση:
- Κανένα συγκεκριμένο κριτήριο κωνικής εκτομής ιστού δεν μπορεί να θεωρηθεί πλεονέκτημα ή μειονέκτημα. Σε όλες τις περιπτώσεις χρήσης νυστέρι, τα τραύματα θα παραμείνουν, η μέθοδος είναι τραυματική, αλλά στη σύγχρονη πρακτική, οι γυναικολόγοι πραγματοποιούν κωνοειδή εκτομή με λέιζερ. Η εκτομή με λέιζερ είναι πολύ πιο αποτελεσματική, δεν προκαλεί παρατεταμένη αιμορραγία. Η κωνοειδής εκτομή ως θεραπεία για την τραχηλική δυσπλασία συνταγογραφείται μόνο εάν είναι απαραίτητο και είναι αδύνατο να χρησιμοποιηθεί μια πιο ήπια μέθοδος.
Γενικά, η θεραπεία της δυσπλασίας του τραχήλου της μήτρας χωρίζεται σε διάφορα στάδια:
- Γενικά – φάρμακα για την ομαλοποίηση της κατάστασης του επιθηλιακού ιστού (ορθομοριακή θεραπεία) – απαραίτητες βιταμίνες (βήτα-καροτίνη, βιταμίνες Β, ασκορβικό οξύ, φολικό οξύ, ολιγομερείς προατοκυανιδίνες, πολυακόρεστα λιπαρά οξέα (PUFA), σελήνιο, ενζυμική θεραπεία. Αυτή η κατηγορία περιλαμβάνει επίσης μια ειδική δίαιτα.
- Φαρμακευτική αγωγή - ανοσοτροποποιητές και κυτοκίνες για την εξουδετέρωση ιών και μολυσματικών παραγόντων.
- Τοπική θεραπεία – χημική καυτηρίαση (πήξη).
- Θεραπεία με χειρουργική επέμβαση.
- Φυτοθεραπεία
Φάρμακα
Η δυσπλασία του τραχήλου της μήτρας αντιμετωπίζεται με επιτυχία στις περισσότερες περιπτώσεις, υπό την προϋπόθεση ότι τα διαγνωστικά μέτρα διεξάγονται έγκαιρα. Τα φάρμακα μπορούν να συνταγογραφηθούν ως βοηθητικό στάδιο της θεραπείας. Η βασική θεραπεία της CIN θεωρείται ότι είναι οι μέθοδοι αφαίρεσης του επιθηλιακού ιστού, της περιοχής και του στρώματος όπου αναπτύσσεται η παθολογική διαδικασία. Ωστόσο, η συντηρητική θεραπεία με φάρμακα περιλαμβάνεται επίσης στο σύμπλεγμα θεραπευτικών μέτρων. Πρώτα απ 'όλα, τα φάρμακα είναι απαραίτητα για την εξουδετέρωση της δραστηριότητας του πιο κοινού αιτιολογικού παράγοντα δυσπλαστικών αλλαγών - του HPV. Επιπλέον, ένα σημαντικό κριτήριο για την επιλογή φαρμάκων μπορεί να είναι η ηλικία της γυναίκας και η επιθυμία της να διατηρήσει τη γονιμότητα.
Τα φάρμακα που χρησιμοποιούνται στη θεραπεία της CIN αποσκοπούν στην επίτευξη των ακόλουθων στόχων:
- Αντιφλεγμονώδη φάρμακα (αιτιοτροπική θεραπεία). Το θεραπευτικό σχήμα επιλέγεται ανάλογα με την αιτιολογία και το στάδιο της νόσου.
- Φάρμακα από την κατηγορία των ορμονικών φαρμάκων για την αποκατάσταση της φυσιολογικής λειτουργίας του ενδοκρινικού συστήματος.
- Ανοσοτροποποιητές.
- Φάρμακα και παράγοντες που βοηθούν στην ομαλοποίηση της κολπικής μικροβιοκένωσης (μικροχλωρίδα).
Έτσι, τα φάρμακα που μπορούν να συνταγογραφηθούν στο στάδιο της συντηρητικής θεραπείας είναι όλα τα είδη ανοσοτροποποιητών, ένα προσεκτικά επιλεγμένο σύμπλεγμα βιταμινών και μικροστοιχείων. Οι γυναικολόγοι αποδίδουν τον πρωταγωνιστικό ρόλο στο φολικό οξύ, μια ομάδα βιταμινών - A, E, C, σελήνιο.
Περισσότερες λεπτομέρειες σχετικά με τα φάρμακα που μπορούν να συνταγογραφηθούν για την δυσπλασία του τραχήλου της μήτρας:
Φάρμακα που διεγείρουν το ανοσοποιητικό σύστημα |
Ιντερφερόνη-άλφα 2 Ισοπρινοσίνη Prodigiosan |
Ενεργοποιεί την παραγωγή ανοσοκυττάρων ικανών να αντιστέκονται σε ιογενείς λοιμώξεις. Προστατέψτε τα κύτταρα από την διείσδυση βακτηρίων και ιών Ενισχύει όλες τις προστατευτικές λειτουργίες του σώματος στο σύνολό του |
Παρασκευάσματα βιταμινών, μικροστοιχεία |
Φολικό οξύ Ρετινόλη (βιταμίνη Α) Βιταμίνες C, E Σελήνιο |
Το φολικό οξύ συνταγογραφείται ως μέσο αντιμετώπισης της καταστροφής των επιθηλιακών κυττάρων του ιστού. Η βιταμίνη Α βοηθά τα επιθηλιακά κύτταρα να υποβληθούν φυσιολογικά στη διαδικασία διαίρεσης. Η βιταμίνη Ε δρα ως ισχυρό αντιοξειδωτικό. Η βιταμίνη C θεωρείται κλασικό φάρμακο για την ενίσχυση της άμυνας του οργανισμού. Το σελήνιο δρα επίσης ως αντιοξειδωτικό και βοηθά τα κύτταρα του ενδοτραχηλικού ιστού να αναγεννηθούν και να ανακάμψουν μετά από κωνοειδή τομή, καυτηρίαση και άλλες θεραπευτικές διαδικασίες. |
Παρόμοια θεραπευτικά σχήματα για την δυσπλασία του τραχήλου της μήτρας χρησιμοποιούνται σε όλες σχεδόν τις χώρες που θεωρούν ότι έχουν αναπτυχθεί. Οι γυναικολόγοι προσπαθούν να αποφύγουν σοβαρές χειρουργικές επεμβάσεις για όσο το δυνατόν περισσότερο κατά τη διάγνωση της CIN, ωστόσο, τα φάρμακα δεν είναι πάντα σε θέση να επηρεάσουν αποτελεσματικά την παθολογική διαδικασία της κυτταρικής εκφύλισης. Επομένως, σε 65-70% των περιπτώσεων, είναι απαραίτητο να αφαιρεθεί ένα τμήμα του τραχηλικού ιστού και στη συνέχεια να συνταγογραφηθεί μια φαρμακευτική αγωγή συντήρησης.
Πρέπει να σημειωθεί ότι ο γιατρός μπορεί επίσης να διεξάγει αντιβακτηριακή, αντιική θεραπεία, κατά κανόνα, αυτό συμβαίνει όταν η δυσπλασία του τραχήλου της μήτρας έχει ήδη προχωρήσει σε πιο σοβαρά στάδια. Γενικά, τα φάρμακα ως ξεχωριστή στρατηγική θεραπείας για την CIN δεν χρησιμοποιούνται.
Χειρουργική θεραπεία δυσπλασίας του τραχήλου της μήτρας
Η χειρουργική θεραπεία της δυσπλασίας του τραχήλου της μήτρας είναι η πιο συχνά χρησιμοποιούμενη μέθοδος. Η επιλογή της θεραπείας για την CIN εξαρτάται από πολλούς παράγοντες - την ηλικία του ασθενούς, το στάδιο της δυσπλασίας, τις συνοδές παθολογίες, το μέγεθος του κατεστραμμένου επιθηλίου. Μια στρατηγική θεραπείας «αναμονή και όραση» είναι κατάλληλη μόνο όταν η δυσπλασία του τραχήλου της μήτρας διαγνωστεί ως μέτρια, δηλαδή σταδίου Ι σοβαρότητας.
Η σύγχρονη χειρουργική θεραπεία περιλαμβάνει αρκετές βασικές τεχνικές:
- Εκτομή και οι παραλλαγές της: ηλεκτροπηξία με βρόχο, ραδιοεκτομή, διαθερμοηλεκτρική μέθοδος αφαίρεσης ιστού, ηλεκτροκονιοποίηση.
- Καταστροφή μιας άτυπης περιοχής του επιθηλίου με έκθεση σε κρύο – κρυοκονίωση, κρυοκαταστροφή.
- Εξάτμιση με λέιζερ (επίσης κωνοειδής ή καυτηριαστική επεξεργασία με λέιζερ).
- Εκτομή της ζώνης άτυπης μεταμόρφωσης των επιθηλιακών κυττάρων – κωνοποίηση με μαχαίρι.
- Αφαίρεση του τραχήλου - ακρωτηριασμός.
Υπό ποιες συνθήκες ενδείκνυται η χειρουργική θεραπεία της δυσπλασίας του τραχήλου της μήτρας;
- Η καλύτερη περίοδος για την αφαίρεση μιας παθολογικά αλλοιωμένης περιοχής επιθηλίου θεωρείται η θυλακική φάση του μηνιαίου κύκλου (φάση Ι). Σε αυτό το χρονικό διάστημα, μετά τη διαδικασία, η αναγέννηση των ιστών βελτιώνεται λόγω της αυξημένης περιεκτικότητας σε οιστρογόνα.
- Εάν η χειρουργική επέμβαση πραγματοποιηθεί επειγόντως, είναι απαραίτητο να προσδιοριστεί το επίπεδο της ανθρώπινης χοριακής γοναδοτροπίνης (hCG) για να αποκλειστεί πιθανή εγκυμοσύνη. Αυτό είναι ιδιαίτερα σημαντικό όταν η χειρουργική επέμβαση έχει προγραμματιστεί για τη δεύτερη φάση του εμμηνορροϊκού κύκλου.
- Η χειρουργική επέμβαση είναι αναπόφευκτη όταν η δυσπλασία του τραχήλου της μήτρας διαγνωστεί στο στάδιο III. Με αυτόν τον τρόπο, ο κίνδυνος κακοήθειας - η ανάπτυξη ογκοπαθολογίας - μπορεί να ελαχιστοποιηθεί.
- Σε περίπτωση ανίχνευσης HPV (ιός θηλώματος), οι πιο αποτελεσματικές μέθοδοι είναι η αφαίρεση με λέιζερ των μετασχηματισμένων κυττάρων ή η διαθερμοπηξία.
Περισσότερα για τις χειρουργικές μεθόδους θεραπείας για CIN:
- Καταστροφή. Κατά κανόνα, οι γυναικολόγοι χρησιμοποιούν μια ψυχρή μέθοδο - κρυοκαταστροφή χρησιμοποιώντας κρυογόνο (υγρό άζωτο). Αυτή η τεχνολογία δοκιμάστηκε για πρώτη φορά το 1971 και έκτοτε η αποτελεσματικότητά της έχει επιβεβαιωθεί κλινικά και στατιστικά από σχεδόν όλους τους γιατρούς στον κόσμο. Η κρυομέθοδος χρησιμοποιείται την 7η-10η ημέρα του μηνιαίου κύκλου, δεν απαιτεί ειδική προετοιμασία. Ωστόσο, υπάρχουν ορισμένες αντενδείξεις για τη χρήση της:
- μολυσματικές ασθένειες στο οξεικό στάδιο.
- εμφανείς περιοχές ουλώδους ιστού στον τράχηλο.
- οξεία φλεγμονώδης διαδικασία στον κόλπο.
- δυσπλασία του τραχήλου της μήτρας που εξελίσσεται στο στάδιο III.
- χρόνια ενδομητρίωση.
- διαδικασία όγκου στις ωοθήκες.
- ασαφή όρια της παθολογικά τροποποιημένης περιοχής του τραχήλου της μήτρας.
- εγκυμοσύνη.
- έναρξη της εμμήνου ρύσεως.
Μετά την κρυοκαταστροφή, πολλοί ασθενείς παρατηρούν αιματηρή, μάλλον άφθονη έκκριση, η οποία θεωρείται αποδεκτός κανόνας για μια συγκεκριμένη μετεγχειρητική περίοδο. Η αποτελεσματικότητα της τεχνικής πλησιάζει το 95%, ανάλογα με την προκαταρκτική διάγνωση και τα ατομικά χαρακτηριστικά του ασθενούς. Η υποτροπή είναι πιθανή σε περιπτώσεις λανθασμένα προσδιορισμένου σταδίου δυσπλασίας του τραχήλου της μήτρας.
- Η διαθερμοπηξία είναι μια από τις πιο συνηθισμένες μεθόδους χειρουργικής θεραπείας της δυσπλασίας του τραχήλου της μήτρας. Στην ουσία, πρόκειται για μια μέθοδο καυτηρίασης που χρησιμοποιεί δύο τύπους ηλεκτροδίων - μεγάλα και μικρά (με τη μορφή βρόχου). Το ρεύμα παρέχεται σημειακά και σε χαμηλή τάση, γεγονός που επιτρέπει μια αρκετά στοχευμένη διαδικασία. Η λεπτή απόχρωση της τεχνικής είναι ότι δεν υπάρχει τρόπος ρύθμισης του βάθους της καυτηρίασης, αλλά με ολοκληρωμένη λεπτομερή διάγνωση, αυτό το πρόβλημα μπορεί να ξεπεραστεί. Επιπλοκές - ουλές, νέκρωση ιστών, πιθανή ανάπτυξη ενδομητρίωσης. Σύμφωνα με στατιστικά στοιχεία, περίπου το 12% των ασθενών μπορεί να εμπίπτουν στην κατηγορία εκείνων που υποφέρουν από τέτοιες συνέπειες.
- Εξάτμιση με λέιζερ και κωνική εξάτμιση με λέιζερ. Η εξάτμιση είναι γνωστή στους γυναικολόγους από τη δεκαετία του '80 του περασμένου αιώνα, η μέθοδος ήταν πολύ δημοφιλής, αλλά εξακολουθεί να παραμένει αρκετά ακριβή. Η μέθοδος ακτινοβολίας CO2 είναι μια στοχευμένη καταστροφή άτυπων κυττάρων. Η τεχνολογία είναι αποτελεσματική, σχεδόν αναίμακτη, αλλά, όπως και άλλες χειρουργικές μέθοδοι, έχει τις παρενέργειές της:
- Είναι πιθανό να προκληθεί κάψιμο σε κοντινές περιοχές ιστών.
- η αδυναμία εκτέλεσης ιστολογικής εξέτασης μετά από χειρουργική επέμβαση.
- η ανάγκη για πλήρη ακινητοποίηση του ασθενούς (ακινησία με τη βοήθεια γενικής αναισθησίας).
- κίνδυνος πόνου μετά τη διαδικασία.
- Οι γυναικολόγοι χρησιμοποιούν τη μέθοδο των ραδιοκυμάτων ως εναλλακτική λύση σε σχέση με άλλες μεθόδους. Η τεχνολογία δεν έχει ακόμη λάβει επίσημη έγκριση από την παγκόσμια ιατρική κοινότητα, καθώς δεν υπάρχουν επαρκή κλινικά και στατιστικά δεδομένα. Όπως και η θεραπεία με υπερήχους, η RVT (θεραπεία με ραδιοκύματα) έχει μελετηθεί ελάχιστα όσον αφορά τις επιπλοκές και την αποτελεσματικότητα.
- Κωνοποίηση του τραχήλου με νυστέρι (κωνοποίηση με μαχαίρι). Παρά την εμφάνιση πιο σύγχρονων τεχνικών, η κωνοποίηση με νυστέρι παραμένει μια από τις πιο συνηθισμένες μεθόδους θεραπείας της CIN. Οι γυναικολόγοι αφαιρούν ένα τμήμα άτυπων κυττάρων χρησιμοποιώντας τη μέθοδο του ψυχρού μαχαιριού, ενώ ταυτόχρονα λαμβάνουν ιστό για βιοψία. Επιπλοκές και μειονεκτήματα της τεχνολογίας - πιθανή αιμορραγία, κίνδυνος τραύματος στους περιβάλλοντες ιστούς, μακροπρόθεσμη αναγέννηση.
- Η αφαίρεση του τραχήλου της μήτρας ή μέρους του (ακρωτηριασμός) πραγματοποιείται αυστηρά σύμφωνα με τις ενδείξεις, όταν η δυσπλασία του τραχήλου της μήτρας διαγνωστεί ως έντονη (στάδιο III). Η επέμβαση πραγματοποιείται σε νοσοκομειακό περιβάλλον, ενδείκνυται γενική αναισθησία. Μια τέτοια ριζική μέθοδος είναι απαραίτητη για την ελαχιστοποίηση του κινδύνου ανάπτυξης καρκίνου του τραχήλου της μήτρας.
Σεξ με δυσπλασία του τραχήλου της μήτρας
Η δυσπλασία του τραχήλου της μήτρας δεν αποτελεί αντένδειξη για στενές σχέσεις. Το σεξ με δυσπλασία του τραχήλου της μήτρας είναι δυνατό, αλλά υπάρχουν ορισμένες προϋποθέσεις και κανόνες.
Η αποχή ενδείκνυται μετά από χειρουργική επέμβαση (χειρουργική θεραπεία δυσπλασίας του τραχήλου της μήτρας):
- Καυτηρίαση με λέιζερ (ή μέθοδος ραδιοκυμάτων).
- Όλοι οι τύποι κωνοποίησης (κρυοκαταστροφή, χρήση λέιζερ ή ηλεκτρικού βρόχου).
- Αφαίρεση μέρους ή ολόκληρου του τραχήλου της μήτρας (ακρωτηριασμός).
Γιατί πρέπει να περιορίσετε τη σεξουαλική επαφή;
- 1-2 μήνες μετά την καυτηρίαση, ο επιθηλιακός ιστός αποκαθίσταται, η αναγέννηση απαιτεί χρόνο. Κατά τη διάρκεια αυτής της περιόδου, η γυναίκα χρειάζεται ειδικές συνθήκες - ειδική διατροφή, καθημερινή ρουτίνα και απαγορεύεται επίσης η χρήση κολπικών ταμπόν. Η περίοδος αποχής καθορίζεται από τη μέθοδο, την κατάσταση του ασθενούς και το στάδιο της δυσπλασίας του τραχήλου της μήτρας.
- Η εκτομή ενός τμήματος του τραχήλου της μήτρας είναι μια αρκετά σοβαρή διαδικασία. Μετά από αυτήν, είναι απαραίτητο να αποκλειστούν οι στενές σχέσεις για τουλάχιστον 4-5 εβδομάδες. Η κωνοειδής εκτομή θεωρείται πιο σοβαρή χειρουργική επέμβαση σε σύγκριση με την εξάτμιση ή την καυτηρίαση, επομένως η αποχή από το σεξ μπορεί να διαρκέσει έως και δύο μήνες.
- Η αφαίρεση (ακρωτηριασμός) του τραχήλου απαιτεί τουλάχιστον 2 μήνες αποχής από τη σεξουαλική επαφή. Η περίοδος αποχής καθορίζεται ξεχωριστά, αλλά πρέπει να λαμβάνονται υπόψη οι σοβαρές συνέπειες για την υγεία σε περίπτωση παραβίασης του καθεστώτος αποχής.
Οι λόγοι για τους οποίους το σεξ αποκλείεται μετά από χειρουργική επέμβαση είναι αρκετά κατανοητοί:
- Η επιφάνεια του τραύματος είναι πολύ ευάλωτη, συμπεριλαμβανομένων των λοιμώξεων. Επιπλέον, η σεξουαλική επαφή επιβραδύνει σημαντικά τη διαδικασία αναγέννησης των ιστών.
- Η προσωπική ζωή κατά την περίοδο που είναι πιθανή η αιμορραγία μετά από χειρουργική επέμβαση είναι αμφισβητήσιμη ως τέτοια.
- Η σεξουαλική επαφή μετά από χειρουργική επέμβαση μπορεί να τραυματίσει περαιτέρω το τραχηλικό επιθήλιο και να προκαλέσει υποτροπή της δυσπλασίας.
- Υπάρχει κίνδυνος επαναμόλυνσης με μολυσματικούς παράγοντες εάν ο σύντροφος δεν υποβλήθηκε σε θεραπεία μαζί με τη γυναίκα.
- Το σεξ στην μετεγχειρητική περίοδο μπορεί να προκαλέσει βλάβη στην περιοχή επούλωσης, η οποία μπορεί να οδηγήσει σε αιμορραγία.
- Για μια γυναίκα, οι στενές σχέσεις μετά την αφαίρεση της κατεστραμμένης περιοχής του τραχήλου της μήτρας είναι πολύ επώδυνες και προκαλούν δυσφορία.
Εάν η δυσπλασία του τραχήλου της μήτρας αντιμετωπιστεί συντηρητικά, το σεξ με έναν σύντροφο δεν απαγορεύεται, αλλά θα πρέπει να συμβουλευτείτε τον γυναικολόγο σας. Δεν συνιστάται η σύναψη σχέσεων με άγνωστους συντρόφους, φυσικά, αποκλείονται οι συχνές αλλαγές. Επίσης, μια γυναίκα πρέπει να είναι εξαιρετικά προσεκτική με την υγεία της, ειδικά εάν εμφανιστεί άτυπη έκκριση ή πόνος μετά τη σεξουαλική επαφή. Αυτό μπορεί να είναι το πρώτο σημάδι μιας επιταχυνόμενης παθολογικής διαδικασίας.
Ηλιακό έγκαυμα σε δυσπλασία του τραχήλου της μήτρας
Το μαύρισμα και οι γυναικολογικές παθήσεις είναι ασυμβίβαστες. Η δυσπλασία του τραχήλου της μήτρας θεωρείται προογκολογική ασθένεια. Ωστόσο, δεν αποτελεί θανατική καταδίκη, αλλά μια τέτοια διάγνωση υποδηλώνει προληπτικά και προστατευτικά μέτρα.
Ένας από τους παράγοντες που προκαλούν καρκίνο, συμπεριλαμβανομένου του καρκίνου του τραχήλου της μήτρας, μπορεί να είναι η υπερβολική ηλιοθεραπεία. Η δυσπλασία στο αρχικό στάδιο μπορεί να αντιμετωπιστεί με επιτυχία, αλλά η ανάπτυξή της μπορεί να προκληθεί από τις ακτίνες του ήλιου, το σολάριουμ. Αυτό οφείλεται στο γεγονός ότι οι ιοί, τα βακτήρια, οι μολυσματικοί παράγοντες, που συχνά προκαλούν CIN, ανταποκρίνονται καλά στη θερμότητα, είναι ένα σχεδόν ιδανικό περιβάλλον για αυτούς. Επιπλέον, πολλές ώρες στην παραλία δεν θα δώσουν τόσο στο δέρμα μια όμορφη απόχρωση, όσο θα μειώσουν τις προστατευτικές λειτουργίες του σώματος, για να μην αναφέρουμε την ηλίαση ή τη θερμοπληξία. Η εξασθένηση του ανοσοποιητικού συστήματος είναι ένας σίγουρος τρόπος για να ξεκινήσει η ανάπτυξη λοιμώξεων και σχετικών παθολογιών. Οι ακτίνες UV είναι χρήσιμες μόνο σε μια συγκεκριμένη χρονική στιγμή, σε κανονική δόση και μόνο για απολύτως υγιείς ανθρώπους. Η περίσσειά τους έχει αρνητική επίδραση στην κυτταρική δομή και η δυσπλασία του τραχήλου της μήτρας είναι απλώς μια άτυπη διαίρεση των επιθηλιακών κυττάρων. Επιπλέον, η υπεριώδης ακτινοβολία μπορεί να διεισδύσει αρκετά βαθιά στα στρώματα του δέρματος και να ενεργοποιήσει «αδρανείς» ογκολογικές διεργασίες, προκαλώντας γενετική αποτυχία.
Η ηλιοθεραπεία με δυσπλασία του τραχήλου της μήτρας μπορεί να γίνει μόνο εάν ο θεράπων ιατρός έχει δώσει την άδειά του και έχει ορίσει ειδικά ένα πρόγραμμα ηλιοθεραπείας. Αυτός ο κανόνας ισχύει και για την επίσκεψη σε σολάριουμ. Ακόμα και με CIN σε ήπιο, αρχικό στάδιο, δεν πρέπει να πειραματίζεστε και να διακινδυνεύετε την υγεία σας. Να θυμάστε ότι, σύμφωνα με στατιστικά στοιχεία, ο καρκίνος του τραχήλου της μήτρας κατατάσσεται τρίτος μεταξύ όλων των πιο συχνών ογκολογικών παθολογιών στις γυναίκες. Ο ήλιος θα περιμένει, μπορείτε να κάνετε ηλιοθεραπεία όταν η ασθένεια έχει περάσει. Αυτή η φορά συνήθως έρχεται 12-16 μήνες μετά την επιτυχή θεραπεία και την τακτική εξέταση από γιατρό.
Περισσότερες πληροφορίες σχετικά με τη θεραπεία
Πρόληψη
Η δυσπλασία του τραχήλου της μήτρας είναι μια σοβαρή διάγνωση, η κατάσταση του επιθηλιακού ιστού τείνει απειλητικά προς ογκοπαθολογία. Επομένως, η πρόληψη πρέπει να είναι ολοκληρωμένη και τακτική. Ο καρκίνος του τραχήλου της μήτρας, ως ένας από τους κινδύνους ανάπτυξης CIN, ξεκινά με προκαρκινικές γυναικολογικές παθήσεις. Μία από τις πιο αποτελεσματικές μεθόδους πρόληψης σε αυτόν τον τομέα θεωρείται ο συστηματικός έλεγχος. Το 2004, η διεθνής κοινότητα γυναικολόγων ενέκρινε ψήφισμα για τον συνολικό έλεγχο όλων των γυναικών, ξεκινώντας από την ηλικία των 20-25 ετών. Συνιστάται η διεξαγωγή εξετάσεων τουλάχιστον μία φορά κάθε 2 χρόνια μέχρι την κλιμακτηριακή περίοδο (50-55 έτη). Στη συνέχεια, ο προληπτικός έλεγχος συνταγογραφείται κάθε 3-5 χρόνια, αν και οι ασθενείς μπορούν να υποβάλλονται σε αυτόν πιο συχνά κατόπιν αιτήματός τους.
Το πρόγραμμα πρόληψης της δυσπλασίας του τραχήλου της μήτρας καθιστά δυνατή την ανίχνευση περιοχών με παθολογικά αλλοιωμένο επιθήλιο σε πρώιμα στάδια και τη λήψη έγκαιρων μέτρων για την αναχαίτισή τους. Αξίζει να σημειωθεί ότι ο έλεγχος δεν αποτελεί 100% τρόπο πρόληψης της ανάπτυξης του HPV (ιού των θηλωμάτων), μπορεί να αναχαιτιστεί μόνο με εμβολιασμό.
Τα εμβόλια είναι αποτελεσματικά έναντι όλων των ογκογόνων μολυσματικών και ιογενών παραγόντων και συνιστώνται για γυναίκες αναπαραγωγικής ηλικίας. Τέτοια μέτρα, σε συνδυασμό με την τακτική κυτταρολογική εξέταση, μειώνουν σημαντικά τον αριθμό των περιπτώσεων καρκίνου του τραχήλου της μήτρας και σώζουν χιλιάδες ζωές γενικά.
Έτσι, η πρόληψη της δυσπλασίας του τραχήλου της μήτρας, ή μάλλον, η μετατροπή της σε στάδιο III, συνίσταται στις ακόλουθες ενέργειες:
- Έγκαιρη επίσκεψη στον γυναικολόγο, τουλάχιστον μία φορά το χρόνο.
- Ολοκληρωμένη θεραπεία οποιουδήποτε μολυσματικού ή ιογενούς παθογόνου.
- Υγιεινή διατροφή και τρόπος ζωής γενικότερα. Απαλλαγή από βλαβερές συνήθειες - κάπνισμα, κατάχρηση αλκοόλ, άτακτες σεξουαλικές σχέσεις.
- Τήρηση βασικών κανόνων προσωπικής υγιεινής.
- Χρήση βαμβακερών εσωρούχων, άρνηση μοντέρνων πειραμάτων με συνθετικά λουριά και άλλες «απολαύσεις» που συχνά οδηγούν σε φλεγμονώδεις διεργασίες.
- Η αντισύλληψη ως εμπόδιο στις λοιμώξεις, ειδικά στα ΣΜΝ (σεξουαλικώς μεταδιδόμενα νοσήματα).
- Εμβολιασμός κατά του ιού των θηλωμάτων.
- Τακτικός έλεγχος της μήτρας, του τραχήλου της μήτρας και των πυελικών οργάνων (τεστ PAP, κυτταρολογία, βιοψία εάν ενδείκνυται).
Συστάσεις για την πρόληψη της ανάπτυξης δυσπλαστικών παθολογιών για γυναίκες διαφορετικών ηλικιακών κατηγοριών:
- Η πρώτη προληπτική εξέταση θα πρέπει να πραγματοποιηθεί το αργότερο στην ηλικία των 20-21 ετών (ή κατά το πρώτο έτος μετά την έναρξη των σεξουαλικών σχέσεων).
- Εάν το τεστ Παπανικολάου είναι αρνητικό, θα πρέπει να γίνεται προληπτική επίσκεψη στον γυναικολόγο τουλάχιστον μία φορά κάθε 2 χρόνια.
- Εάν μια γυναίκα άνω των 30 ετών έχει φυσιολογικά τεστ Παπανικολάου, εξακολουθεί να χρειάζεται να επισκέπτεται γιατρό τουλάχιστον μία φορά κάθε 3 χρόνια.
- Οι γυναίκες άνω των 65-70 ετών μπορούν να διακόψουν την επίσκεψη στον γυναικολόγο και τις εξετάσεις εάν η κυτταρολογική εξέταση είναι φυσιολογική. Ο προληπτικός έλεγχος θα πρέπει να συνεχίζεται σε περίπτωση συχνών θετικών τεστ Παπανικολάου έως και 50-55 ετών.
Σε πολλές ανεπτυγμένες χώρες, υπάρχουν εκπαιδευτικά προγράμματα για τον πληθυσμό, τα οποία διεξάγουν επεξηγηματικό έργο σχετικά με την απειλή του καρκίνου και την πρόληψή του. Ωστόσο, ούτε τα προγράμματα ούτε οι εντολές σε κυβερνητικό επίπεδο μπορούν να αντικαταστήσουν την κοινή λογική και την επιθυμία για διατήρηση της υγείας κάποιου. Επομένως, η πρόληψη του καρκίνου του τραχήλου της μήτρας και των δυσπλαστικών αλλοιώσεων πρέπει να είναι μια συνειδητή και εθελοντική υπόθεση, κάθε λογική γυναίκα πρέπει να κατανοεί τη σημασία των προληπτικών εξετάσεων και να υποβάλλεται σε αυτές τακτικά για να αποφεύγει σοβαρές συνέπειες.
Πρόβλεψη
Η δυσπλασία του τραχήλου της μήτρας δεν είναι ακόμη καρκίνος, μια τέτοια διάγνωση υποδηλώνει μόνο τον κίνδυνο κακοήθειας της παθολογικής διαδικασίας. Σύμφωνα με στατιστικά στοιχεία, περίπου το 25-30% των ασθενών που αρνήθηκαν σύνθετη θεραπεία και τακτικές εξετάσεις καταλήγουν σε ογκολογική κλινική. Υπάρχουν και άλλα στοιχεία, πιο αισιόδοξα. Το 70-75% (μερικές φορές περισσότερο) με τη βοήθεια διαγνωστικών, μια προσεκτικά επιλεγμένη πορεία θεραπείας, συμπεριλαμβανομένων ριζικών μεθόδων, θεραπεύονται πλήρως και στη συνέχεια υποβάλλονται μόνο σε προληπτικές εξετάσεις. Είναι προφανές ότι η συντριπτική πλειοψηφία των γυναικών εξακολουθεί να είναι πιο προσεκτική στην υγεία τους και ξεπερνά με επιτυχία την ασθένεια.
Για να κάνουμε τις πληροφορίες πιο πειστικές, θα διατυπώσουμε την πρόγνωση για την δυσπλασία του τραχήλου της μήτρας με τον ακόλουθο τρόπο:
- Κάθε τρίτος ασθενής που διαγνώστηκε με CIN δεν παρουσίασε συμπτώματα της νόσου. Η δυσπλασία ανιχνεύθηκε τυχαία κατά τη διάρκεια μιας ρουτίνας εξέτασης από γιατρό.
- Η σύγχρονη ιατρική είναι σε θέση να καταπολεμήσει με επιτυχία τον καρκίνο του τραχήλου της μήτρας, υπό την προϋπόθεση ότι η παθολογία του επιθηλιακού βλεννογόνου του τραχήλου της μήτρας ανιχνεύεται έγκαιρα.
- Η χειρουργική θεραπεία για τη διάγνωση της δυσπλασίας του τραχήλου της μήτρας ενδείκνυται στο 80-85% των περιπτώσεων.
- Υποτροπές δυσπλαστικών διεργασιών είναι πιθανές σε 10-15% των περιπτώσεων ακόμη και μετά από επιτυχή θεραπεία. Συνήθως ανιχνεύονται κατά τη διάρκεια προληπτικών εξετάσεων 1,5-2 χρόνια μετά την επέμβαση.
- Η επανεμφάνιση της ανάπτυξης της παθολογίας μπορεί να εξηγηθεί από ανακριβή εκτομή της περιοχής με άτυπα κύτταρα ή σε περίπτωση επιμονής του ιού των θηλωμάτων.
- Κατά τη διάρκεια της εγκυμοσύνης, η δυσπλασία σταδίου Ι μπορεί να εξουδετερωθεί μέσω ισχυρής αναδιάρθρωσης του ορμονικού, ανοσοποιητικού και άλλων συστημάτων της γυναίκας.
- Η δυσπλασία του τραχήλου της μήτρας δεν επηρεάζει τον φυσικό τοκετό και δεν αποτελεί αυστηρή ένδειξη για καισαρική τομή.
- Με CIN σε μέτριο στάδιο, η πρόγνωση είναι κάτι παραπάνω από ευνοϊκή. Μόνο το 1% των ασθενών συνεχίζει τη θεραπεία λόγω της μετατροπής της παθολογίας σε στάδια II και III.
- Το 10-15% των γυναικών με δυσπλασία του τραχήλου της μήτρας σταδίου II συνεχίζουν τη σύνθετη θεραπεία λόγω της εξέλιξης της διαδικασίας στο στάδιο III (αυτό συμβαίνει εντός 2-3 ετών).
- Η μετάβαση της δυσπλασίας στο στάδιο III και στον καρκίνο του τραχήλου της μήτρας παρατηρείται στο 25-30% των γυναικών που δεν έχουν λάβει θεραπεία και στο 10-12% των ασθενών που έχουν υποβληθεί σε πλήρη αγωγή.
- Περισσότερο από το 75-80% των γυναικών που διαγιγνώσκονται νωρίς με CIN αναρρώνουν πλήρως εντός 3-5 ετών.
Η δυσπλασία του τραχήλου της μήτρας, ως ασυμπτωματική διαδικασία, που εξελίσσεται μάλλον αργά, παραμένει ένα δύσκολο αλλά ξεπερασμένο έργο για τους γυναικολόγους. Αυτό το πρόβλημα επιλύεται ιδιαίτερα με επιτυχία υπό την προϋπόθεση ότι η γυναίκα κατανοεί τη σοβαρότητα της νόσου και υποβάλλεται συνειδητά σε έγκαιρες προληπτικές εξετάσεις, συμπεριλαμβανομένου ολόκληρου του απαραίτητου συνόλου διαγνωστικών εξετάσεων. Η CIN δεν είναι ογκολογία, αλλά εξακολουθεί να είναι το πρώτο σήμα κινδύνου για μια απειλή. Ο κίνδυνος είναι ευκολότερο να προληφθεί και να εξουδετερωθεί στην αρχή της ανάπτυξης.

