Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Υπογαλακτία
Last reviewed: 29.06.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.

Ο Homo sapiens ανήκει στην κατηγορία των θηλαστικών και όταν γεννιέται ένα παιδί, μεταβαίνει από ενδομήτρια αιματοτροφία σε λακτοτροφία - τρέφεται με μητρικό γάλα (από το λατινικό lactis - γάλα). Η υπογαλαξία είναι απλώς έλλειψη γάλακτος (από το ελληνικό gala - γάλα) σε μια θηλάζουσα μητέρα, δηλαδή μείωση της γαλουχίας ή της έκκρισης μητρικού γάλακτος σε ημερήσιες ποσότητες που δεν καλύπτουν πλήρως τις διατροφικές ανάγκες του παιδιού της.
Αυτός ο όρος, καθώς και ο όρος «ολιγογαλακτία» (από τα ελληνικά oligos - λίγα και gala - γάλα) χρησιμοποιείται μόνο αφού «έρθει» το μητρικό γάλα, κάτι που συνήθως συμβαίνει περίπου 30-40 ώρες μετά τη γέννηση ενός τελειόμηνου μωρού. Η παροχή γάλακτος μπορεί να ξεκινήσει αργότερα από το συνηθισμένο (κατά τη διάρκεια των πρώτων 72 ωρών μετά τον τοκετό), αλλά στη συνέχεια παράγεται σε επαρκείς ποσότητες και σε αυτές τις περιπτώσεις ορίζεται η καθυστερημένη λακτογένεση (που παρατηρείται στο ένα τρίτο των θηλαζουσών γυναικών). [ 1 ]
Επιδημιολογία
Σύμφωνα με ορισμένες αναφορές, η πρωτοπαθής γαλακτική ανεπάρκεια εμφανίζεται σε σχεδόν 5% των γυναικών, παρά τον επαρκή αριθμό γευμάτων και την κατάλληλη τεχνική σίτισης.
Και η έλλειψη γάλακτος 2-3 εβδομάδες μετά τη γέννηση του παιδιού παραπονιέται από τουλάχιστον το 15% των υγιών μητέρων που γέννησαν το πρωτότοκο παιδί τους, και στο 80-85% των περιπτώσεων η υπογαλαξία είναι δευτερογενής.
Αιτίες υπογαλακτία
Οι ειδικοί έχουν εντοπίσει τις κύριες αιτίες της υπολακτίας ως:
- Επιπλοκή μετά τον τοκετό περίοδος.
- Υποπλασία των μαστικών αδένων (έλλειψη αδενικού ιστού που παράγει γάλα, αν και το μέγεθος των μαστών μπορεί να είναι σημαντικό).
- Διάχυτες αλλοιώσεις στο μαστό και άλλες μορφές μαστίτιδας.
- Κατακράτηση θραυσμάτων πλακούντα στη μήτρα μετά τον τοκετό.
- Συγγενής ή φαρμακευτική υποπρολακτιναιμία - ανεπάρκεια της ορμόνης προλακτίνης, η οποία εξασφαλίζει την παραγωγή γάλακτος.
- Τοκετός που περιπλέκεται από μαζική αιμορραγία με την ανάπτυξη συνδρόμου sheehan - επιλόχεια υποφυσιακή ανεπάρκεια και μειωμένη παραγωγή προλακτίνης.
- Ανεπαρκή επίπεδα μιας βασικής ορμόνης στον θηλασμό - της οξυτοκίνης.
- Καταστολή του αντανακλαστικού εκτόξευσης γάλακτος - του αντανακλαστικού εκτόξευσης γάλακτος - από αρνητικά συναισθήματα, πόνο, στρες.
Η υπογαλαξία μπορεί επίσης να σχετίζεται με προβλήματα γαλακτοποίησης - αυτοκρινούς διατήρησης της ήδη καθιερωμένης γαλουχίας. Και εδώ, τον σημαντικότερο ρόλο παίζει η απέκκριση του γάλακτος από το στήθος (ο βαθμός κένωσής του), δηλαδή το θηλασμό του από το μωρό. Η μείωση της ποσότητας του γάλακτος σε αυτό το στάδιο μπορεί να είναι το αποτέλεσμα:
- Δεν ταΐζετε το παιδί αρκετά συχνά (όχι κατόπιν αιτήματος, αλλά «σύμφωνα με το πρόγραμμα») ή λανθασμένη τεχνική σίτισης.
- Αδυναμία του μωρού να θηλάσει αποτελεσματικά, ιδιαίτερα εάν το μωρό είναι πρόωρο ή γεννημένο με χαμηλό βάρος.
- Παραμελώντας την απόχυση του υπολειμματικού γάλακτος, για περισσότερες πληροφορίες ανατρέξτε στην ενότητα Απόχυση μητρικού γάλακτος: γιατί και πώς γίνεται;
- Συμφόρηση στο στήθος - λακτοστάση, που οδηγεί σε μαστίτιδα κατά τη γαλουχία.
Παράγοντες κινδύνου
Παράγοντες κινδύνου για ανεπαρκή έκκριση μητρικού γάλακτος περιλαμβάνουν:
- Η ηλικία της θηλάζουσας μητέρας είναι 36-40 ετών ή μεγαλύτερη.
- Καλοήθεις όγκοι της μήτρας και των ωοθηκών.
- Γέστωση (όψιμη τοξίκωση) κατά τη διάρκεια της εγκυμοσύνης.
- Καισαρική τομή;
- Ανεπαρκής ή/και ακατάλληλη διατροφή της θηλάζουσας μητέρας.
- Απόφραξη των πόρων των μαστικών αδένων.
- Επιπλοκή της καλής σύλληψης του μαστού από ένα νεογέννητο λόγω συσπασμένων θηλών.
- Στρες, κατάθλιψη μετά τον τοκετό (στην οποία επηρεάζεται σχεδόν το 20% των γυναικών που εργάζονται), νευρωτικές διαταραχές.
- Χειρουργική επέμβαση ή τραύμα στο μαστό (με πιθανή διαταραχή των γαλακτοφόρων πόρων).
- Παρατεταμένη χρήση κορτικοστεροειδών, διουρητικών, αδρενομιμητικών, ορμονικών αντισυλληπτικών, ορμονικής υποκατάστασης με προγεσταγόνα.
- Διαβήτης;
- Ευσαρκία;
- Ψυχοκοινωνικοί παράγοντες;
- Κακές συνήθειες.
Και ο κίνδυνος ανεπάρκειας προλακτίνης αυξάνεται σε: δυσλειτουργία των ωοθηκών, υποθυρεοειδισμό, προβλήματα με τα επινεφρίδια και το υποθαλάμο-υπόφυσιο σύστημα, καθώς και σε ορισμένες αυτοάνοσες ασθένειες.
Παθογένεση
Τόσο βιοχημικά όσο και φυσιολογικά, ο επαρκής θηλασμός εξαρτάται από τη γαλουχία, μια σύνθετη διαδικασία παραγωγής μητρικού γάλακτος.
Σε ορισμένες περιπτώσεις, η παθογένεση της ανεπαρκούς παραγωγής της οφείλεται στη μειωμένη έκκριση των αντίστοιχων ορμονών του υποθαλαμο-υπόφυσιου συστήματος: προλακτίνης και οξυτοκίνης. Η βιοσύνθεση της προλακτίνης συμβαίνει σε εξειδικευμένα λακτοτροφικά κύτταρα του πρόσθιου λοβού της υπόφυσης υπό την επίδραση υψηλών επιπέδων οιστρογόνων και κατά τη διάρκεια της εγκυμοσύνης ο αριθμός αυτών των κυττάρων και της ίδιας της υπόφυσης αυξάνεται.
Επιπλέον, κατά τη διάρκεια της εγκυμοσύνης, η προλακτίνη συντίθεται από τα κύτταρα του φθαρτού στρώματος του πλακούντα χάρη στο πλακουντιακό λακτογόνο, μια ορμόνη που εκκρίνεται από τον δεύτερο μήνα της εγκυμοσύνης, και η προλακτίνη εμπλέκεται στην ωρίμανση των μαστικών αδένων μέχρι τον τοκετό. Μετά τη γέννηση, τα επίπεδα προλακτίνης παραμένουν υψηλά μόνο όσο συνεχίζεται ο θηλασμός. Ο θηλασμός ενεργοποιεί τον μηχανισμό που επιτρέπει την έκκριση προλακτίνης και, επομένως, την παραγωγή γάλακτος. Εάν ο θηλασμός είναι διαλείπων, η προλακτίνη επιστρέφει στα αρχικά επίπεδα εντός δύο εβδομάδων.
Η ωκυτοκίνη παράγεται από μεγάλα νευροενδοκρινικά κύτταρα στους υποθαλαμικούς πυρήνες και μεταφέρεται στον οπίσθιο λοβό της υπόφυσης, όπου συσσωρεύεται και στη συνέχεια εκκρίνεται στην κυκλοφορία του αίματος. Κατά τη διάρκεια της γαλουχίας, η ωκυτοκίνη που εισέρχεται στην κυκλοφορία του αίματος παίζει σημαντικό ρόλο: προκαλεί συσπάσεις των μυοεπιθηλιακών κυττάρων που περιβάλλουν τις κυψελίδες του μαστικού αδένα, γεγονός που οδηγεί στην απελευθέρωση γάλακτος από το στήθος. Το στρες (αυξημένα επίπεδα κορτιζόλης στο αίμα) και οι ιατρικές παρεμβάσεις κατά τη διάρκεια του τοκετού μπορούν να μειώσουν την απελευθέρωση ωκυτοκίνης, επηρεάζοντας αρνητικά την έναρξη του θηλασμού.
Το κύριο στοιχείο στον μηχανισμό της μειωμένης γαλουχίας με ανεπαρκώς συχνό τάισμα του παιδιού είναι η έλλειψη του απαραίτητου επιπέδου διέγερσης των θηλών για την εκδήλωση του λεγόμενου αντανακλαστικού εκτόξευσης γάλακτος. Η ουσία του είναι ότι το πιπίλισμα ενεργοποιεί τις αισθητήριες νευρικές απολήξεις στη θηλή και την θηλαία άλω, τα προκύπτοντα προσαγωγά σήματα μεταδίδονται στον υποθάλαμο, γεγονός που οδηγεί στην απελευθέρωση οξυτοκίνης στο αίμα. Και αυτή η ορμόνη, όπως σημειώθηκε παραπάνω, "αναγκάζει" τα μυϊκά κύτταρα του μαστικού αδένα να συστέλλονται και να "σπρώχνουν" το γάλα από τον κυψελιδικό αυλό στους αγωγούς.
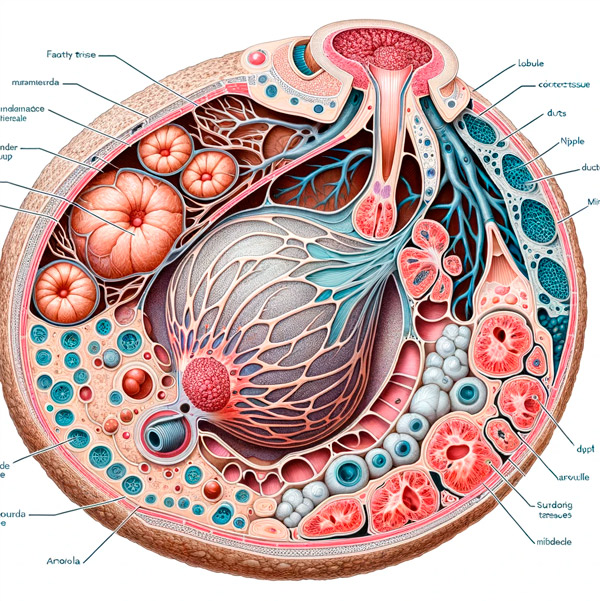
Εάν διατηρηθεί μέρος του πλακούντα, υπάρχει αύξηση στο επίπεδο της προγεστερόνης, ορμόνης που καταστέλλει τη γαλουχία.
Η αδυναμία ενός μωρού να θηλάσει αποτελεσματικά λόγω προωρότητας σχετίζεται με ατελή λειτουργική ωρίμανση και πρακτική απουσία του αντανακλαστικού του θηλασμού. Σε ένα μωρό που γεννιέται στην ώρα του, τα προβλήματα σίτισης μπορεί να οφείλονται σε συγγενή γναθοπροσωπικά ελαττώματα (λυκόστομα) ή αγκυλογλωσσία - βραχύ χαλινό.
Συμπτώματα υπογαλακτία
Αναγνωρισμένα από τους παιδίατρους ως αξιόπιστα σημάδια υπογαλαξίας περιλαμβάνουν:
- Απώλεια βάρους νεογνών ˃7-10% του αρχικού βάρους γέννησης (με επαρκή σίτιση, τα νεογνά θα πρέπει να ανακτήσουν το βάρος γέννησής τους σε δύο εβδομάδες).
- Ανεπαρκής και ακανόνιστη αύξηση βάρους του παιδιού - λιγότερο από 500 g ανά μήνα ή έως 125 g την εβδομάδα (ενώ η αύξηση βάρους ενός τελειόμηνου βρέφους κατά τον πρώτο μήνα είναι 600 g και κατά τη διάρκεια κάθε μήνα των πρώτων έξι μηνών ζωής - έως 800 g).
- Μείωση του αριθμού των ουρήσεων και των κενώσεων (στην ηλικία των 3-5 ημερών το παιδί μπορεί να ουρήσει έως και 5 φορές και να αφοδεύσει έως και 4 φορές την ημέρα, μέχρι την ηλικία της μιας εβδομάδας θα πρέπει να είναι 4-6 ούρηση και 3-6 αφόδευση την ημέρα).
- Ασήμαντη ποσότητα ούρων, με έντονα κίτρινα ούρα και έντονη οσμή.
- Με σπάνια αφόδευση, η συνοχή των κοπράνων είναι πυκνή.
Εκτός από το υποβαρές βάρος, τη λήθαργο και το συχνό κλάμα, τα σημάδια πείνας του παιδιού στην υπογαλαξία στη μητέρα αποτελούνται από χλωμό δέρμα και απώλεια σπαργής ιστών, ασήμαντη ποσότητα υποδόριου ιστού στον κορμό και την κοιλιά (με μείωση των πτυχών του δέρματος στο επίπεδο του ομφαλού), μείωση του λόγου βάρους-ανάπτυξης (ο λόγος του σωματικού βάρους σε γραμμάρια προς το μήκος του σώματος σε cm), καθώς και του δείκτη λίπους (ο λόγος της περιφέρειας του ώμου, του μηρού και της κνήμης).
Σε μια θηλάζουσα μητέρα, τα συμπτώματα μειωμένης έκκρισης μητρικού γάλακτος περιλαμβάνουν ανεπαρκές πρήξιμο των μαστικών αδένων (υποδεικνύοντας ότι το γάλα «ανεβαίνει») και έλλειψη γάλακτος στο στήθος κατά την απόχυση μετά το τάισμα.
Στάδια
Οι βαθμοί υπογαλακτίας καθορίζονται ως ποσοστό της ημερήσιας ανάγκης του παιδιού: με έλλειψη γάλακτος μικρότερη από 25% της ανάγκης - βαθμός Ι (ήπιος). από 25 έως 50% - βαθμός II (μέτριος). από 50 έως 75% - βαθμός III (μέτριος). πάνω από 75% - βαθμός IV (σοβαρός).
Έντυπα
Γίνεται διάκριση μεταξύ τύπων υπογαλακτίας όπως:
- Πρώιμη υπογαλαξία, όταν παρατηρείται ανεπαρκής παραγωγή μητρικού γάλακτος από τη στιγμή της γέννησης κατά την πρώτη δεκαετία.
- Όψιμη υπογαλαξία (αναπτύσσεται αργότερα στη ζωή).
- Πρωτοπαθής υπογαλαξία, που παρατηρείται σε γυναίκες με ορισμένες ασθένειες, νευροενδοκρινικές παθολογίες ή ανατομικά προβλήματα (ανεπαρκής ποσότητα αδενικού ιστού στους μαστικούς αδένες)· μετά από προηγούμενες χειρουργικές επεμβάσεις στο στήθος· σε περίπτωση καθυστέρησης του θραύσματος του πλακούντα ή μετά από σοβαρό τοκετό με μαζική αιμορραγία·
- Δευτερογενής υπογαλαξία, οι αιτιολογικοί παράγοντες της οποίας περιλαμβάνουν την καθυστέρηση του θηλασμού του βρέφους μετά τον τοκετό, το ακατάλληλο πρόγραμμα σίτισης, την ατελή κένωση των μαστικών αδένων από υπολείμματα γάλακτος, την αδικαιολόγητη σίτιση με μπιμπερό με βρεφικό γάλα κ.λπ.
- Η παροδική ή παροδική υπογαλαξία με καθυστερημένη έναρξη της λακτογένεσης μπορεί να οφείλεται σε ζεστό καιρό, κρυολογήματα και άλλες παθήσεις μιας θηλάζουσας γυναίκας (με πυρετό), αλλαγές στην ψυχοσυναισθηματική της κατάσταση, κόπωση, συχνή στέρηση ύπνου. Είναι χαρακτηριστικό των θηλαζουσών γυναικών με παχυσαρκία, ινσουλινοεξαρτώμενο διαβήτη και μακροχρόνια θεραπεία με κορτικοστεροειδή.
Η γαλουχία μπορεί να μειωθεί καθώς το μωρό μεγαλώνει και η διατήρηση της απαιτούμενης ποσότητας γάλακτος καθώς το μωρό μεγαλώνει μπορεί να είναι προβληματική. Ένα βρέφος χρειάζεται συνήθως περίπου 150 ml/kg την ημέρα και ενώ ένα βρέφος βάρους 3,5 kg χρειάζεται 525 ml γάλακτος την ημέρα, ένα βρέφος βάρους 6-8 kg χρειάζεται 900-1200 ml.
Πρέπει να ληφθεί υπόψη ότι στους 3, 7 και 12 μήνες γαλουχίας υπάρχουν οι λεγόμενες κρίσεις πείνας: το μωρό χρειάζεται περισσότερο γάλα λόγω της αυξανόμενης κινητικότητάς του και των αυξημένων διατροφικών αναγκών κατά τις περιόδους της πιο εντατικής ανάπτυξης.
Επιπλοκές και συνέπειες
Η μητρική υπογαλαξία στα παιδιά οδηγεί σε αφυδάτωση και ανεπάρκεια πρωτεΐνης-ενέργειας - υποτροφία του νεογνού - με πιθανή διαταραχή της ανάπτυξης.
Επίσης, οι επιπλοκές και οι συνέπειες της ανεπαρκούς κατανάλωσης μητρικού γάλακτος μπορούν να εκδηλωθούν με μείωση της σύνθετης ανοσολογικής άμυνας και αυξημένη ευαισθησία σε μολυσματικές ασθένειες, κυρίως ιογενείς αναπνευστικές ασθένειες.
Σε μητέρες με ολιγογαλαξία, κατά τον θηλασμό, το μωρό προσπαθεί να θηλάσει πιο έντονα, κάτι που σε συνδυασμό με τον αυξημένο χρόνο σίτισης οδηγεί σε ερεθισμό του δέρματος της θηλής - με διαβροχή, σκάσιμο και φλεγμονή.
Διαγνωστικά υπογαλακτία
Όπως σημειώνουν οι ειδικοί, δεν είναι ασυνήθιστο για τις γυναίκες να πείθονται ότι δεν έχουν αρκετό γάλα λόγω της ανήσυχης συμπεριφοράς και του συχνού κλάματος του βρέφους. Και για να εντοπιστεί η υπογαλαξία, πραγματοποιείται μια διάγνωση, η οποία ξεκινά με τη συλλογή αναμνηστικού.
Ο παιδίατρος εξετάζει το παιδί, ελέγχει τους δείκτες του σωματικού του βάρους, από τα λόγια της μητέρας καταγράφει την ένταση και τη φύση της ούρησης και της αφόδευσης.
Για την επαλήθευση της ανεπαρκούς γαλουχίας, πραγματοποιούνται ελεγχόμενες τροφοδοσίες: ζύγιση του μωρού πριν και μετά, έλεγχος της ορθότητας της τοποθέτησης στο στήθος, της λαβής του μωρού στη θηλή, της έντασης του θηλασμού και της διάρκειάς του.
Οποιεσδήποτε αλλαγές στο στήθος της κατά τη διάρκεια της εγκυμοσύνης και μετά τον τοκετό συζητούνται με τη μητέρα. Επίσης, γίνονται αιματολογικές εξετάσεις για τα επίπεδα προλακτίνης, οιστραδιόλης και προγεστερόνης.
Η ενόργανη διάγνωση περιορίζεται σε υπερηχογράφημα των μαστικών αδένων. Εάν υπάρχει υποψία βλάβης στην υπόφυση, μπορούν να πραγματοποιηθούν αξονική τομογραφία και μαγνητική τομογραφία εγκεφάλου. Ωστόσο, στις περισσότερες περιπτώσεις, η προσεκτική λήψη ιστορικού και οι μετρήσεις ελέγχου επαρκούν για την επιβεβαίωση της διάγνωσης.
Διαφορική διάγνωση
Η διαφορική διάγνωση τέτοιων καταστάσεων όπως η λακτοστάση, η πλήρης απουσία έκκρισης μητρικού γάλακτος στη μητέρα - η αγαλαξία και η υπογαλαξία, η καθυστερημένη έναρξη της γαλουχίας, καθώς και η υπογαλαξία και η κρίση γαλουχίας, δηλαδή η προσωρινή μείωση της παραγωγής μητρικού γάλακτος λόγω ορμονικών αλλαγών μετά τον τοκετό στο σώμα της μητέρας.
Μπορεί να χρειαστεί να συμβουλευτείτε άλλους ειδικούς (μαστολόγο, γυναικολόγο, ενδοκρινολόγο).
Ποιος θα επικοινωνήσει;
Θεραπεία υπογαλακτία
Για να διορθωθεί η κατάσταση με τη μειωμένη έκκριση μητρικού γάλακτος, είναι πρώτα απ 'όλα απαραίτητο να τηρηθούν οι αρχές του επιτυχημένου θηλασμού και να γίνουν προσαρμογές στην τεχνική του.
Για παράδειγμα, η βέλτιστη μέθοδος είναι να τοποθετείτε το μωρό και στα δύο στήθη όταν είναι εντελώς άδεια, προκειμένου να τονωθεί η γαλουχία και επίσης να αποφευχθούν οι ραγισμένες θηλές. Το τάισμα με το ένα στήθος δεν πρέπει να διαρκεί περισσότερο από 15 λεπτά μέχρι να αδειάσει εντελώς και, στη συνέχεια - εάν το μωρό χρειάζεται περισσότερο γάλα - να συνεχίσει το τάισμα με το άλλο στήθος. Το επόμενο τάισμα πρέπει να ξεκινήσει από αυτό το στήθος.
Λεπτομερής αφήγηση στο υλικό:
Οι κύριες μέθοδοι θεραπείας της υπογαλαξίας:
Τα πιο συχνά χρησιμοποιούμενα φάρμακα παρατίθενται στην έκδοση - φάρμακα που ενισχύουν τη γαλουχία
Το καθήκον του οργανισμού της μητέρας είναι να υποστηρίξει την παραγωγή γάλακτος με την απαραίτητη ποιοτική σύνθεση για το παιδί και αυτό επιλύεται αυξάνοντας την πρόσληψη ενέργειας και θρεπτικών συστατικών από τα τρόφιμα. Επομένως, πρέπει να δοθεί ιδιαίτερη προσοχή στη διατροφή και τη δίαιτα στην υπογαλαξία, διαβάστε περισσότερα:
Η μέση θηλάζουσα μητέρα παράγει 850 ml μητρικού γάλακτος την ημέρα και πρέπει να καταναλώνει αρκετή τροφή για να καλύψει όλα τα συστατικά που αποβάλλονται με το γάλα. Κατά τη διάρκεια του θηλασμού, η ημερήσια πρόσληψη θερμίδων πρέπει να είναι τουλάχιστον 2200-2500 kcal. Οι συνιστώμενες από τους ειδικούς του ΠΟΥ ημερήσιες τιμές βιταμινών είναι: βιταμίνη Α - 1,2 mg, βιταμίνη C - 100 mg, βιταμίνη D - 12,5 mcg, βιταμίνη E - 11 mcg, ριβοφλαβίνη (βιταμίνη B2) - 1,8 mg, πυριδοξίνη (βιταμίνη B6) - 2,5 mg, φολικό οξύ (βιταμίνη B9) - 0,5 mg, νικοτινικό οξύ σε υπογαλακτικές καταστάσεις (νιασίνη, νικοτιναμίδη, βιταμίνη B3 ή PP) - 18-20 mg. Η νιασίνη είναι απαραίτητη για τα συστήματα συνενζύμων που εμπλέκονται στη σύνθεση λιπαρών οξέων και στεροειδών (συμπεριλαμβανομένης της χοληστερόλης). Η ανεπάρκεια νιασίνης είναι σπάνια, επειδή η ημερήσια απαίτηση μπορεί συνήθως να καλυφθεί μέσω της κατανάλωσης κρέατος, δημητριακών και γαλακτοκομικών προϊόντων. Εάν η διατροφή μιας θηλάζουσας γυναίκας παρέχει επαρκείς ποσότητες αυτής της βιταμίνης, δεν απαιτείται συμπλήρωση νιασίνης.
Για την αύξηση της ποσότητας του μητρικού γάλακτος, χρησιμοποιούνται βότανα με «γαλακτική» δράση (με τη μορφή αφεψημάτων), όπως: τριγωνέλλα, μάραθο, γλυκάνισο, μηδική, γαλαλέγκα, βερβένα, γαϊδουράγκαθο, τσουκνίδα, βρώμη (δημητριακά), φύλλα κόκκινου σμέουρου, νεροκάρδαμο. Ωστόσο, θα πρέπει να λαμβάνονται υπόψη οι παρενέργειες πολλών φυτικών θεραπειών. Για παράδειγμα, οι σπόροι τριγωνέλλας μπορούν να προκαλέσουν υπογλυκαιμία, αυξημένη αρτηριακή πίεση και διάρροια. η γαλαλέγκα - μειωμένη αρτηριακή πίεση και επίπεδα σακχάρου στο αίμα. το γαϊδουράγκαθο - αλλεργικές αντιδράσεις και εντερικές διαταραχές.
Σύμφωνα με τους ειδικούς, το συμπληρωματικό γάλα σε σκόνη ή το γάλα δότη πρέπει να χορηγείται μόνο όταν είναι ιατρικά απαραίτητο (όταν όλες οι προσπάθειες αύξησης της έκκρισης μητρικού γάλακτος έχουν αποτύχει) και οι ενδείξεις για χορήγηση συμπληρώματος περιλαμβάνουν τα παραπάνω σημάδια ασιτίας στο βρέφος, καθώς και όταν η χαμηλή γαλουχία οφείλεται σε παράγοντες όπως η ανεπάρκεια αδενικού ιστού στους μαστικούς αδένες κ.λπ.
Διαβάστε περισσότερα στις δημοσιεύσεις:
Πρόληψη
Σύμφωνα με τις συστάσεις του ΠΟΥ, η πρόληψη των διαταραχών του θηλασμού περιλαμβάνει την παρατήρηση μιας εγκύου γυναίκας από έναν μαιευτήρα-γυναικολόγο για την πρόληψη επιπλοκών της εγκυμοσύνης και του τοκετού και την έγκαιρη θεραπεία των συναφών ασθενειών.
Κατά τη διάρκεια της εγκυμοσύνης, οι μέλλουσες μητέρες (ειδικά εάν η οικογένεια αναμένεται να γεννήσει τον πρωτότοκο) θα πρέπει να υποβληθούν σε προγεννητική εκπαίδευση για τον θηλασμό, συμπεριλαμβανομένης της εκπαίδευσης των γονέων σε μεθόδους πρόληψης της υπογαλαξίας, μία από τις οποίες είναι ένα ελεύθερο πρόγραμμα σίτισης: ο χρόνος σίτισης του βρέφους θα πρέπει να εξαρτάται από τις διατροφικές του ανάγκες, συμπεριλαμβανομένης της νύχτας.
Πρόβλεψη
Η έγκαιρη τοποθέτηση του μωρού στο στήθος, η διασφάλιση της 24ωρης συμβίωσης μητέρας και παιδιού, η καθιέρωση ενός καθεστώτος σίτισης κατόπιν αιτήματος, καθώς και η επαρκής ιατρική περίθαλψη σε περίπτωση μειωμένης έκκρισης μητρικού γάλακτος παρέχουν ευνοϊκή πρόγνωση για τις περισσότερες μορφές δευτερογενούς υπογαλακτίας.

