Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Τ-κυτταρικά λεμφώματα του δέρματος
Last reviewed: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
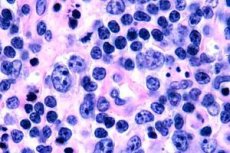
Τις περισσότερες φορές, τα λεμφώματα Τ-κυττάρων καταγράφονται σε ηλικιωμένους, αν και μεμονωμένες περιπτώσεις της νόσου παρατηρούνται ακόμη και σε παιδιά. Οι άνδρες αρρωσταίνουν δύο φορές συχνότερα από τις γυναίκες. Τα λεμφώματα Τ-κυττάρων είναι επιδερμοτροπικά στη φύση τους.
Αιτίες Τ-κυτταρικά λεμφώματα του δέρματος
Τα αίτια και η παθογένεση των δερματικών λεμφωμάτων Τ-κυττάρων δεν είναι πλήρως κατανοητά. Επί του παρόντος, οι περισσότεροι ερευνητές θεωρούν τον ιό της ανθρώπινης λευχαιμίας Τ-κυττάρων τύπου 1 (HTLV-1) I ως τον κύριο αιτιολογικό παράγοντα που προκαλεί την ανάπτυξη κακοήθων λεμφωμάτων Τ-κυττάρων του δέρματος. Παράλληλα με αυτό, συζητείται ο ρόλος άλλων ιών στην ανάπτυξη λεμφώματος Τ-κυττάρων: ιός Epstein-Barr, απλός έρπης τύπου 6. Σε ασθενείς με λέμφωμα Τ-κυττάρων, οι ιοί βρίσκονται στο δέρμα, στο περιφερικό αίμα και στα κύτταρα Langerhans. Αντισώματα κατά του HTLV-I ανιχνεύονται σε πολλούς ασθενείς με μυκητίαση fungoides.
Σημαντική θέση στην παθογένεση των λεμφωμάτων Τ-κυττάρων παίζουν οι ανοσοπαθολογικές διεργασίες στο δέρμα, η κύρια από τις οποίες είναι ο ανεξέλεγκτος πολλαπλασιασμός των κλωνικών λεμφοκυττάρων.
Οι κυτοκίνες που παράγονται από λεμφοκύτταρα, επιθηλιακά κύτταρα και κύτταρα του συστήματος μακροφάγων έχουν προφλεγμονώδεις και πολλαπλασιαστικές επιδράσεις (IL-1, υπεύθυνη για τη διαφοροποίηση των λεμφοκυττάρων· IL-2 - αυξητικός παράγοντας Τ-κυττάρων· IL-4 και IL-5, αυξάνοντας την εισροή ηωσινοφίλων στη βλάβη και την ενεργοποίησή τους, κ.λπ.). Ως αποτέλεσμα της εισροής Τ-λεμφοκυττάρων στη βλάβη, σχηματίζονται μικροαποστήματα Pautrier. Ταυτόχρονα με την αύξηση του πολλαπλασιασμού των λεμφοκυττάρων, καταστέλλεται η δράση των αντικαρκινικών αμυντικών κυττάρων: φυσικοί φονείς, λεμφοκυτταροτοξικά λεμφοκύτταρα, δενδριτικά κύτταρα, ιδιαίτερα κύτταρα Langerhans, καθώς και κυτοκίνες (IL-7, IL-15, κ.λπ.) - αναστολείς ανάπτυξης όγκου. Ο ρόλος των κληρονομικών παραγόντων δεν μπορεί να αποκλειστεί. Η παρουσία οικογενών περιπτώσεων, η συχνή ανίχνευση ορισμένων αντιγόνων ιστοσυμβατότητας (HLA B-5 και HLA B-35 - σε εξαιρετικά κακοήθη δερματικά λεμφώματα, HLA A-10 - σε λιγότερο επιθετικά λεμφώματα, HLA B-8 - στην ερυθροδερμική μορφή της μυκητιάσεως fungoides) επιβεβαιώνουν την κληρονομική φύση της δερματοπάθειας.
Κλινικές παρατηρήσεις υποδεικνύουν μια πιθανή μετατροπή μακροχρόνιων χρόνιων δερματοπαθειών (νευροδερματίτιδα, ατοπική δερματίτιδα, ψωρίαση κ.λπ.) σε μυκητίαση fungoides. Ο βασικός παράγοντας είναι η μακροχρόνια παραμονή των λεμφοκυττάρων στην εστία της φλεγμονής, η οποία διαταράσσει την ανοσολογική επιτήρηση και προάγει την εμφάνιση ενός κλώνου κακοήθων λεμφοκυττάρων και, επομένως, την ανάπτυξη μιας κακοήθους πολλαπλασιαστικής διαδικασίας.
Η επίδραση φυσικών παραγόντων στο σώμα, όπως η ηλιακή ακτινοβολία, η ιονίζουσα ακτινοβολία και οι χημικές ουσίες, μπορεί να οδηγήσει στην εμφάνιση ενός κλώνου «γενοτραυματικών» λεμφοκυττάρων που έχουν μεταλλαξιογόνο δράση στα λεμφοειδή κύτταρα και στην ανάπτυξη κακοήθειας των λεμφοκυττάρων.
Συνεπώς, τα λεμφώματα Τ-κυττάρων μπορούν να θεωρηθούν ως μια πολυπαραγοντική νόσος που ξεκινά με την ενεργοποίηση των λεμφοκυττάρων υπό την επίδραση διαφόρων καρκινογόνων, «γονοτραυματικών» παραγόντων και την εμφάνιση ενός κυρίαρχου κλώνου Τ-κυττάρων. Η σοβαρότητα της διαταραχής της ανοσολογικής επιτήρησης, ο κλώνος των κακοήθων λεμφοκυττάρων καθορίζει τις κλινικές εκδηλώσεις (κηλίδες, πλάκα ή στοιχεία όγκου) των λεμφωμάτων Τ-κυττάρων.
Παθογένεση
Στο πρώιμο στάδιο της μυκητιάσεως fungoides, παρατηρείται ακάνθωση με ευρείες αποφύσεις, υπερπλασία και συμπύκνωση βασικών κερατινοκυττάρων, κενοτοπική εκφύλιση ορισμένων βασικών κυττάρων, άτυπες μιτώσεις σε διαφορετικά στρώματα της επιδερμίδας, επιδερμοτροπισμός του διηθήματος με διείσδυση λεμφοκυττάρων στην επιδερμίδα. Στο χόριο, παρατηρούνται μικρές διηθήσεις γύρω από τα αγγεία, που αποτελούνται από μεμονωμένα μονοπύρηνα κύτταρα με υπερχρωμικούς πυρήνες - "μυκωτικά" κύτταρα. Στο δεύτερο στάδιο, παρατηρείται αύξηση της σοβαρότητας του δερματικού διηθήματος και επιδερμοτροπισμός των κυττάρων διήθησης, ως αποτέλεσμα των οποίων κακοήθη λεμφοκύτταρα διεισδύουν στην επιδερμίδα, σχηματίζοντας συστάδες με τη μορφή μικροαποστημάτων Potrier. Στο τρίτο, στάδιο του όγκου, παρατηρείται μαζική ακάνθωση και μικρή ατροφία της επιδερμίδας, καθώς και αυξημένη διήθηση της επιδερμίδας από λεμφοκύτταρα όγκου, τα οποία σχηματίζουν πολλαπλά μικροαποστήματα Potrier. Το μαζικό διήθημα εντοπίζεται σε όλο το πάχος του χορίου και καλύπτει μέρος του υποδέρματος. Παρατηρούνται βλαστικές μορφές λεμφοκυττάρων.
Δερματικό λέμφωμα από μεγάλα αναπλαστικά Τ-κύτταρα
Αντιπροσωπεύεται από μια ομάδα λεμφοπολλαπλασιαστικών διεργασιών που χαρακτηρίζονται από την παρουσία πολλαπλασιαστών από άτυπα κλωνικά μεγάλα αναπλαστικά CD30+ Τ κύτταρα. Κατά κανόνα, αναπτύσσεται δευτερογενώς στο στάδιο του όγκου της σπογγοειδούς μυκητίασης ή στο σύνδρομο Sezary, αλλά μπορεί να αναπτυχθεί ανεξάρτητα ή με διασπορά συστηματικών λεμφωμάτων αυτού του τύπου. Κλινικά, τέτοια λεμφώματα αντιστοιχούν στην λεγόμενη αποκεφαλισμένη μορφή της σπογγοειδούς μυκητίασης με τη μορφή απλών ή πολλαπλών λεμφαδένων, συνήθως ομαδοποιημένων.
Ιστολογικά, ο πολλαπλασιασμός καταλαμβάνει σχεδόν ολόκληρο το χόριο με ή χωρίς επιδερμοτροπισμό στην περίπτωση της επιδερμικής ατροφίας.
Κυτταρολογικά, τα καρκινικά κύτταρα μπορεί να ποικίλλουν σε μέγεθος και σχήμα. Με βάση αυτές τις ιδιότητες, γίνεται διάκριση μεταξύ μεσαίων και μεγάλων κυττάρων πλειομορφικού λεμφώματος Τ-κυττάρων με πυρήνες διαφόρων ακανόνιστων διαμορφώσεων - σπειροειδείς, πολυλοβοί, με πυκνή χρωματίνη, καλά καθορισμένο πυρηνίσκο και αρκετά άφθονο κυτταρόπλασμα· ανοσοβλαστικού - με μεγάλους στρογγυλούς ή οβάλ πυρήνες με διαυγές καρυόπλασμα και έναν κεντρικά τοποθετημένο πυρηνίσκο· αναπλαστικού - με άσχημα πολύ μεγάλα κύτταρα με πυρήνες ακανόνιστης διαμόρφωσης και άφθονο κυτταρόπλασμα. Φαινοτυπικά, ολόκληρη αυτή η ομάδα ανήκει στα βοηθητικά Τ λεμφώματα και μπορεί να είναι CD30+ ή CD30-.
Οι R. Willemze et al. (1994) έδειξαν ότι η πορεία του λεμφώματος CD30+ είναι πιο ευνοϊκή. Γονοτυπικά, ανιχνεύεται κλωνική αναδιάταξη του υποδοχέα Τ-λεμφοκυττάρων.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Συμπτώματα Τ-κυτταρικά λεμφώματα του δέρματος
Η πιο συχνή ασθένεια στην ομάδα των λεμφωμάτων Τ-κυττάρων του δέρματος είναι η μυκητίαση fungoides, η οποία αντιπροσωπεύει περίπου το 70% των περιπτώσεων. Υπάρχουν τρεις κλινικές μορφές της νόσου: η κλασική, η ερυθροδερμική και η αποκεφαλισμένη. Τα λεμφώματα Τ-κυττάρων χαρακτηρίζονται από πολυμορφισμό εξανθημάτων με τη μορφή κηλίδων, πλακών, όγκων.
Η ερυθροδερμική μορφή της μυκητιάσεων fungoides συνήθως ξεκινά με ανεξέλεγκτο κνησμό, πρήξιμο, καθολική υπεραιμία, εμφάνιση ερυθηματωδών-πλακωδών βλαβών στο δέρμα του κορμού και των άκρων, οι οποίες τείνουν να συγχωνεύονται και να αναπτύσσουν ερυθροδερμία μέσα σε 1-2 μήνες. Σχεδόν όλοι οι ασθενείς έχουν παλαμο-πελματιαία υπερκεράτωση και διάχυτη αραίωση των μαλλιών σε ολόκληρο το δέρμα. Όλες οι ομάδες λεμφαδένων είναι σημαντικά διευρυμένες. Οι διευρυμένοι βουβωνικοί, μηριαίοι, μασχαλιαίοι, ωλαίοι λεμφαδένες ψηλαφούνται ως "πακέτα" πυκνής ελαστικής σύστασης, μη συγχωνευμένα με τους περιβάλλοντες ιστούς, ανώδυνα. Η γενική κατάσταση επιδεινώνεται απότομα: εμφανίζεται πυρετός με θερμοκρασία σώματος έως 38-39 ° C, νυχτερινές εφιδρώσεις, αδυναμία και απώλεια βάρους. Επί του παρόντος, το σύνδρομο Sezary θεωρείται από πολλούς δερματολόγους ως η σπανιότερη λευχαιμική παραλλαγή της ερυθροδερμικής μορφής της μυκητιάσεων fungoides,
Στα λεμφοκυτταρογράμματα παρατηρείται έντονη λευκοκυττάρωση - κύτταρα Sezary. Τα κύτταρα Sezary είναι κακοήθη Τ-βοηθητικά κύτταρα, οι πυρήνες των οποίων έχουν διπλωμένη εγκεφαλική επιφάνεια με βαθιές εισβολές της πυρηνικής μεμβράνης. Μια θανατηφόρα έκβαση παρατηρείται μετά από 2-5 χρόνια, η συχνή αιτία της οποίας είναι η καρδιαγγειακή παθολογία και η δηλητηρίαση.
Η αποκεφαλισμένη μορφή της μυκητιάσεων fungoides χαρακτηρίζεται από την ταχεία ανάπτυξη καρκινικών αλλοιώσεων σε φαινομενικά υγιές δέρμα χωρίς προηγούμενο μακροχρόνιο σχηματισμό πλάκας. Αυτή η μορφή χαρακτηρίζεται από υψηλό βαθμό κακοήθειας, ο οποίος θεωρείται εκδήλωση λεμφοσαρκώματος. Παρατηρείται θανατηφόρα έκβαση εντός ενός έτους.
Στάδια
Η κλασική μορφή της μυκητιάσεων fungoides χαρακτηρίζεται από τρία στάδια ανάπτυξης: ερυθηματώδη-πλακώδη, πλάκα και όγκο.
Το πρώτο στάδιο μοιάζει με την κλινική εικόνα ορισμένων καλοήθων φλεγμονωδών δερματοπαθειών - έκζεμα, σμηγματορροϊκή δερματίτιδα, παραψωρίαση πλάκας. Σε αυτό το στάδιο της νόσου, παρατηρούνται κηλίδες διαφόρων μεγεθών, έντονα ροζ, ροζ-κόκκινες με μωβ απόχρωση, στρογγυλά ή οβάλ περιγράμματα, με σχετικά σαφή όρια, επιφανειακό ξεφλούδισμα που μοιάζει με πίτουρο ή λεπτό πλακοειδές. Τα στοιχεία συχνά εντοπίζονται σε διαφορετικές περιοχές του δέρματος, πιο συχνά στον κορμό και το πρόσωπο. Σταδιακά, ο αριθμός τους αυξάνεται. Με την πάροδο του χρόνου, η διαδικασία μπορεί να πάρει τον χαρακτήρα ερυθροδερμίας (ερυθροδερμικό στάδιο). Το εξάνθημα μπορεί να υπάρχει για χρόνια ή να εξαφανιστεί αυθόρμητα. Σε αντίθεση με τις καλοήθεις φλεγμονώδεις δερματοπάθειες, τα στοιχεία του εξανθήματος και του κνησμού σε αυτό το στάδιο είναι ανθεκτικά στη θεραπεία.
Το στάδιο της διηθητικής πλάκας αναπτύσσεται σε διάστημα αρκετών ετών. Στη θέση των προηγουμένως υπαρχόντων κηλιδωτών εξανθημάτων, εμφανίζονται πλάκες στρογγυλού ή ακανόνιστου σχήματος, έντονα πορφυρού χρώματος, σαφώς οριοθετημένες από το υγιές δέρμα, πυκνές, με λεπιοειδή επιφάνεια. Η υφή τους μοιάζει με «χοντρό χαρτόνι». Μερικές από αυτές υποχωρούν αυθόρμητα, αφήνοντας περιοχές με σκούρα καφέ υπερμελάγχρωση ή/και ατροφία (ποικιλόδερμα). Ο κνησμός σε αυτό το στάδιο είναι ακόμη πιο έντονος και επώδυνος, παρατηρείται πυρετός και απώλεια βάρους. Σε αυτό το στάδιο μπορεί να παρατηρηθεί λεμφαδενοπάθεια.
Στο τρίτο, στάδιο του όγκου, εμφανίζονται ανώδυνοι όγκοι πυκνής, ελαστικής υφής, κίτρινου-κόκκινου χρώματος, που αναπτύσσονται από πλάκες ή προκύπτουν σε φαινομενικά υγιές δέρμα. Το σχήμα των όγκων είναι σφαιρικό ή πεπλατυσμένο, συχνά μοιάζει με μανιτάρι. Οι όγκοι μπορούν να εμφανιστούν οπουδήποτε. Ο αριθμός τους ποικίλλει ευρέως από μεμονωμένους έως δεκάδες, μεγέθη - από 1 έως 20 cm σε διάμετρο. Όταν οι μακροχρόνιοι όγκοι αποσυντίθενται, σχηματίζονται έλκη με ανώμαλες άκρες και βαθύ πυθμένα, φτάνοντας στην περιτονία ή το οστό. Οι λεμφαδένες, ο σπλήνας, το ήπαρ και οι πνεύμονες επηρεάζονται συχνότερα. Η γενική κατάσταση επιδεινώνεται, εμφανίζονται και αυξάνονται τα συμπτώματα δηλητηρίασης, αναπτύσσεται αδυναμία. Το μέσο προσδόκιμο ζωής των ασθενών με την κλασική μορφή μυκητιάσεων fungoides από τη στιγμή της διάγνωσης είναι από 5 έως 10 έτη. Η θνησιμότητα παρατηρείται συνήθως από συνοδά νοσήματα: πνευμονία, καρδιαγγειακή ανεπάρκεια, αμυλοείδωση. Υποκειμενικά, γίνεται αισθητός κνησμός και όταν οι όγκοι αποσυντίθενται, πόνος στις πληγείσες περιοχές.
Τι χρειάζεται να εξετάσετε;
Θεραπεία Τ-κυτταρικά λεμφώματα του δέρματος
Στο ερυθηματώδες-πλακώδες στάδιο, οι ασθενείς δεν χρειάζονται αντινεοπλασματική θεραπεία. τους συνταγογραφούνται τοπικά κορτικοστεροειδή (πρεδνιζολόνη, βηταμεθαζόνη, παράγωγα δεξαμεθαζόνης), ιντερφερόνη άλφα (3 εκατομμύρια IU ημερησίως, στη συνέχεια 3 φορές την εβδομάδα για 3-6 μήνες ανάλογα με τις κλινικές εκδηλώσεις ή την αποτελεσματικότητα της θεραπείας), ιντερφερόνη γάμμα (100.000 IU ημερησίως για 10 ημέρες, ο κύκλος επαναλαμβάνεται 12-3 φορές με διάλειμμα 10 ημερών), θεραπεία PUVA ή θεραπεία Re-PUVA. Η αποτελεσματικότητα της θεραπείας PUVA βασίζεται στον επιλεκτικό σχηματισμό ομοιοπολικών διασυνδέσεων ψωραλενίων με DNA σε πολλαπλασιαζόμενα Τ-βοηθητικά κύτταρα, γεγονός που αναστέλλει τη διαίρεσή τους. Στο δεύτερο στάδιο, εκτός από τους προαναφερθέντες παράγοντες, χρησιμοποιούνται συστηματικά κορτικοστεροειδή (30-40 mg πρεδνιζολόνης ημερησίως για 1,5-2 μήνες) και κυτταροστατικά (προσπεδίνη 100 mg ημερησίως, 4-5 ενέσεις συνολικά). Ο συνδυασμός ιντερφερονών με άλλες μεθόδους θεραπείας έχει πιο έντονο θεραπευτικό αποτέλεσμα (ιντερφερόνες + PUVA, ιντερφερόνες + κυτταροστατικά, ιντερφερόνες + αρωματικά ρετινοειδή).
Στο στάδιο του όγκου, η κύρια μέθοδος είναι η πολυχημειοθεραπεία. Χρησιμοποιείται συνδυασμός βινκριστίνης (0,5-1 mg ενδοφλεβίως μία φορά την ημέρα, συνολικά 4-5 ενέσεις) με πρεδνιζολόνη (40-60 mg ημερησίως από το στόμα κατά τη διάρκεια της χημειοθεραπείας), προσπιδίνη (100 mg ημερησίως, συνολικά 3 g) και ιντερφερόνες. Συνιστώνται φωτοδυναμική θεραπεία, θεραπεία με δέσμη ηλεκτρονίων και φωτοφαίρεση (εξωσωματική φωτοχημειοθεραπεία).

