Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Συνήθης αποβολή - Αιτίες
Τελευταία επισκόπηση: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
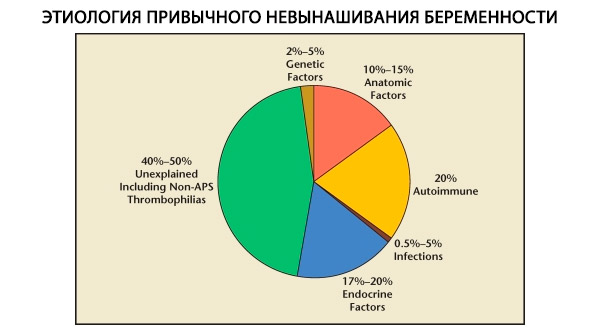
Στη δομή των συνηθισμένων αποβολών κύησης, διακρίνονται γενετικοί, ανατομικοί, ενδοκρινικοί, ανοσολογικοί και μολυσματικοί παράγοντες. Όταν αποκλειστούν όλες οι παραπάνω αιτίες, παραμένει μια ομάδα ασθενών στις οποίες η προέλευση της συνηθισμένης αποβολής είναι ασαφής (ιδιοπαθείς αποβολές). Σύμφωνα με τους C. Coulam et al. (1996), το 80% των ιδιοπαθών αποβολών βασίζονται σε μη αναγνωρισμένες ανοσολογικές διαταραχές.
Δεν υπάρχουν πειστικά στοιχεία ότι η ενδομητρίωση προκαλεί καθ' έξιν αποβολές ή ότι η ιατρική ή χειρουργική θεραπεία της ενδομητρίωσης μειώνει τη συχνότητα των καθ' έξιν αποβολών.
Σύμφωνα με τις τρέχουσες αντιλήψεις, εκτός από τις γενετικές και μερικώς μολυσματικές αιτίες που οδηγούν στο σχηματισμό ενός ανώμαλου εμβρύου, η εφαρμογή της βλαβερής επίδρασης άλλων παραγόντων (ανατομικών, ενδοκρινικών, ανοσολογικών) συνίσταται στη δημιουργία ενός δυσμενούς υποβάθρου για την ανάπτυξη ενός γενετικά πλήρους γονιμοποιημένου ωαρίου, το οποίο οδηγεί στην εξάντληση της εφεδρικής ικανότητας του χορίου και στην παύση της ανάπτυξης (εμβρυογένεση). Οι κρίσιμες περίοδοι στο πρώτο τρίμηνο της εγκυμοσύνης αναγνωρίζονται ως 6-8 εβδομάδες (θάνατος του εμβρύου) και 10-12 εβδομάδες (αποβολή του γονιμοποιημένου ωαρίου).
 [ 1 ]
[ 1 ]
Γενετικές αιτίες συνηθισμένης αποβολής
Οι γενετικοί παράγοντες ευθύνονται για το 3-6% των αιτιών της συνηθισμένης αποβολής. Σε σποραδική διακοπή της εγκυμοσύνης στο πρώτο τρίμηνο, περίπου το 50% των αμβλώσεων έχουν χρωμοσωμικές ανωμαλίες. Οι περισσότερες από αυτές (95%) είναι αλλαγές στον αριθμό των χρωμοσωμάτων - μονοσωμία (απώλεια ενός χρωμοσώματος), τρισωμία (παρουσία ενός επιπλέον χρωμοσώματος), οι οποίες είναι αποτέλεσμα σφαλμάτων στη μείωση, καθώς και πολυπλοειδία (αύξηση της σύνθεσης των χρωμοσωμάτων κατά ένα πλήρες απλοειδές σύνολο), η οποία συμβαίνει όταν ένα ωάριο γονιμοποιείται από δύο ή περισσότερα σπερματοζωάρια. Σε σποραδικές αποβολές, η τρισωμία συναντάται συχνότερα - το 60% όλων των μεταλλάξεων (συχνότερα στο χρωμόσωμα 16, καθώς και στα 13, 18, 21, 22), στη δεύτερη θέση σε συχνότητα είναι το σύνδρομο Shereshevsky-Turner (χρωμόσωμα 45 X0) - 20%, το υπόλοιπο 15% οφείλεται στην πολυπλοειδία (ειδικά στην τριπλοειδία).
Σε περίπτωση αλλαγής στον αριθμό των χρωμοσωμάτων σε μια έκτρωση, η εξέταση του καρυότυπου των γονέων τις περισσότερες φορές δεν αποκαλύπτει καμία παθολογία και η πιθανότητα χρωμοσωμικής νόσου του εμβρύου κατά τη διάρκεια μιας επόμενης εγκυμοσύνης είναι 1%. Αντίθετα, κατά την εξέταση των αποβολών σε ζευγάρια με συνηθισμένη αποβολή, παρατηρούνται δομικές αλλαγές στα χρωμοσώματα (ενδοχρωμοσωμικές και διαχρωμοσωμικές) σε 3-6% των περιπτώσεων. Κατά την εξέταση του καρυότυπου των γονέων, διαπιστώνονται ισορροπημένες χρωμοσωμικές αναδιατάξεις σε 7% των περιπτώσεων. Τις περισσότερες φορές, πρόκειται για αμοιβαίες μετατοπίσεις, στις οποίες ένα τμήμα ενός χρωμοσώματος βρίσκεται στη θέση ενός άλλου τμήματος ενός μη ομόλογου χρωμοσώματος, καθώς και μωσαϊκισμός των φυλετικών χρωμοσωμάτων, αναστροφή και ανίχνευση χρωμοσωμάτων με τη μορφή δακτυλίου. Στην περίπτωση παρουσίας τέτοιων αναδιατάξεων σε έναν από τους συζύγους, οι διαδικασίες ζευγαρώματος και διαχωρισμού των χρωμοσωμάτων παρεμποδίζονται κατά τη μείωση, με αποτέλεσμα την απώλεια (διαγραφή) ή διπλασιασμό (διπλασιασμό) των τμημάτων χρωμοσωμάτων στους γαμέτες. Αυτό έχει ως αποτέλεσμα τις λεγόμενες μη ισορροπημένες χρωμοσωμικές αναδιατάξεις, στις οποίες το έμβρυο είναι είτε μη βιώσιμο είτε χρησιμεύει ως φορέας σοβαρής χρωμοσωμικής παθολογίας. Η πιθανότητα να αποκτήσει κανείς παιδί με μη ισορροπημένες χρωμοσωμικές ανωμαλίες παρουσία ισορροπημένων χρωμοσωμικών αναδιατάξεων στον καρυότυπο ενός από τους γονείς είναι 1-15%. Οι διαφορές στα δεδομένα σχετίζονται με τη φύση των αναδιατάξεων, το μέγεθος των εμπλεκόμενων τμημάτων, το φύλο του φορέα και το οικογενειακό ιστορικό.
Διαγνωστικά
Αναμνησία
- Κληρονομικές ασθένειες σε μέλη της οικογένειας.
- Η παρουσία συγγενών ανωμαλιών στην οικογένεια.
- Γέννηση παιδιών με νοητική υστέρηση.
- Η παρουσία υπογονιμότητας ή/και αποβολής άγνωστης αιτιολογίας σε ένα παντρεμένο ζευγάρι ή σε συγγενείς.
- Παρουσία ασαφών περιπτώσεων περιγεννητικής θνησιμότητας.
Ειδικές ερευνητικές μέθοδοι
- Η μελέτη του καρυότυπου των γονέων ενδείκνυται ιδιαίτερα για παντρεμένα ζευγάρια κατά τη γέννηση νεογνού με αναπτυξιακά ελαττώματα εκτός από ιστορικό αποβολής, καθώς και σε περιπτώσεις συνηθισμένης αποβολής στα πρώτα στάδια της εγκυμοσύνης.
- Κυτταρογενετική ανάλυση της έκτρωσης σε περιπτώσεις θνησιγένειας ή νεογνικής θνησιμότητας.
Ενδείξεις για διαβούλευση με άλλους ειδικούς
Εάν εντοπιστούν αλλαγές στον καρυότυπο στους γονείς, είναι απαραίτητη η συμβουλή ενός γενετιστή για να εκτιμηθεί ο βαθμός κινδύνου να αποκτήσει ένα παιδί με παθολογία ή, εάν είναι απαραίτητο, να αποφασιστεί το ζήτημα της δωρεάς ωαρίου ή σπέρματος.
Περαιτέρω διαχείριση του ασθενούς
Εάν ένα παντρεμένο ζευγάρι έχει παθολογικό καρυότυπο, ακόμη και σε έναν από τους γονείς, συνιστάται η διεξαγωγή προγεννητικής διάγνωσης κατά τη διάρκεια της εγκυμοσύνης - χοριακή βιοψία ή αμνιοπαρακέντηση - λόγω του υψηλού κινδύνου αναπτυξιακών διαταραχών στο έμβρυο.
Ανατομικές αιτίες συνηθισμένης αποβολής
Οι ανατομικές αιτίες της συνηθισμένης αποβολής περιλαμβάνουν:
- συγγενείς ανωμαλίες στην ανάπτυξη της μήτρας (πλήρης διπλασιασμός της μήτρας, δίκερη, σαμοειδής, μονόκερη μήτρα, μερικό ή πλήρες ενδομήτριο διάφραγμα).
- επίκτητα ανατομικά ελαττώματα.
- ενδομήτριες συμφύσεις (σύνδρομο Asherman).
- υποβλεννογόνια ινομυώματα μήτρας.
- ισθμική-αυχενική ανεπάρκεια.
Η συχνότητα των ανατομικών ανωμαλιών σε ασθενείς με συνήθη αποβολή κυμαίνεται από 10 έως 16%. Η συχνότητα εμφάνισης δυσπλασιών της μήτρας που μπορεί να οδηγήσουν σε αποβολή (αλλά όχι σε υπογονιμότητα) σε σχέση με όλες τις δυσπλασίες της μήτρας είναι η εξής: δίκερη μήτρα - 37%, σαμοειδής μήτρα - 15%, ενδομήτριο διάφραγμα - 22%, πλήρης διπλασιασμός της μήτρας - 11%, μονόκερη μήτρα - 4,4%.
Διάγνωση συνηθισμένης αποβολής
Αναμνησία
Σε περίπτωση ανατομικής παθολογίας της μήτρας, παρατηρούνται συχνότερα καθυστερημένες τερματισμοί της εγκυμοσύνης και πρόωροι τοκετοί, ωστόσο, με εμφύτευση στο ενδομήτριο διάφραγμα ή κοντά στον μυωματώδη κόμβο, είναι επίσης δυνατές πρόωρες τερματισμοί της εγκυμοσύνης.
Για την ισθμική-τραχηλική ανεπάρκεια, το παθογνωμονικό σημάδι είναι η αυθόρμητη διακοπή της κύησης στο δεύτερο τρίμηνο ή ο πρώιμος πρόωρος τοκετός, ο οποίος συμβαίνει σχετικά γρήγορα και με λίγο πόνο.
Σε περίπτωση δυσπλασιών της μήτρας, είναι απαραίτητο να δοθεί προσοχή στις αναμνηστικές ενδείξεις παθολογίας του ουροποιητικού συστήματος (συχνά συνοδευτικές συγγενείς ανωμαλίες της μήτρας) και στη φύση της ανάπτυξης της εμμηνορροϊκής λειτουργίας (ενδείξεις αιματομετρίας με λειτουργικό υποτυπώδες κέρας της μήτρας).
Ειδικές μέθοδοι εξέτασης
- Σήμερα, η υστεροσαλπιγγογραφία πραγματοποιείται για τη διαπίστωση της διάγνωσης, η οποία επιτρέπει τη μελέτη του σχήματος της μήτρας, την ανίχνευση της παρουσίας υποβλεννογόνιων ινομυωμάτων, συμφύσεων, διαφραγμάτων και τον προσδιορισμό της βατότητας των σαλπίγγων. Για τη διάγνωση της παθολογίας της μήτρας, είναι λογικό να πραγματοποιείται υστεροσαλπιγγογραφία κατά την περίοδο μεταξύ της εμμήνου ρύσεως και της ωορρηξίας, δηλαδή στην πρώτη φάση του εμμηνορροϊκού κύκλου μετά τη διακοπή της αιματηρής έκκρισης (7-9η ημέρα του κύκλου). Για τη διάγνωση της ισθμικής-τραχηλικής ανεπάρκειας, η μελέτη πραγματοποιείται στη δεύτερη φάση του εμμηνορροϊκού κύκλου (18-20ή ημέρα) προκειμένου να προσδιοριστεί η κατάσταση του εσωτερικού στομίου του τραχήλου. Πριν από την εκτέλεση υστεροσαλπιγγογραφίας, είναι απαραίτητο να αποκλειστούν φλεγμονώδεις ασθένειες των πυελικών οργάνων ή να αντιμετωπιστούν.
- Η υστεροσκόπηση έχει γίνει ευρέως διαδεδομένη τα τελευταία χρόνια και έχει γίνει το χρυσό πρότυπο για τη διάγνωση της ενδομήτριας παθολογίας. Ωστόσο, λόγω του υψηλότερου κόστους της σε σύγκριση με την υστεροσαλπιγγογραφία, η μέθοδος χρησιμοποιείται σε γυναίκες με ένδειξη ενδομήτριας παθολογίας με βάση προκαταρκτικά δεδομένα υπερήχων. Η υστεροσκόπηση μπορεί να χρησιμοποιηθεί για την εξέταση της κοιλότητας της μήτρας, τον προσδιορισμό της φύσης της ενδομήτριας παθολογίας και, εάν είναι διαθέσιμος ο απαραίτητος εξοπλισμός (ρεζεκτοσκόπιο), την εκτέλεση ελάχιστα επεμβατικής χειρουργικής θεραπείας - αφαίρεση συμφύσεων, υποβλεννογόνιων μυωματικών λεμφαδένων και ενδομητρικών πολυπόδων. Κατά την αφαίρεση ενός ενδομήτριου διαφράγματος, προτιμάται η υστεροεκτοσκόπηση με λαπαροσκοπικό έλεγχο, η οποία αποτρέπει την πιθανότητα διάτρησης του τοιχώματος της μήτρας.
- Ο υπέρηχος πραγματοποιείται στην πρώτη φάση του εμμηνορροϊκού κύκλου, ο οποίος επιτρέπει την τεκμαιρόμενη διάγνωση υποβλεννογόνιου ινομυώματος μήτρας, ενδομήτριων συμφύσεων και στη δεύτερη φάση του κύκλου - την αναγνώριση ενδομήτριου διαφράγματος και δίκερης μήτρας. Αυτή η μέθοδος έχει ιδιαίτερη σημασία στα πρώιμα στάδια της εγκυμοσύνης, όταν η ευαισθησία της στη διάγνωση αυτών των παθήσεων είναι 100% και η ειδικότητά της είναι 80%. Εκτός της εγκυμοσύνης, η διάγνωση απαιτεί πρόσθετη επιβεβαίωση με άλλες μεθόδους.
- Ξένοι συγγραφείς επισημαίνουν το πλεονέκτημα της υπερηχοϋστερογραφίας (υπερηχογράφημα με χρήση διακολπικού αισθητήρα με προκαταρκτική εισαγωγή διαλύματος χλωριούχου νατρίου 0,9% στην κοιλότητα της μήτρας) έναντι της υστεροσαλπιγγογραφίας, καθώς επιτρέπει τη διαφορική διάγνωση μεταξύ του ενδομήτριου διαφράγματος και της δίκερης μήτρας. Με την υπερηχοϋστερογραφία, είναι δυνατό όχι μόνο να μελετηθεί το σχήμα της κοιλότητας της μήτρας, αλλά και να προσδιοριστεί η διαμόρφωση του βυθού του σώματος της μήτρας. Στη χώρα μας, αυτή η μέθοδος δεν έχει γίνει ευρέως διαδεδομένη.
- Σε ορισμένες περίπλοκες περιπτώσεις, η μαγνητική τομογραφία των πυελικών οργάνων χρησιμοποιείται για την επαλήθευση της διάγνωσης. Η μέθοδος επιτρέπει τη λήψη πολύτιμων πληροφοριών σε περίπτωση αναπτυξιακών ανωμαλιών της μήτρας που συνοδεύονται από άτυπη διάταξη οργάνων στη λεκάνη. Η μαγνητική τομογραφία είναι σημαντική σε περίπτωση υποτυπώδους κέρατος μήτρας για να αποφασιστεί εάν είναι σκόπιμο να αφαιρεθεί. Η ανάγκη αφαίρεσης του υποτυπώδους κέρατος της μήτρας προκύπτει σε περίπτωση σύνδεσής του με τη σάλπιγγα και την ωοθήκη για να αποτραπεί ο σχηματισμός και η ανάπτυξη του γονιμοποιημένου ωαρίου σε αυτήν. Η διακοπή της κύησης σε περίπτωση ανατομικών ανωμαλιών της μήτρας μπορεί να σχετίζεται με ανεπιτυχή εμφύτευση του γονιμοποιημένου ωαρίου (στο ενδομήτριο διάφραγμα, κοντά στον υποβλεννογόνιο κόμβο του μυώματος), ανεπαρκώς ανεπτυγμένη αγγείωση και υποδοχή του ενδομητρίου, στενές χωρικές σχέσεις στην κοιλότητα της μήτρας (για παράδειγμα, σε περίπτωση παραμόρφωσης της κοιλότητας από έναν κόμβο μυώματος), που συχνά συνοδεύεται από ICI, και ορμονικές διαταραχές.
Θεραπεία της συνηθισμένης αποβολής
Χειρουργική θεραπεία
Σε περίπτωση ενδομήτριου διαφράγματος, υποβλεννογόνιων μυωματικών λεμφαδένων και συμφύσεων, η πιο αποτελεσματική χειρουργική θεραπεία είναι η υστερορεεκτοσκόπηση. Η συχνότητα των επακόλουθων αποβολών σε αυτήν την ομάδα γυναικών μετά τη θεραπεία είναι 10% σε σύγκριση με 90% πριν από τη χειρουργική επέμβαση. Κατά τη σύγκριση των αποτελεσμάτων της μητροπλαστικής που πραγματοποιήθηκε με λαπαροτομία και της διατραχηλικής υστερορεεκτοσκόπησης, ο P. Heinonen (1997) έλαβε αποτελέσματα που υποδεικνύουν λιγότερο τραύμα και μεγαλύτερη αποτελεσματικότητα της υστερορεεκτοσκόπησης. Το ποσοστό των κυήσεων που οδήγησαν στη γέννηση βιώσιμων παιδιών ήταν 68 και 86% αντίστοιχα.
Η χειρουργική αφαίρεση του ενδομήτριου διαφράγματος, των συμφύσεων και των υποβλεννογόνιων μυωματικών λεμφαδένων εξαλείφει την αποβολή στο 70-80% των περιπτώσεων. Ωστόσο, είναι αναποτελεσματική σε γυναίκες με δυσπλασίες της μήτρας που είχαν φυσιολογικούς τοκετούς με επακόλουθες επαναλαμβανόμενες αποβολές. Είναι πιθανό ότι σε τέτοιες περιπτώσεις ο ανατομικός παράγοντας δεν είναι η κύρια αιτία και είναι απαραίτητο να αναζητηθούν άλλες αιτίες αποβολής.
Έχει αποδειχθεί ότι η μητροπλαστική κοιλίας σχετίζεται με σημαντικό κίνδυνο μετεγχειρητικής υπογονιμότητας και δεν βελτιώνει την πρόγνωση της επόμενης εγκυμοσύνης. Επομένως, είναι καλύτερο να προτιμάται η υστεροσκόπηση και οι λαπαροσκοπικές επεμβάσεις.
Φαρμακευτική αγωγή
Η αποτελεσματικότητα της εισαγωγής του IUD, υψηλών δόσεων οιστρογόνων φαρμάκων, της εισαγωγής ενός καθετήρα Foley στην κοιλότητα της μήτρας μετά από επεμβάσεις για την αφαίρεση συμφύσεων, ενδομήτριο διάφραγμα δεν έχει αποδειχθεί. Συνιστάται ο προγραμματισμός της εγκυμοσύνης όχι νωρίτερα από 3 μήνες μετά την επέμβαση. Για τη βελτίωση της ανάπτυξης του ενδομητρίου, πραγματοποιείται κυκλική ορμονοθεραπεία για 3 εμμηνορροϊκούς κύκλους [14]. Για 3 μήνες στις πρώτες 14 ημέρες του κύκλου, συνιστάται η λήψη ενός φαρμάκου που περιέχει 2 mg 17-βήτα-οιστραδιόλης, στις επόμενες 14 ημέρες - 2 mg 17-βήτα-οιστραδιόλης και 20 mg διδρογεστερόνης (10 mg διδρογεστερόνης ως μέρος ενός συνδυαστικού φαρμάκου συν 10 mg διδρογεστερόνης σε ξεχωριστή μορφή δισκίου).
Περαιτέρω διαχείριση του ασθενούς
Χαρακτηριστικά της πορείας της εγκυμοσύνης με δίκερη μήτρα ή διπλασιασμό της μήτρας (όταν υπάρχουν 2 κοιλότητες μήτρας):
- στα πρώτα στάδια της εγκυμοσύνης, η αιμορραγία εμφανίζεται συχνά από το "άδειο" κέρας ή την κοιλότητα της μήτρας λόγω έντονης αντίδρασης στο φθαρτό. οι τακτικές σε αυτή την περίπτωση πρέπει να είναι συντηρητικές και να συνίστανται στη χρήση αντισπασμωδικών και αιμοστατικών παραγόντων.
- απειλή τερματισμού της εγκυμοσύνης σε διάφορα στάδια ·
- ανάπτυξη ισθμικής-τραχηλικής ανεπάρκειας.
- ενδομήτρια καθυστέρηση ανάπτυξης λόγω πλακουντιακής ανεπάρκειας.
Στα πρώτα στάδια της εγκυμοσύνης, σε περίπτωση αιμορραγίας, συνιστάται η κατάκλιση και η ημικατάκλιση, καθώς και η χορήγηση αιμοστατικών, αντισπασμωδικών και ηρεμιστικών φαρμάκων, καθώς και η θεραπεία με προγεσταγόνα (διδρογεστερόνη σε ημερήσια δόση 20 έως 40 mg) έως τις 16-18 εβδομάδες κύησης.
Ενδοκρινικές αιτίες συνηθισμένης αποβολής
Σύμφωνα με διάφορους συγγραφείς, οι ενδοκρινικές αιτίες αποβολής ευθύνονται για το 8 έως 20%. Οι σημαντικότερες από αυτές είναι η ανεπάρκεια ωχρινικής φάσης (LPD), η υπερέκκριση LH, η δυσλειτουργία του θυρεοειδούς και ο σακχαρώδης διαβήτης.
Η σοβαρή νόσος του θυρεοειδούς ή ο σακχαρώδης διαβήτης μπορεί να οδηγήσουν σε επαναλαμβανόμενες αποβολές. Ωστόσο, στον αντιρροπούμενο σακχαρώδη διαβήτη, ο κίνδυνος συνηθισμένων αποβολών δεν διαφέρει από αυτόν του γενικού πληθυσμού.
Ταυτόχρονα, η υψηλή συχνότητα εμφάνισης υποθυρεοειδισμού στον πληθυσμό απαιτεί έλεγχο με μέτρηση των επιπέδων TSH. Σε ασθενείς με συνηθισμένη αποβολή, η ανεπάρκεια της ωχρινικής φάσης παρατηρείται στο 20-60% των περιπτώσεων και τα υπερηχογραφικά σημάδια πολυκυστικών ωοθηκών στο 44-56%. Σύμφωνα με τη βιβλιογραφία, η επίδραση μεμονωμένων ορμονικών διαταραχών στον σχηματισμό του συμπλέγματος συμπτωμάτων της συνηθισμένης αποβολής παραμένει αμφιλεγόμενη. Οι μελέτες των M. Ogasawara et al. (1997) δεν αποκάλυψαν αξιόπιστες διαφορές στη συχνότητα τερματισμού της κύησης με και χωρίς LPI σε ασθενείς με δύο ή περισσότερες προηγούμενες αποβολές στο ιστορικό, εξαιρουμένων αυτοάνοσων, ανατομικών και μολυσματικών αιτιών.
Η ανεπάρκεια της λειτουργίας του ωχρού σωματίου μπορεί να είναι αποτέλεσμα μιας σειράς δυσμενών παραγόντων:
- διαταραχές στην έκκριση FSH και LH στην πρώτη φάση του εμμηνορροϊκού κύκλου.
- πρώιμη ή, αντίθετα, πολύ καθυστερημένη κορύφωση της απελευθέρωσης LH.
- υποοιστρογονισμός ως συνέπεια ανεπαρκούς ωοθυλακιογένεσης. Όλες αυτές οι καταστάσεις δεν υπόκεινται σε διόρθωση με θεραπεία υποκατάστασης με φάρμακα γεσταγόνου στην μετεγχειρητική περίοδο. Προοπτικές μελέτες που διεξήχθησαν από τους L. Regan et al. έδειξαν σημαντική αύξηση στη συχνότητα των αποβολών σε ασθενείς με υπερέκκριση LH την 8η ημέρα του εμμηνορροϊκού κύκλου σε σύγκριση με γυναίκες με φυσιολογικά επίπεδα LH στο αίμα (65% και 12% των αποβολών, αντίστοιχα). Η βλαβερή επίδραση μιας άκαιρης αύξησης της LH σχετίζεται με την πρόωρη επανέναρξη της δεύτερης μειωτικής διαίρεσης και της ωορρηξίας ενός ανώριμου ωαρίου, καθώς και με την επαγωγή παραγωγής ανδρογόνων από τα κύτταρα της θήκης, μαζί με μειωμένη υποδοχή του ενδομητρίου υπό την επίδραση της ανεπάρκειας γεσταγόνου. Ωστόσο, η προκαταρκτική μείωση των προεγχειρητικών επιπέδων LH με αγωνιστές ορμόνης απελευθέρωσης γοναδοτροπίνης χωρίς πρόσθετα μέτρα που αποσκοπούν στην παράταση της επακόλουθης εγκυμοσύνης δεν παρέχει την αναμενόμενη μείωση της συχνότητας των αποβολών.
Το χρυσό πρότυπο για τη διάγνωση της NLF είναι η ιστολογική εξέταση υλικού που λαμβάνεται από βιοψία ενδομητρίου στη δεύτερη φάση του κύκλου σε διάστημα 2 εμμηνορροϊκών κύκλων.
Η διάγνωση άλλων αιτιών δυσλειτουργίας της ωορρηξίας, όπως η υπερπρολακτιναιμία, ο υποθυρεοειδισμός, η λειτουργική περίσσεια ανδρογόνων (ωοθηκών ή επινεφριδίων), πρέπει να συνοδεύεται από τη συνταγογράφηση κατάλληλης θεραπείας.
Διαγνωστικά
Ιστορικό και κλινική εξέταση
- Ιστορικό. Παράγοντες που πρέπει να ληφθούν υπόψη: όψιμη εμμηναρχή, ακανόνιστος κύκλος εμμήνου ρύσεως (ολιγομηνόρροια, αμηνόρροια, απότομη αύξηση βάρους, απώλεια βάρους, υπογονιμότητα, συνήθεις πρώιμες αποβολές).
- Εξέταση: σωματότυπος, ύψος, σωματικό βάρος, υπερτρίχωση, σοβαρότητα δευτερογενών σεξουαλικών χαρακτηριστικών, παρουσία ραβδώσεων, εξέταση μαστικών αδένων για γαλακτόρροια.
- Λειτουργικές διαγνωστικές εξετάσεις: μέτρηση της θερμοκρασίας του ορθού κατά τη διάρκεια 3 εμμηνορροϊκών κύκλων.
Ειδικές ερευνητικές μέθοδοι
- Ορμονική μελέτη:
- στην 1η φάση του εμμηνορροϊκού κύκλου (7-8η ημέρα) – προσδιορισμός της περιεκτικότητας σε FSH, LH, προλακτίνη, TSH, τεστοστερόνη, 17-υδροξυπρογεστερόνη (17-OP), DHEAS.
- στη 2η φάση του εμμηνορροϊκού κύκλου (21-22 ημέρες) – προσδιορισμός της περιεκτικότητας σε προγεστερόνη (οι κανονιστικοί δείκτες των επιπέδων προγεστερόνης είναι πολύ μεταβλητοί, η μέθοδος δεν μπορεί να χρησιμοποιηθεί χωρίς να ληφθούν υπόψη άλλοι παράγοντες).
- Υπέρηχος:
- στην 1η φάση του εμμηνορροϊκού κύκλου (5-7η ημέρα) – διάγνωση ενδομητρικής παθολογίας, πολυκυστικών ωοθηκών.
- στη 2η φάση του εμμηνορροϊκού κύκλου (20-21 ημέρες) – μέτρηση του πάχους του ενδομητρίου (φυσιολογικό 10-11 mm, συσχετίζεται με την περιεκτικότητα σε προγεστερόνη).
- Μια βιοψία ενδομητρίου για την επαλήθευση του NLF πραγματοποιείται 2 ημέρες πριν από την αναμενόμενη έμμηνο ρύση (την 26η ημέρα με κύκλο 28 ημερών). Αυτή η μέθοδος χρησιμοποιείται σε περιπτώσεις όπου η διάγνωση είναι ασαφής. Για να μελετηθούν οι αλλαγές στο ενδομήτριο κατά την περίοδο του λεγόμενου "παραθύρου εμφύτευσης", η βιοψία πραγματοποιείται την 6η ημέρα μετά την ωορρηξία.
Θεραπεία
Κατά τη διάγνωση της NLF (σύμφωνα με τα διαγράμματα θερμοκρασίας του ορθού, η διάρκεια της 2ης φάσης είναι μικρότερη από 11 ημέρες, παρατηρείται σταδιακή αύξηση της θερμοκρασίας, ανεπαρκής εκκριτικός μετασχηματισμός του ενδομητρίου σύμφωνα με δεδομένα βιοψίας ενδομητρίου, χαμηλά επίπεδα προγεστερόνης στον ορό του αίματος), είναι απαραίτητο να εντοπιστεί η αιτία τέτοιων διαταραχών.
Εάν η NLF συνοδεύεται από υπερπρολακτιναιμία, πραγματοποιείται μαγνητική τομογραφία εγκεφάλου. Μια εναλλακτική μέθοδος είναι η ακτινογραφία του κρανίου (περιοχή του τουρκικού εφιππίου).
Το πρώτο στάδιο στην υπερπρολακτιναιμία είναι ο αποκλεισμός του αδενώματος της υπόφυσης, το οποίο απαιτεί χειρουργική θεραπεία. Ελλείψει σημαντικών αλλαγών, η υπερπρολακτιναιμία θεωρείται λειτουργική και συνταγογραφείται θεραπεία με βρωμοκρυπτίνη για την ομαλοποίηση των επιπέδων προλακτίνης. Η αρχική δόση βρωμοκρυπτίνης είναι 1,25 mg/ημέρα για 2 εβδομάδες, μετά την παρακολούθηση των επιπέδων προλακτίνης, εάν οι δείκτες δεν ομαλοποιηθούν, η δόση αυξάνεται στα 2,5 mg/ημέρα. Με σημαντική αύξηση των επιπέδων προλακτίνης, η αρχική δόση είναι 2,5 mg/ημέρα. Εάν συμβεί εγκυμοσύνη, η βρωμοκρυπτίνη πρέπει να διακοπεί.
Εάν ανιχνευθεί υποθυρεοειδισμός, η φύση της παθολογίας του θυρεοειδούς προσδιορίζεται σε συνεργασία με έναν ενδοκρινολόγο. Σε κάθε περίπτωση, ενδείκνυται ημερήσια θεραπεία με λεβοθυροξίνη νατρίου, η δόση επιλέγεται ξεχωριστά μέχρι να ομαλοποιηθεί το επίπεδο TSH. Εάν εμφανιστεί εγκυμοσύνη, η θεραπεία με λεβοθυροξίνη νατρίου θα πρέπει να συνεχιστεί. Το ζήτημα της σκοπιμότητας αύξησης της δόσης κατά το πρώτο τρίμηνο της εγκυμοσύνης αποφασίζεται σε συνεργασία με έναν ενδοκρινολόγο μετά τη λήψη των αποτελεσμάτων ορμονικής εξέτασης (επίπεδο TSH, ελεύθερη θυροξίνη).
Η διόρθωση της NLF πραγματοποιείται με έναν από τους δύο τρόπους. Ο πρώτος τρόπος είναι η διέγερση της ωορρηξίας και ο δεύτερος τρόπος είναι η θεραπεία υποκατάστασης με παρασκευάσματα προγεστερόνης.
Η πρώτη θεραπευτική επιλογή είναι η διέγερση της ωορρηξίας με κιτρική κλομιφαίνη. Αυτή η θεραπευτική μέθοδος βασίζεται στο γεγονός ότι οι περισσότερες διαταραχές της ωχρινικής φάσης εντοπίζονται στην ωοθυλακική φάση του κύκλου. Τα σταθερά μειωμένα επίπεδα προγεστερόνης στη 2η φάση είναι συνέπεια της διαταραχής της ωοθυλακιογένεσης στην 1η φάση του κύκλου. Αυτή η διαταραχή θα διορθωθεί με μεγαλύτερη επιτυχία με χαμηλές δόσεις κιτρικής κλομιφαίνης στην πρώιμη ωοθυλακική φάση παρά με τη συνταγογράφηση προγεστερόνης στη 2η φάση του κύκλου.
Στον 1ο κύκλο, η δόση της κιτρικής κλομιφαίνης είναι 50 mg/ημέρα από την 5η έως την 9η ημέρα του εμμηνορροϊκού κύκλου. Η αποτελεσματικότητα παρακολουθείται χρησιμοποιώντας διαγράμματα θερμοκρασίας ορθού, μετρήσεις επιπέδων προγεστερόνης στη 2η φάση του κύκλου ή δυναμικό υπερηχογράφημα. Εάν δεν υπάρχει επαρκές αποτέλεσμα στον 2ο κύκλο διέγερσης της ωορρηξίας, η δόση της κιτρικής κλομιφαίνης θα πρέπει να αυξηθεί στα 100 mg/ημέρα από την 5η έως την 9η ημέρα του κύκλου. Η μέγιστη δυνατή δόση στον 3ο κύκλο διέγερσης της ωορρηξίας είναι 150 mg/ημέρα. Μια τέτοια αύξηση της δόσης είναι δυνατή μόνο εάν το φάρμακο είναι καλά ανεκτό (χωρίς έντονο πόνο στην κάτω κοιλιακή χώρα και στην κάτω πλάτη και χωρίς άλλα σημάδια υπερδιέγερσης των ωοθηκών).
Η δεύτερη επιλογή θεραπείας: θεραπεία υποκατάστασης με σκευάσματα προγεστερόνης, τα οποία προάγουν τον πλήρη εκκριτικό μετασχηματισμό του ενδομητρίου, γεγονός που δίνει το απαραίτητο αποτέλεσμα σε ασθενείς με συνηθισμένη αποβολή με διατηρημένη ωορρηξία. Επιπλέον, τα τελευταία χρόνια έχει διαπιστωθεί ότι η χορήγηση σκευασμάτων προγεστερόνης έχει όχι μόνο ορμονική, αλλά και ανοσοτροποποιητική δράση, καταστέλλοντας τις αντιδράσεις απόρριψης από ανοσοεπαρκή κύτταρα στο ενδομήτριο. Συγκεκριμένα, έχει περιγραφεί παρόμοια δράση για τη διυδρογεστερόνη σε δόση 20 mg/ημέρα. Για τους σκοπούς της θεραπείας υποκατάστασης, η διυδρογεστερόνη χρησιμοποιείται σε δόση 20 mg/ημέρα από το στόμα ή η μικρονισμένη προγεστερόνη κολπικά σε δόση 200 mg/ημέρα. Η θεραπεία πραγματοποιείται τη 2η ημέρα μετά την ωορρηξία (την ημέρα μετά την αύξηση της θερμοκρασίας του ορθού) και συνεχίζεται για 10 ημέρες. Εάν συμβεί εγκυμοσύνη, η θεραπεία με σκευάσματα προγεστερόνης θα πρέπει να συνεχιστεί.
Η σύγχρονη έρευνα δεν έχει επιβεβαιώσει την αποτελεσματικότητα της ανθρώπινης χοριακής γοναδοτροπίνης στη θεραπεία των επαναλαμβανόμενων αποβολών.
Σε περίπτωση υπερανδρογονισμού (ωοθηκικής ή επινεφριδιακής γένεσης) σε ασθενείς με συνήθη αποβολή, ενδείκνυται φαρμακευτική αγωγή λόγω της επίδρασης των ανδρογόνων στην πληρότητα της ωορρηξίας και στην κατάσταση του ενδομητρίου. Σε περίπτωση διαταραχής της βιοσύνθεσης των επινεφριδιακών ανδρογόνων, είναι δυνατή η ανδρογόνος επίδρασή τους στο θηλυκό έμβρυο, επομένως η θεραπεία με στεροειδή πραγματοποιείται προς το συμφέρον του εμβρύου.
Υπερανδρογονισμός ωοθηκικής προέλευσης (πολυκυστικές ωοθήκες)
Ιστορικό, κλινική εξέταση και αποτελέσματα ειδικών εξετάσεων
- Ιστορικό: όψιμη εμμηναρχή, διαταραχές του εμμηνορροϊκού κύκλου όπως ολιγομηνόρροια (συνήθως πρωτοπαθής, λιγότερο συχνά δευτεροπαθής). Οι εγκυμοσύνες είναι σπάνιες, συνήθως διακόπτονται αυθόρμητα στο πρώτο τρίμηνο, με μεγάλες περιόδους υπογονιμότητας μεταξύ των κυήσεων.
- Εξέταση: υπερτρίχωση, ακμή, ραγάδες, υψηλός δείκτης μάζας σώματος (προαιρετικά).
- Διαγράμματα θερμοκρασίας ορθού: οι ανωορρηκτικοί κύκλοι εναλλάσσονται με κύκλους με ωορρηξία και NLF.
- Ορμονική εξέταση: υψηλά επίπεδα τεστοστερόνης, τα επίπεδα FSH και LH μπορεί να είναι αυξημένα, ο λόγος LH/FSH είναι μεγαλύτερος από 3. Υπερηχογράφημα: πολυκυστικές ωοθήκες.
Θεραπεία
Μη φαρμακευτική αγωγή
Απώλεια βάρους - διαιτοθεραπεία, σωματική δραστηριότητα.
Φαρμακευτική αγωγή
- Ορλιστάτη σε δόση 120 mg με κάθε κύριο γεύμα. Η διάρκεια του μαθήματος καθορίζεται λαμβάνοντας υπόψη την επίδραση και την ανεκτικότητα.
- Προκαταρκτική μείωση της τεστοστερόνης με παρασκευάσματα που περιέχουν οξική κυπροτερόνη (2 mg) και EE (35 mcg) για 3 εμμηνορροϊκούς κύκλους.
- Διακοπή αντισυλληπτικών, ορμονική υποστήριξη της δεύτερης φάσης του κύκλου (θεραπεία με γεσταγόνο) - διδρογεστερόνη σε δόση 20 mg/ημέρα από την 16η έως την 25η ημέρα του εμμηνορροϊκού κύκλου. Εάν δεν υπάρξει αυθόρμητη ωορρηξία, προχωρήστε στο επόμενο στάδιο.
- Διέγερση της ωορρηξίας με κιτρικό κλομιφαίνιο σε αρχική δόση 50 mg/ημέρα από την 5η έως την 9η ημέρα του εμμηνορροϊκού κύκλου με ταυτόχρονη θεραπεία με προγεσταγόνα (διδρογεστερόνη σε δόση 20 mg/ημέρα από την 16η έως την 25η ημέρα του κύκλου) και δεξαμεθαζόνη (0,5 mg).
- Ελλείψει εγκυμοσύνης, η δόση της κιτρικής κλομιφαίνης αυξάνεται στα 100-150 mg/ημέρα με τη χορήγηση προγεσταγόνων στη δεύτερη φάση του κύκλου και δεξαμεθαζόνης (0,5 mg). Έχει διαπιστωθεί ότι, αν και η δεξαμεθαζόνη μειώνει μόνο το επίπεδο των επινεφριδιακών ανδρογόνων, η ωορρηξία και η σύλληψη συμβαίνουν σημαντικά συχνότερα με τη θεραπεία με κιτρική κλομιφαίνη και δεξαμεθαζόνη παρά με τη χρήση μόνο της κιτρικής κλομιφαίνης [12].
- Πραγματοποιούνται τρεις κύκλοι διέγερσης της ωορρηξίας, μετά τους οποίους συνιστάται διάλειμμα τριών εμμηνορροϊκών κύκλων με γεσταγονική υποστήριξη και απόφαση για χειρουργική θεραπεία με λαπαροσκοπική πρόσβαση (σφηνοειδής εκτομή των ωοθηκών, εξάτμιση με λέιζερ).
Περαιτέρω διαχείριση του ασθενούς
Η διαχείριση της εγκυμοσύνης θα πρέπει να συνοδεύεται από γεσταγόνο υποστήριξη έως και τις 16 εβδομάδες κύησης (δυδρογεστερόνη σε δόση 20 mg/ημέρα ή μικρονισμένη προγεστερόνη σε δόση 200 mg/ημέρα), η δεξαμεθαζόνη συνταγογραφείται μόνο στο πρώτο τρίμηνο της κύησης. Η παρακολούθηση είναι απαραίτητη για την έγκαιρη διάγνωση της ισθμικής-τραχηλικής ανεπάρκειας και, εάν είναι απαραίτητο, τη χειρουργική διόρθωσή της.
Υπερανδρογονισμός των επινεφριδίων (εφηβικό και μετεφηβικό αδρενογενετικό σύνδρομο)
Το αδρενογενετικό σύνδρομο (AGS) είναι μια κληρονομική ασθένεια που σχετίζεται με διαταραχή στη σύνθεση ορμονών του φλοιού των επινεφριδίων λόγω βλάβης σε γονίδια που είναι υπεύθυνα για τη σύνθεση ορισμένων ενζυμικών συστημάτων. Η ασθένεια κληρονομείται με αυτοσωμικό υπολειπόμενο τρόπο με τη μετάδοση μεταλλαγμένων γονιδίων και από τους δύο γονείς, οι οποίοι είναι υγιείς φορείς.
Στο 90% των περιπτώσεων, το αδρενογενετικό σύνδρομο προκαλείται από μεταλλάξεις στο γονίδιο CYP21B, που οδηγούν σε διαταραχή της σύνθεσης της 21-υδροξυλάσης.
Ιστορικό, κλινική εξέταση και αποτελέσματα ειδικών εξετάσεων
- Ιστορικό: όψιμη εμμηναρχή, ελαφρώς παρατεταμένος εμμηνορροϊκός κύκλος, πιθανή ολιγομηνόρροια, αυθόρμητες αποβολές στο πρώτο τρίμηνο, πιθανή υπογονιμότητα.
- Εξέταση: ακμή, υπερτρίχωση, ανδροειδής σωματότυπος (φαρδείς ώμοι, στενή λεκάνη), υπερτροφία κλειτορίδας.
- Διαγράμματα θερμοκρασίας ορθού: οι ανωορρηκτικοί κύκλοι εναλλάσσονται με κύκλους με ωορρηξία και NLF.
- Ορμονική εξέταση: υψηλά επίπεδα 17-OP, DHEAS.
- Υπερηχογράφημα: οι ωοθήκες είναι αμετάβλητες.
Ένα παθογνωμονικό σημάδι εκτός της εγκυμοσύνης είναι η αύξηση της συγκέντρωσης της 17-OP στο πλάσμα του αίματος.
Επί του παρόντος, για τη διάγνωση της λανθάνουσας, μη κλασικής μορφής επινεφριδιακής υπερανδρογοναιμίας χρησιμοποιείται μια εξέταση με ACTH. Για αυτήν την εξέταση χρησιμοποιείται το Synacthen - ένα συνθετικό πολυπεπτίδιο που έχει τις ιδιότητες της ενδογενούς ACTH, δηλαδή διεγείρει τις αρχικές φάσεις σύνθεσης στεροειδών ορμονών από τη χοληστερόλη στα επινεφρίδια.
Δοκιμασία συνακτένης (ανάλογο ACTH): 1 ml (0,5 mg) συνακτένης εγχέεται υποδορίως στον ώμο, η αρχική περιεκτικότητα σε 17-OP και κορτιζόλη προσδιορίζεται πρώτα στο πρωινό δείγμα πλάσματος αίματος 9 ωρών. Λαμβάνεται δείγμα αίματος ελέγχου 9 ώρες μετά την ένεση για να προσδιοριστεί το επίπεδο 17-OP και κορτιζόλης. Ο δείκτης προσδιορισμού (D) υπολογίζεται στη συνέχεια χρησιμοποιώντας τον τύπο:
D = 0,052 × 17-OP + 0,005 × Κορτιζόλη/17-OP - 0,018 × Κορτιζόλη/17-OP
Εάν ο συντελεστής D είναι μικρότερος ή ίσος με 0,069, αυτό υποδηλώνει την απουσία επινεφριδιακής υπερανδρογοναιμίας. Εάν ο συντελεστής D είναι μεγαλύτερος από 0,069, θα πρέπει να ληφθεί υπόψη ότι η υπερανδρογοναιμία προκαλείται από δυσλειτουργία των επινεφριδίων.
Φαρμακευτική αγωγή
Η βασική θεραπεία για τον υπερανδρογονισμό λόγω ανεπάρκειας 21-υδροξυλάσης είναι τα γλυκοκορτικοειδή, τα οποία χρησιμοποιούνται για την καταστολή της υπερβολικής έκκρισης ανδρογόνων.
Περαιτέρω διαχείριση του ασθενούς
Λόγω της ανδρογόνου δράσης των μητρικών ανδρογόνων στο έμβρυο, με καθιερωμένη διάγνωση επινεφριδιακής υπερανδρογοναιμίας, η θεραπεία με δεξαμεθαζόνη σε αρχική δόση 0,25 mg συνταγογραφείται πριν από την εγκυμοσύνη και συνεχίζεται σε ξεχωριστά επιλεγμένη δόση (από 0,5 έως 1 mg) καθ' όλη τη διάρκεια της εγκυμοσύνης. Σε μια γυναίκα με συνήθη αποβολή που πάσχει από επινεφριδιακή υπερανδρογοναιμία, είναι ακατάλληλο να ακυρωθεί η θεραπεία, καθώς η συχνότητα των αποβολών χωρίς θεραπεία φτάνει το 14%, με συνέχιση - 9%.
Λαμβάνοντας υπόψη το γεγονός ότι οι ασθενείς με αδρενογεννητικό σύνδρομο μπορούν να μεταδώσουν αυτό το γονίδιο στο έμβρυο, είναι απαραίτητο να διεξαχθεί προγεννητική διάγνωση: στις 17-18 εβδομάδες κύησης, συνταγογραφείται εξέταση αίματος για τον προσδιορισμό της περιεκτικότητας της 17-OP στη μητέρα. Εάν το επίπεδο της ορμόνης στο αίμα είναι αυξημένο, προσδιορίζεται η συγκέντρωσή της στο αμνιακό υγρό. Εάν η περιεκτικότητα της 17-OP στο αμνιακό υγρό είναι αυξημένη, διαγιγνώσκεται αδρενογεννητικό σύνδρομο στο έμβρυο. Δυστυχώς, είναι αδύνατο να προσδιοριστεί η σοβαρότητα του αδρενογεννητικού συνδρόμου (ήπια ή σοβαρή μορφή με απώλεια αλάτων) από το επίπεδο της 17-OP στο αμνιακό υγρό. Το ζήτημα της διατήρησης της εγκυμοσύνης σε αυτή την περίπτωση αποφασίζεται από τους γονείς.
Εάν ο πατέρας του παιδιού είναι φορέας του γονιδίου του αδρενογεννητικού συνδρόμου και έχουν υπάρξει περιπτώσεις παιδιών που γεννήθηκαν με αυτό το σύνδρομο στην οικογένεια, τότε ο ασθενής, ακόμη και χωρίς υπερανδρογοναιμία των επινεφριδίων, λαμβάνει δεξαμεθαζόνη προς όφελος του εμβρύου (για την πρόληψη της αρρενοποίησης του θηλυκού εμβρύου) σε δόση 20 mcg/kg σωματικού βάρους, μέγιστο 1,5 mg/ημέρα σε 2-3 δόσεις μετά τα γεύματα. Στις 17-18 εβδομάδες, αφού αποφασιστεί το φύλο του εμβρύου και η έκφραση του γονιδίου του αδρενογεννητικού συνδρόμου (με βάση τα αποτελέσματα της αμνιοπαρακέντησης), η θεραπεία συνεχίζεται μέχρι το τέλος της εγκυμοσύνης εάν το έμβρυο είναι κορίτσι με αδρενογεννητικό σύνδρομο. Εάν το έμβρυο είναι αγόρι ή κορίτσι που δεν είναι φορέας του γονιδίου του αδρενογεννητικού συνδρόμου, η δεξαμεθαζόνη μπορεί να διακοπεί.
Εάν μια γυναίκα με συνήθη αποβολή πάσχει από επινεφριδιακή υπερανδρογοναιμία, τότε η θεραπεία με δεξαμεθαζόνη πραγματοποιείται καθ' όλη τη διάρκεια της εγκυμοσύνης και διακόπτεται μόνο μετά τον τοκετό. Την 3η ημέρα μετά τον τοκετό, η δόση της δεξαμεθαζόνης μειώνεται σταδιακά (κατά 0,125 mg κάθε 3 ημέρες) μέχρι την πλήρη διακοπή της στην περίοδο μετά τον τοκετό.
Υπερανδρογονισμός μικτής γένεσης (ωοθηκών και επινεφριδίων)
Ιστορικό, κλινική εξέταση και αποτελέσματα ειδικών εξετάσεων
- Ιστορικό: όψιμη εμμηναρχή, διαταραχές του εμμηνορροϊκού κύκλου όπως ολιγομηνόρροια (συνήθως πρωτοπαθής, λιγότερο συχνά δευτεροπαθής), αμηνόρροια, πιθανοί τραυματισμοί, εγκεφαλικές διασείσεις. Οι εγκυμοσύνες είναι σπάνιες, συνήθως διακόπτονται αυθόρμητα στο πρώτο τρίμηνο, μεγάλες περίοδοι υπογονιμότητας μεταξύ των κυήσεων.
- Φυσική εξέταση: υπερτρίχωση, ακμή, ραβδώσεις, μελανίζουσα ακάνθωση, υψηλός δείκτης μάζας σώματος, υπέρταση.
- Διαγράμματα θερμοκρασίας ορθού: οι ανωορρηκτικοί κύκλοι εναλλάσσονται με κύκλους με ωορρηξία και NLF.
- Ορμονική εξέταση: υψηλά επίπεδα τεστοστερόνης, μπορεί να είναι αυξημένα τα επίπεδα FSH και LH, λόγος LH/FSH μεγαλύτερος από 3, υψηλή DHEAS, επίπεδα 17-OP, υπερπρολακτιναιμία.
- Υπερηχογράφημα: πολυκυστικές ωοθήκες.
- Ηλεκτροεγκεφαλογράφημα: αλλαγές στη βιοηλεκτρική δραστηριότητα του εγκεφάλου.
- Υπερινσουλιναιμία, διαταραχή του μεταβολισμού των λιπιδίων (υψηλή χοληστερόλη, λιποπρωτεΐνες χαμηλής πυκνότητας και λιποπρωτεΐνες πολύ χαμηλής πυκνότητας), μειωμένη ανοχή στη γλυκόζη ή αυξημένα επίπεδα γλυκόζης στο αίμα.
Θεραπεία
Μη φαρμακευτική αγωγή
Απώλεια βάρους (δίαιτα χαμηλών θερμίδων, σωματική δραστηριότητα).
Φαρμακευτική αγωγή
Το πρώτο στάδιο - παρουσία αντίστασης στην ινσουλίνη, συνιστάται η συνταγογράφηση μετφορμίνης σε ημερήσια δόση 1000-1500 mg για την αύξηση της ευαισθησίας στην ινσουλίνη.
Το δεύτερο στάδιο - σε περίπτωση σοβαρών διαταραχών του εμμηνορροϊκού κύκλου και υψηλών επιπέδων τεστοστερόνης, συνιστάται η συνταγογράφηση φαρμάκων με αντιανδρογόνο δράση που περιέχουν οξική κυπροτερόνη (2 mg) και αιθινυλοιστραδιόλη (35 mcg) για 3 μήνες.
Το τρίτο στάδιο είναι η διέγερση της ωορρηξίας ακολουθούμενη από γεσταγόνο υποστήριξη (το σχήμα περιγράφεται παραπάνω) και λήψη δεξαμεθαζόνης σε ημερήσια δόση 0,25-0,5 mg.
Σε περίπτωση υπερπρολακτιναιμίας και υποθυρεοειδισμού, θα πρέπει να πραγματοποιείται κατάλληλη διόρθωση του φαρμάκου σε κύκλους διέγερσης ωορρηξίας. Εάν συμβεί εγκυμοσύνη, η βρωμοκρυπτίνη θα πρέπει να διακόπτεται και η λεβοθυροξίνη θα πρέπει να συνεχιστεί.
Εάν η διέγερση της ωορρηξίας είναι αναποτελεσματική, θα πρέπει να αποφασιστεί το ζήτημα της συνταγογράφησης άμεσων επαγωγέων ωορρηξίας, η σκοπιμότητα χειρουργικής θεραπείας πολυκυστικών ωοθηκών ή η εξωσωματική γονιμοποίηση.
Περαιτέρω διαχείριση του ασθενούς
Σε ασθενείς με μεταβολικό σύνδρομο, η εγκυμοσύνη συχνά περιπλέκεται από αρτηριακή υπέρταση, νεφροπάθεια, υπερπηκτικότητα, σε σχέση με την οποία είναι απαραίτητο να παρακολουθείται η αρτηριακή πίεση, τα αιμοστασιογραφήματα από τα πρώιμα στάδια της εγκυμοσύνης και να διορθώνονται οι αναδυόμενες διαταραχές (εάν είναι απαραίτητο) με αντιυπερτασικά φάρμακα, αντιαιμοπεταλιακούς παράγοντες και αντιπηκτικά. Τα γεσταγόνα φάρμακα συνταγογραφούνται έως και 16 εβδομάδες κύησης - διδρογεστερόνη σε δόση 20 mg / ημέρα ή μικρονισμένη προγεστερόνη σε δόση 200 mg / ημέρα σε 2 δόσεις.
Όλες οι γυναίκες με υπερανδρογοναιμία αποτελούν ομάδα κινδύνου για την ανάπτυξη ισθμικής-τραχηλικής ανεπάρκειας. Η παρακολούθηση της κατάστασης του τραχήλου της μήτρας θα πρέπει να πραγματοποιείται από την 16η εβδομάδα της εγκυμοσύνης, εάν είναι απαραίτητο - χειρουργική διόρθωση της ισθμικής-τραχηλικής ανεπάρκειας.
Ανοσολογικές αιτίες συνηθισμένης αποβολής
Είναι γνωστό ότι περίπου το 80% όλων των προηγουμένως ανεξήγητων περιπτώσεων επαναλαμβανόμενων αποβολών (μετά τον αποκλεισμό γενετικών, ανατομικών, ορμονικών αιτιών) σχετίζονται με ανοσολογικές διαταραχές. Διακρίνονται αυτοάνοσες και αλλοάνοσες διαταραχές, που οδηγούν σε καθιερωμένη αποβολή.
Στις αυτοάνοσες διεργασίες, οι ίδιοι οι ιστοί του ανοσοποιητικού συστήματος γίνονται αντικείμενο επιθετικότητας, δηλαδή η ανοσολογική απόκριση στρέφεται εναντίον των δικών του αντιγόνων. Σε αυτή την περίπτωση, το έμβρυο υποφέρει δευτερογενώς ως αποτέλεσμα βλάβης στους ιστούς της μητέρας.
Στις αλλοάνοσες διαταραχές, η ανοσολογική απόκριση μιας γυναίκας στρέφεται έναντι εμβρυϊκών/εμβρυϊκών αντιγόνων που λαμβάνονται από τον πατέρα και τα οποία είναι δυνητικά ξένα προς το σώμα της μητέρας.
Οι αυτοάνοσες διαταραχές που συναντώνται συχνότερα σε ασθενείς με συνηθισμένη αποβολή περιλαμβάνουν την παρουσία αντιφωσφολιπιδικών, αντιθυρεοειδικών και αντιπυρηνικών αυτοαντισωμάτων στον ορό. Έτσι, έχει διαπιστωθεί ότι το 31% των γυναικών με συνηθισμένη αποβολή εκτός εγκυμοσύνης έχουν αυτοαντισώματα έναντι της θυρεοσφαιρίνης και της θυρεοειδικής υπεροξειδάσης (αυτοαντισώματα θυρεοειδικών μικροσωμικών [θυρεοειδικής υπεροξειδάσης]). Σε αυτές τις περιπτώσεις, ο κίνδυνος αυθόρμητης αποβολής στο πρώτο τρίμηνο της εγκυμοσύνης αυξάνεται στο 20%. Στην συνηθισμένη αποβολή, η παρουσία αντιπυρηνικών και αντιθυρεοειδικών αντισωμάτων υποδεικνύει την ανάγκη για περαιτέρω εξέταση για τον εντοπισμό της αυτοάνοσης διαδικασίας και την επαλήθευση της διάγνωσης.
Το αντιφωσφολιπιδικό σύνδρομο (APS) παραμένει μια γενικά αναγνωρισμένη αυτοάνοση πάθηση που οδηγεί σε θάνατο εμβρύου/κυήματος.
Αλλοάνοσες διαταραχές
Επί του παρόντος, οι αλλοανοσοποιητικές διεργασίες που οδηγούν σε απόρριψη του εμβρύου περιλαμβάνουν την παρουσία αυξημένου (περισσότερο από 3) αριθμού κοινών αντιγόνων του συστήματος του μείζονος συμπλέγματος ιστοσυμβατότητας στους συζύγους (συχνά παρατηρείται σε γάμους εξ αίματος), χαμηλά επίπεδα παραγόντων αποκλεισμού στον ορό της μητέρας, αυξημένα επίπεδα φυσικών κυττάρων φονέων (κύτταρα NK CD56, CD16) στο ενδομήτριο και στο περιφερικό αίμα της μητέρας τόσο εκτός όσο και κατά τη διάρκεια της εγκυμοσύνης, υψηλά επίπεδα συγκέντρωσης ενός αριθμού κυτοκινών στο ενδομήτριο και στον ορό του αίματος, ιδίως γ-ιντερφερόνης, παράγοντα νέκρωσης όγκων α, ιντερλευκίνες-1 και 2.
Επί του παρόντος, οι αλλοανοσοποιητικοί παράγοντες που οδηγούν σε πρόωρες αποβολές κύησης και οι τρόποι διόρθωσης των παραπάνω καταστάσεων βρίσκονται υπό μελέτη. Δεν υπάρχει συναίνεση σχετικά με τις μεθόδους θεραπείας. Σύμφωνα με ορισμένους ερευνητές, η ενεργητική ανοσοποίηση με λεμφοκύτταρα δότη δεν παράγει σημαντικό αποτέλεσμα, ενώ άλλοι συγγραφείς περιγράφουν ένα σημαντικό θετικό αποτέλεσμα με τέτοια ανοσοποίηση και θεραπεία με ανοσοσφαιρίνες.
Επί του παρόντος, ένας από τους ανοσοτροποποιητικούς παράγοντες στην πρώιμη εγκυμοσύνη είναι η προγεστερόνη. Συγκεκριμένα, μελέτες έχουν αποδείξει τον ρόλο της διδρογεστερόνης σε ημερήσια δόση 20 mg σε γυναίκες με συνήθη αποβολή στο πρώτο τρίμηνο της εγκυμοσύνης με αυξημένο επίπεδο κυττάρων CD56 στο ενδομήτριο.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Γενετικά καθορισμένες θρομβοφιλίες
Οι ακόλουθες μορφές γενετικά καθορισμένης θρομβοφιλίας θεωρούνται θρομβοφιλικές καταστάσεις κατά τη διάρκεια της εγκυμοσύνης που οδηγούν σε συνήθη αποβολή.
- Ανεπάρκεια αντιθρομβίνης III.
- Μετάλλαξη του παράγοντα V (μετάλλαξη Leiden).
- Ανεπάρκεια πρωτεΐνης C.
- Ανεπάρκεια πρωτεΐνης S.
- Μετάλλαξη γονιδίου προθρομβίνης G20210A.
- Υπερομοκυστεϊναιμία.
Η εξέταση για τον εντοπισμό σπάνιων αιτιών θρομβοφιλίας είναι απαραίτητη σε περιπτώσεις όπου υπήρχαν:
- οικογενειακό ιστορικό - θρομβοεμβολή πριν από την ηλικία των 40 ετών σε συγγενείς.
- αξιόπιστα επεισόδια φλεβικής και/ή αρτηριακής θρόμβωσης πριν από την ηλικία των 40 ετών·
- υποτροπιάζουσα θρόμβωση στον ασθενή και στους άμεσους συγγενείς.
- θρομβοεμβολικές επιπλοκές κατά τη διάρκεια της εγκυμοσύνης και μετά τον τοκετό κατά τη χρήση ορμονικής αντισύλληψης.
- επαναλαμβανόμενες αποβολές κύησης, θνησιγένεια, ενδομήτρια καθυστέρηση ανάπτυξης, αποκόλληση πλακούντα
- πρώιμη έναρξη προεκλαμψίας, σύνδρομο HELLP.
Λοιμώδη αίτια συνηθισμένης αποβολής
Ο ρόλος του μολυσματικού παράγοντα ως αιτίας συνηθισμένης αποβολής συζητείται ευρέως σήμερα. Είναι γνωστό ότι η πρωτοπαθής λοίμωξη στα πρώιμα στάδια της εγκυμοσύνης μπορεί να προκαλέσει βλάβη στο έμβρυο που είναι ασύμβατη με τη ζωή, η οποία οδηγεί σε σποραδικές αυθόρμητες αποβολές. Ωστόσο, η πιθανότητα επανενεργοποίησης της λοίμωξης ταυτόχρονα με την έκβαση επαναλαμβανόμενων αποβολών είναι αμελητέα. Επιπλέον, δεν έχουν βρεθεί μικροοργανισμοί που προκαλούν συνηθισμένη αποβολή προς το παρόν. Μελέτες τα τελευταία χρόνια έχουν δείξει ότι οι περισσότερες γυναίκες με συνηθισμένη αποβολή και χρόνια ενδομητρίτιδα έχουν επιπολασμό 2-3 ή περισσότερων τύπων υποχρεωτικών αναερόβιων μικροοργανισμών και ιών στο ενδομήτριο.
Σύμφωνα με την VM Sidelnikova et al., σε γυναίκες που πάσχουν από συνηθισμένη αποβολή, η διάγνωση χρόνιας ενδομητρίτιδας εκτός εγκυμοσύνης επιβεβαιώθηκε ιστολογικά στο 73,1% των περιπτώσεων και στο 86,7% παρατηρήθηκε επιμονή ευκαιριακών μικροοργανισμών στο ενδομήτριο, η οποία σίγουρα μπορεί να είναι η αιτία ενεργοποίησης ανοσοπαθολογικών διεργασιών. Η μικτή επίμονη ιογενής λοίμωξη (ιός απλού έρπητα, Coxsackie A, Coxsackie B, εντεροϊοί 68-71, κυτταρομεγαλοϊός) βρίσκεται σε ασθενείς με συνηθισμένη αποβολή σημαντικά συχνότερα από ό,τι σε γυναίκες με φυσιολογικό μαιευτικό ιστορικό. Οι K. Kohut et al. (1997) έδειξαν ότι το ποσοστό φλεγμονωδών αλλαγών στο ενδομήτριο και τον φθαρτικό ιστό σε ασθενείς με πρωτοπαθή επαναλαμβανόμενη αποβολή είναι σημαντικά υψηλότερο από ό,τι σε γυναίκες μετά από αποβολή με ιστορικό τουλάχιστον ενός τελειόμηνου τοκετού.
Ο βακτηριακός και ιικός αποικισμός του ενδομητρίου συνήθως προκύπτει από την αδυναμία του ανοσοποιητικού συστήματος και των μη ειδικών προστατευτικών δυνάμεων του σώματος (το σύστημα συμπληρώματος, η φαγοκυττάρωση) να εξαλείψουν πλήρως τον μολυσματικό παράγοντα και ταυτόχρονα, η εξάπλωσή του περιορίζεται από την ενεργοποίηση των Τ-λεμφοκυττάρων (Τ-βοηθητικά, φυσικοί φονείς) και των μακροφάγων. Σε όλες τις παραπάνω περιπτώσεις, εμφανίζεται επιμονή μικροοργανισμών, που χαρακτηρίζεται από την προσέλκυση μονοπύρηνων φαγοκυττάρων, φυσικών φονέων, Τ-βοηθητικών, που συνθέτουν διάφορες κυτοκίνες, στο σημείο της χρόνιας φλεγμονής. Προφανώς, μια τέτοια κατάσταση του ενδομητρίου εμποδίζει τη δημιουργία τοπικής ανοσοκαταστολής στην προεμφυτευτική περίοδο, η οποία είναι απαραίτητη για τον σχηματισμό ενός προστατευτικού φραγμού και την πρόληψη της απόρριψης ενός ημι-ξένου εμβρύου.
Από αυτή την άποψη, πριν από την εγκυμοσύνη, οι γυναίκες με συνήθη αποβολή θα πρέπει να διαγνωστούν με χρόνια ενδομητρίτιδα. Για να διαπιστωθεί ή να αποκλειστεί αυτή η διάγνωση, πραγματοποιείται βιοψία ενδομητρίου την 7η-8η ημέρα του εμμηνορροϊκού κύκλου με ιστολογική εξέταση, PCR και βακτηριολογική εξέταση του υλικού από την κοιλότητα της μήτρας. Κατά την επαλήθευση της διάγνωσης, η χρόνια ενδομητρίτιδα αντιμετωπίζεται σύμφωνα με τα πρότυπα για τη θεραπεία φλεγμονωδών ασθενειών των πυελικών οργάνων.

