Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Κάταγμα μηριαίου οστού: αιτίες, συμπτώματα, διάγνωση, θεραπεία
Τελευταία επισκόπηση: 07.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
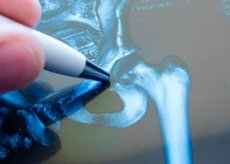
Κατάγματα εγγύς μηριαίου οστού
Κωδικός ICD-10
- S72.0. Κάταγμα του αυχένα του μηριαίου οστού.
- S72.1. Υπερτροχαντήριο κάταγμα.
- S72.2. Υποτροχαντήριο κάταγμα.
Ταξινόμηση
Γίνεται διάκριση μεταξύ των μέσων (ενδαρθρικών) και των πλάγιων (εξωαρθρικών) καταγμάτων. Τα πρώτα περιλαμβάνουν κατάγματα της κεφαλής και του αυχένα του μηριαίου οστού, τα δεύτερα περιλαμβάνουν τα μεσοτροχαντήρια, τα διατροχαντήρια και μεμονωμένα κατάγματα του μείζονος και του ελάσσονος τροχαντήρα.
Κατάγματα μέσου μηριαίου οστού
Επιδημιολογία
Τα κατάγματα της μηριαίας κεφαλής είναι σπάνια. Οι παραβιάσεις της ακεραιότητας του αυχένα της αντιπροσωπεύουν το 25% όλων των καταγμάτων του μηριαίου οστού.
Ταξινόμηση
Ανάλογα με την πορεία της γραμμής του κατάγματος, υπάρχουν υποκεφαλικά, διατραχηλικά και κατάγματα βάσης του αυχένα (βασικά).
Ανάλογα με τη θέση του άκρου κατά τη στιγμή του τραυματισμού, τα κατάγματα του μηριαίου αυχένα διακρίνονται σε απαγωγή και προσαγωγή.
Αιτιολογικό
Τα κατάγματα απαγωγής συμβαίνουν όταν πέφτετε πάνω σε πόδι που έχει απαχθεί στην άρθρωση του ισχίου. Σε αυτή την περίπτωση, η γωνία αυχένα-διάφυσης, η οποία κανονικά είναι 125-127°, αυξάνεται, γι' αυτό και τέτοια κατάγματα ονομάζονται και βαλγικά.
Όταν πέφτει στο προσφυκτικό πόδι, η γωνία αυχένα-διάφυσης μειώνεται (κατάγματα προσαγωγής ή ραιβότητας). Τα κατάγματα ραιβότητας είναι 4-5 φορές πιο συχνά.
Συμπτώματα
Τα κατάγματα του έσω μηριαίου αυχένα είναι πιο συχνά σε ηλικιωμένους όταν πέφτουν σε προσαγωγή ή απαγωγή του ποδιού. Μετά τον τραυματισμό, εμφανίζεται πόνος στην άρθρωση του ισχίου και χάνεται η ικανότητα στήριξης του άκρου.
Διαγνωστικά
Αναμνησία
Το αναμνηστικό δείχνει χαρακτηριστικό τραυματισμό.
Επιθεώρηση και κλινική εξέταση
Το τραυματισμένο άκρο περιστρέφεται προς τα έξω, μέτρια βραχύνεται. Η περιοχή της άρθρωσης του ισχίου παραμένει αμετάβλητη. Η ψηλάφηση αποκαλύπτει αυξημένο παλμό των μηριαίων αγγείων κάτω από τον βουβωνικό σύνδεσμο (σύμπτωμα SS Girgolava) και πόνο. Θετικά συμπτώματα αξονικού φορτίου και «κολλημένης φτέρνας»: οι ασθενείς δεν μπορούν να σηκώσουν ένα πόδι σε έκταση στην άρθρωση του γόνατος. Το άκρο βραχύνεται λόγω του λειτουργικού του μήκους.
Εργαστηριακές και οργανικές μελέτες
Η θέση του κατάγματος και το μέγεθος της γωνίας αυχένα-διάφυσης προσδιορίζονται από την ακτινογραφία.
Θεραπεία
Οι ασθενείς με κατάγματα μηριαίου αυχένα αντιμετωπίζονται χειρουργικά, με εξαίρεση τα κατάγματα βαλγικού οστού και τους τραυματισμούς σε περιπτώσεις γενικών αντενδείξεων για χειρουργική επέμβαση.
Συντηρητική θεραπεία
Η συντηρητική θεραπεία σε νέους ανθρώπους συνίσταται στην εφαρμογή ενός μεγάλου γύψου Whitman ισχίου με απαγωγή 30° και έσω στροφή για 3 μήνες. Στη συνέχεια, επιτρέπεται το περπάτημα με πατερίτσες χωρίς να ασκείται βάρος στο τραυματισμένο άκρο. Επιτρέπεται η φόρτιση το νωρίτερο 6 μήνες μετά τον τραυματισμό. Η ικανότητα εργασίας αποκαθίσταται μετά από 7-8 μήνες.
Σε ηλικιωμένους, ένας μεγάλος επίδεσμος ισχίου προκαλεί διάφορες επιπλοκές, επομένως είναι πιο σκόπιμο να εφαρμόζεται σκελετική έλξη στους μηριαίους κονδύλους για 8-10 εβδομάδες με φορτίο βάρους 3-6 κιλών. Το άκρο απάγεται κατά 20-30 ° και περιστρέφεται μέτρια προς τα μέσα. Συνιστάται πρώιμη θεραπευτική γυμναστική. Από την 7-10η ημέρα, οι ασθενείς επιτρέπεται να σηκωθούν στους αγκώνες τους, μαθαίνοντάς τους σταδιακά να κάθονται στο κρεβάτι και μετά από 2 μήνες - να στέκονται σε πατερίτσες χωρίς φορτίο στο άκρο. Οι περαιτέρω τακτικές είναι οι ίδιες όπως μετά την αφαίρεση του γύψου.
Χειρουργική θεραπεία
Ο οστικός κάλλος, όπως έχει ειπωθεί προηγουμένως, αναπτύσσεται από το ενδόστεο, το περιόστεο, το ενδιάμεσο, το παραοστικό από τους γειτονικούς μύες και τον πρωτογενή θρόμβο αίματος, και για πλήρη επανορθωτική αναγέννηση, είναι απαραίτητη η καλή παροχή αίματος. Σε περίπτωση κατάγματος του μηριαίου αυχένα, το κεντρικό θραύσμα στερείται σχεδόν πλήρως της διατροφής, καθώς η παροχή αίματος προέρχεται από τη μετάφυση από το σημείο πρόσδεσης της κάψουλας. Η αρτηρία του στρογγυλού συνδέσμου του μηριαίου οστού εξαλείφεται στην ηλικία των 5-6 ετών. Ο μηριαίος αυχένας δεν καλύπτεται με περιόστεο, είναι περιφραγμένος από τους πλησιέστερους μύες από την αρθρική κάψουλα και ο πρωτογενής θρόμβος αίματος ξεπλένεται από το αρθρικό υγρό, έτσι, μόνο το ενδόστεο παραμένει η πηγή αναγέννησης. Όλα αυτά γίνονται η κύρια αιτία μετατραυματικής ασηπτικής νέκρωσης της κεφαλής και του αυχένα του μηριαίου οστού στο 25% των θυμάτων και άνω.
Έτσι, για να συμβεί πύκνωση ενός κατάγματος αυχένα του μηριαίου οστού σε τόσο δυσμενείς συνθήκες, είναι απαραίτητη η καλή ευθυγράμμιση και η άκαμπτη στερέωση των θραυσμάτων, κάτι που μπορεί να επιτευχθεί μόνο χειρουργικά.
Στη χειρουργική θεραπεία, υπάρχουν δύο τύποι οστεοσύνθεσης του μηριαίου αυχένα: ανοιχτή και κλειστή.
Με την ανοιχτή μέθοδο, πραγματοποιείται αρθροτομή της άρθρωσης του ισχίου, τα θραύσματα αποκαλύπτονται και επανατοποθετούνται. Στη συνέχεια, μια καρφίτσα τρυπιέται από την υποτροχαντήρια περιοχή, η οποία χρησιμοποιείται για τη στερέωση των θραυσμάτων υπό οπτικό έλεγχο. Το τραύμα συρράπτεται. Η ανοιχτή ή ενδοαρθρική μέθοδος σπάνια χρησιμοποιείται, καθώς συχνά οδηγεί σε σοβαρή ισχιακή αρθρίτιδα. Η μέθοδος είναι τραυματική.
Η κλειστή ή εξωαρθρική μέθοδος οστεοσύνθεσης του μηριαίου αυχένα έχει γίνει ευρέως διαδεδομένη. Ο ασθενής τοποθετείται σε ορθοπεδικό τραπέζι. Υπό τοπική ή γενική αναισθησία, τα θραύσματα επανατοποθετούνται με απαγωγή του άκρου κατά 15-25°, έλξη κατά μήκος του άξονα και εσωτερική στροφή κατά 30-40° σε σύγκριση με την κανονική θέση του ποδιού. Η επιτευχθείσα επανατοποθέτηση επιβεβαιώνεται με ακτινογραφία.
Οι μαλακοί ιστοί στην υποτροχαντήρια περιοχή κόβονται μέχρι το οστό, από αυτό το σημείο διέρχεται ένας πείρος, ο οποίος θα πρέπει να στερεώνει τα θραύσματα χωρίς να αποκλίνουν από τον άξονα του μηριαίου αυχένα. Αυτό δεν είναι εύκολο έργο, καθώς ο χειρουργός δεν βλέπει τα θραύσματα. Για να μην χάσει κανείς τα θραύσματα, χρησιμοποιούνται διάφοροι οδηγοί. Πολλοί χειρουργοί δεν χρησιμοποιούν οδηγούς, αλλά προχωρούν ως εξής. Παράλληλα με τον βουβωνικό σύνδεσμο, μια μεταλλική ταινία με οπές ράβεται στο δέρμα της κοιλιάς του ασθενούς. Δύο ακτίνες περνούν από την υποτροχαντήρια περιοχή, εστιάζοντας στην αναμενόμενη προβολή του μηριαίου αυχένα. Πραγματοποιείται ακτινογραφικός έλεγχος. Εάν οι ακτίνες είναι σε καλή θέση, ένα τρίλαιμο καρφί διέρχεται μέσα από αυτές. Εάν όχι, η θέση του καρφιού διορθώνεται, εστιάζοντας στις ακτίνες και την πλάκα με τις οπές. Αφού στερεωθούν τα θραύσματα, εξαλείφεται η έλξη κατά μήκος του άξονα του άκρου, τα θραύσματα σφυρηλατούνται μεταξύ τους με ένα ειδικό εργαλείο (κρουστικό κρουστήρα) και μια πλάκα διάφυσης βιδώνεται στο τρίλαιμο καρφί, το οποίο στη συνέχεια στερεώνεται στο μηριαίο οστό με βίδες. Το τραύμα συρράπτεται. Εφαρμόζεται οπίσθιος νάρθηκας από τη γωνία της ωμοπλάτης έως τις άκρες των δακτύλων για 7-10 ημέρες. Η αναπνευστική γυμναστική ξεκινά από την πρώτη ημέρα μετά την επέμβαση. Μετά την εξάλειψη της ακινητοποίησης του άκρου, δίνεται μια θέση περιστροφής. Ο ασθενής επιτρέπεται να σηκωθεί στους αγκώνες και στη συνέχεια να καθίσει στο κρεβάτι. Μετά από 4 εβδομάδες, το θύμα μπορεί να περπατήσει με πατερίτσες χωρίς να ασκεί βάρος στο χειρουργημένο άκρο. Η φόρτιση επιτρέπεται το νωρίτερο 6 μήνες μετά την επέμβαση. Η ικανότητα εργασίας αποκαθίσταται μετά από 8-12 μήνες.
Ο τηλεακτινολογικός έλεγχος απλοποιεί με βέλτιστο τρόπο την τεχνική της κλειστής οστεοσύνθεσης του μηριαίου αυχένα. Βοηθά στη σημαντική μείωση του χρόνου παρέμβασης, ο οποίος είναι εξαιρετικά απαραίτητος σε επεμβάσεις σε ηλικιωμένους ασθενείς που επιβαρύνονται με συνυπάρχουσες παθήσεις. Μετά την επανατοποθέτηση, γίνεται τομή στο οστό στην περιοχή του υποτροχαντηρίου βόθρου, μήκους 2-3 cm. Τα θραύσματα στερεώνονται με δύο ή τρεις μακριές σπογγώδεις βίδες. Εφαρμόζονται ράμματα στο δέρμα.
Ένας πιο αξιόπιστος και ανθεκτικός τύπος οστεοσύνθεσης αυχενικών και τροχαντηρικών καταγμάτων είναι η στερέωση με δυναμική αυχενική βίδα DHS, η οποία θα συζητηθεί στην ενότητα «Πλάγια κατάγματα».
Εάν ο ασθενής αρνηθεί τη χειρουργική επέμβαση ή οι συνοδές παθήσεις θεωρούνται αντένδειξη για χειρουργική επέμβαση, η θεραπεία θα πρέπει να στοχεύει στην ενεργοποίηση του ασθενούς. Η άρνηση της χειρουργικής επέμβασης δεν σημαίνει άρνηση της θεραπείας. Ξεκινά με την πρόληψη θρομβοεμβολικών επιπλοκών (επίδεση άκρων, αντιπηκτικά). Ο ασθενής θα πρέπει να καθίσει στο κρεβάτι, ξεκινώντας από τη 2η ημέρα μετά τον τραυματισμό, την 3η ημέρα - να καθίσει με τα πόδια του να κρέμονται από το κρεβάτι. Ο ασθενής θα πρέπει να μάθει να στέκεται και να κινείται με πατερίτσες με το άκρο να αιωρείται στον λαιμό του με υφασμάτινο ιμάντα το συντομότερο δυνατό.
Σήμερα, στη θεραπεία καταγμάτων του μέσου υποκεφαλικού οστού σε ηλικιωμένους με υψηλό βαθμό πιθανότητας ανάπτυξης ασηπτικής νέκρωσης, η ενδοπροθετική των αρθρώσεων αναγνωρίζεται ολοένα και περισσότερο. Μπορεί να είναι μονοπολική (με αντικατάσταση μόνο της κεφαλής του μηριαίου οστού) ή διπολική (με αντικατάσταση της κεφαλής και της κοτύλης). Για το σκοπό αυτό χρησιμοποιούνται οι Sivash, Sherscher, Moore και άλλες προθέσεις. Προτίμηση δίνεται στην ολική ενδοπροθετική.
Πλάγια κατάγματα μηριαίου οστού
Επιδημιολογία
Τα πλάγια κατάγματα αντιπροσωπεύουν το 20% όλων των καταγμάτων ισχίου.
Μεσοτροχαντήρια και περιτροχαντήρια κατάγματα του μηριαίου οστού
Κλινική εικόνα και διαγνωστικά. Πόνος στην περιοχή του τραυματισμού, δυσλειτουργία του άκρου. Κατά την εξέταση, ανιχνεύεται οίδημα στην περιοχή του μείζονος τροχαντήρα, η ψηλάφηση του είναι επώδυνη. Θετικό σύμπτωμα αξονικού φορτίου. Η ακτινογραφία αποκαλύπτει κάταγμα, η γραμμή του οποίου είναι εξωαρθρική - πλάγια της πρόσφυσης του αρθρικού θύλακα.
Λεγεώνα. Η μεγάλη περιοχή κατάγματος και, κατά συνέπεια, η περιοχή επαφής των θραυσμάτων, καθώς και η καλή αιμάτωση επιτρέπουν την επιτυχή αντιμετώπιση των τροχαντηρικών καταγμάτων συντηρητικά.
Εφαρμόζεται σκελετική έλξη στους μηριαίους επικόνδυλους, με βάρος φορτίου 4-6 kg. Το άκρο τοποθετείται σε λειτουργικό νάρθηκα και γίνεται απαγωγή κατά 20-30°. Η έλξη διαρκεί 6 εβδομάδες και στη συνέχεια το πόδι σταθεροποιείται με γύψινο επίδεσμο ισχίου για άλλες 4-6 εβδομάδες. Η συνολική περίοδος ακινητοποίησης είναι τουλάχιστον 12 εβδομάδες. Η εργασία επιτρέπεται μετά από 4-5 μήνες.
Σε ηλικιωμένους, η θεραπεία με σκελετική έλξη μπορεί να συνεχιστεί για έως και 8 εβδομάδες. Στη συνέχεια, για 4 εβδομάδες, χρησιμοποιείται έλξη με περιχειρίδα με φορτίο 1-2 kg ή δίνεται θέση υποστροφής του άκρου χρησιμοποιώντας μπότα υποστροφής. Η περιστροφή του άκρου μπορεί να εξαλειφθεί χρησιμοποιώντας σακιά με άμμο ή μπότα υποστροφής, περιχειρίδα AP Chernov.
Η χειρουργική θεραπεία των τροχαντηρικών καταγμάτων πραγματοποιείται με στόχο την ενεργοποίηση του θύματος, τη μείωση του χρόνου παραμονής στο κρεβάτι και την ταχεία εκμάθηση βάδισης με πατερίτσες και αυτοφροντίδας.
Η επέμβαση περιλαμβάνει την εισαγωγή ενός ήλου δύο ή τριών λεπίδων στον αυχένα του μηριαίου οστού, ο οποίος στερεώνει τα θραύσματα μεταξύ τους, και χρησιμοποιείται ένα μεγάλο διάφυσιο επίθεμα για να δώσει ακαμψία στη δομή. Αντί για ήλα μπορεί να χρησιμοποιηθεί μια πλάκα σχήματος L. Οι περίοδοι θεραπείας και ανάρρωσης είναι οι ίδιες με αυτές της συντηρητικής θεραπείας.
Σε εξασθενημένους ασθενείς, η επέμβαση απλοποιείται αντικαθιστώντας το τρίλαιμο καρφί με τρεις μακριές σπογγώδεις βίδες.
Ένας από τους βέλτιστους οστεοσταθεροποιητές για τροχαντηρικά κατάγματα είναι η δυναμική βίδα DHS. Ορισμένα στάδια της τεχνικής εφαρμογής της φαίνονται στο Σχήμα 8-6.
Μετά την επέμβαση, δεν απαιτείται εξωτερική ακινητοποίηση. Ο ασθενής περπατά με πατερίτσες με μετρημένο φορτίο στο άκρο, ξεκινώντας από την 3η-4η εβδομάδα.
Σε περίπτωση ταυτόχρονων καταγμάτων του μηριαίου αυχένα και των τροχαντήρων, χρησιμοποιείται ένα καρφί γάμμα με βίδες ασφάλισης (GN). Το καρφί γάμμα διακρίνεται για την στιβαρή κατασκευή του και είναι ποιοτικά ανώτερο από το καρφί DHS. Είναι επίσης καλό επειδή σε περίπτωση υποτροχαντηρίου κατάγματος του μηριαίου οστού, μπορεί να χρησιμοποιηθεί η επιμήκης εκδοχή του (LGN). Το κύριο πλεονέκτημα του καρφιού είναι ότι στον ασθενή επιτρέπεται ένα μετρημένο φορτίο σε πατερίτσες ήδη από την 6η ημέρα μετά την επέμβαση.
Μεμονωμένα κατάγματα των τροχαντήρων
Ένα κάταγμα του μείζονος τροχαντήρα εμφανίζεται συχνότερα ως αποτέλεσμα ενός άμεσου μηχανισμού τραυματισμού και χαρακτηρίζεται από τοπικό πόνο, οίδημα και περιορισμό της λειτουργίας του άκρου. Ο κριγμός και ένα κινητό οστικό θραύσμα μπορούν να ανιχνευθούν με ψηλάφηση. Στη συνέχεια λαμβάνονται ακτινογραφίες.
20 ml διαλύματος προκαΐνης 1% εγχέονται στο σημείο του κατάγματος. Το άκρο τοποθετείται σε λειτουργικό νάρθηκα με απαγωγή 20° και μέτρια έξω στροφή.
Ένα κάταγμα του ελάσσονα τροχαντήρα είναι αποτέλεσμα μιας απότομης συστολής του λαγονοψοΐτη μυός. Σε αυτή την περίπτωση, οίδημα και πόνος εντοπίζονται στην εσωτερική επιφάνεια του μηρού, μια παραβίαση της κάμψης του ισχίου - το "σύμπτωμα της κολλημένης φτέρνας". Η αξιοπιστία της διάγνωσης επιβεβαιώνεται με ακτινογραφία.
Μετά την αναισθησία του σημείου του κατάγματος, το άκρο τοποθετείται σε νάρθηκα σε θέση κάμψης στις αρθρώσεις του γόνατος και του ισχίου υπό γωνία 90° και μέτριας εσωτερικής στροφής. Και στις δύο περιπτώσεις, εφαρμόζεται πειθαρχική έλξη της περιχειρίδας με φορτίο βάρους έως 2 kg.
Η περίοδος ακινητοποίησης για μεμονωμένα τροχαντηρικά κατάγματα είναι 3-4 εβδομάδες.
Η αποκατάσταση της εργασιακής ικανότητας συμβαίνει εντός 4-5 εβδομάδων.
Κατάγματα διάφυσης του μηριαίου οστού
Κωδικός ICD-10
S72.3. Κάταγμα της διάφυσης του μηριαίου οστού.
Επιδημιολογία
Αντιπροσωπεύουν περίπου το 40% όλων των καταγμάτων του μηριαίου οστού.
Αιτιολογικό
Προκύπτουν από άμεσους και έμμεσους μηχανισμούς τραυματισμού.
Συμπτώματα και διάγνωση
Η διάγνωση ενός τυπικού κατάγματος της διάφυσης χαρακτηρίζεται από όλα τα εγγενή σημεία του. Η ιδιαιτερότητα του τραυματισμού είναι η συχνή ανάπτυξη σοκ και αιμορραγίας στους μαλακούς ιστούς, φτάνοντας σε απώλεια 0,5-1,5 λίτρων.
Ανάλογα με το επίπεδο βλάβης, διακρίνονται τα κατάγματα του άνω, μεσαίου και κάτω τρίτου και η μετατόπιση των θραυσμάτων και, κατά συνέπεια, οι τακτικές για την παραβίαση της ακεραιότητας κάθε τμήματος θα είναι διαφορετικές.
- Σε κατάγματα στο άνω τριτημόριο, υπό την επίδραση της μυϊκής έλξης, το κεντρικό θραύσμα μετατοπίζεται προς τα εμπρός, προς τα έξω και περιστρέφεται προς τα έξω. Το περιφερειακό θραύσμα προσάγεται και έλκεται προς τα πάνω.
- Σε κάταγμα στο μέσο τριτημόριο, το κεντρικό θραύσμα εκτρέπεται ελαφρώς προς τα εμπρός και προς τα έξω, το περιφερειακό θραύσμα μετατοπίζεται προς τα πάνω και ελαφρώς προσάγεται. Η παραμόρφωση του άκρου συμβαίνει λόγω της κυρίαρχης μετατόπισης κατά μήκος και της μέτριας γωνιακής καμπυλότητας.
- Ένα κάταγμα στο κάτω τριτημόριο του μηριαίου οστού χαρακτηρίζεται από την μετατόπιση του κεντρικού θραύσματος προς τα εμπρός και προς τα μέσα λόγω της έλξης των καμπτήρων και των ισχυρών προσαγωγών μυών. Το βραχύ περιφερειακό θραύσμα εκτρέπεται προς τα πίσω ως αποτέλεσμα της συστολής των γαστροκνήμιων μυών. Είναι πιθανή η βλάβη της νευροαγγειακής δεσμίδας από ένα θραύσμα οστού.
Που πονάει?
Επιπλοκές κατάγματος ισχίου
Μετά από κατάγματα ισχίου, ειδικά αυτά που αντιμετωπίζονται με παλαιές μεθόδους, συχνά αναπτύσσονται επίμονες συσπάσεις έκτασης της άρθρωσης του γόνατος. Προκαλούνται από παρατεταμένη ακινητοποίηση, βλάβη στις αρθρώσεις ή μυοπεριτονοτενόνωση. Η τελευταία περιλαμβάνει τη σύντηξη των κεφαλών του τετρακέφαλου μυός του μηρού με το οστό, καθώς και διαφορετικών στρωμάτων μαλακών ιστών μεταξύ τους, γεγονός που οδηγεί σε διακοπή των λειτουργιών της άρθρωσης του γονάτου. Μερικές φορές η μυοπεριτονοτενόνωση συνδυάζεται με επιγονατιδοδεσία - τη σύντηξη της επιγονατίδας με τους μηριαίους κονδύλους.
Η μυοπεριτονοδεσία διαφέρει από την ακινητοποίηση και τις αρθρογενείς συσπάσεις στο ότι συμβαίνει μετά από βραχυπρόθεσμη (2-3 μήνες) στερέωση του άκρου και με άθικτη την άρθρωση του γόνατος.
Τα διαγνωστικά χαρακτηρίζονται από αίσθηση εμποδίου στο σημείο της σύντηξης, απουσία πόνου κατά την ανάπτυξη, ατροφία των μυών του μηρού, κυρίως στο μέσο τριτημόριο, και μειωμένη κινητικότητα της δερματοπεριτονιακής θήκης του μηρού. Η κινητικότητα ελέγχεται μετακινώντας τους μαλακούς ιστούς με τα χέρια πάνω, κάτω και γύρω από τον διαμήκη άξονα. Οι υπάρχουσες ουλές μετά από επεμβάσεις συστέλλονται και συστέλλονται ακόμη περισσότερο κατά την προσπάθεια κίνησης της άρθρωσης του γόνατος. Παρατηρείται μετατόπιση της επιγονατίδας προς τα πάνω και προς τα έξω, καθώς και περιορισμός της κινητικότητάς της.
Με μακροχρόνιες συσπάσεις, αναπτύσσεται η βλαισή απόκλιση της κνήμης και η υποτροπή της άρθρωσης του γόνατος.
Χαρακτηριστικά είναι τα συμπτώματα διαταραχής τάσης και ανομοιόμορφου μυϊκού τόνου. Στην πρώτη περίπτωση, η παθητική κάμψη της κνήμης οδηγεί σε σαφώς καθορισμένη μυϊκή τάση μέχρι το σημείο σύντηξης. Η τάση δεν επεκτείνεται στα εγγύς τμήματα. Στη δεύτερη περίπτωση, με την ενεργή κάμψη της κνήμης, η μυϊκή τάση εμφανίζεται πάνω από τη σύντηξη και απουσιάζει στα άπω τμήματα.
Ακτινογραφικά, διαπιστώνεται περίσσεια οστικού κάλου με εκβλαστήσεις σε σχήμα σουβλιού, συστολή μαλακών ιστών, μυϊκή ατροφία και αύξηση του υποδόριου λιπώδους στρώματος.
Στην περιοχή της άρθρωσης του γόνατος υπάρχει περιφερειακή οστεοπόρωση, οι μηριαίοι κόνδυλοι παραμορφώνονται: χαμηλώνουν και τεντώνονται προς την πρόσο-οπίσθια κατεύθυνση (σύμπτωμα "μπότας"). Ο πλάγιος κόνδυλος επηρεάζεται ιδιαίτερα.
Η γωνία της επιγονατίδας αλλάζει. Εάν η κανονική γωνία μεταξύ της οπίσθιας επιφάνειας της επιγονατίδας και του άξονα του μηριαίου οστού είναι 27,1°, τότε με τη μυοπεριτονοδεσία η γωνία μειώνεται στις 11,1°. Η ίδια η επιγονατίδα αλλάζει δομή και σχήμα. Το φλοιώδες στρώμα γίνεται λεπτότερο, το σώμα γίνεται πορώδες και στρογγυλεμένο - το σύμπτωμα του "φακού". Στο ηλεκτρομυογράφημα πάνω από τη θέση σύντηξης, οι αλλαγές είναι ελάχιστες, αλλά κάτω από τη σύντηξη, οι ταλαντώσεις μειώνονται απότομα, είναι ανομοιόμορφες σε ύψος και συχνότητα, και μερικές φορές η καμπύλη πλησιάζει μια ευθεία γραμμή.
Όλα τα εντοπισμένα συμπτώματα δυσλειτουργίας της άρθρωσης του γόνατος ομαδοποιούνται σε έναν διαφορικό διαγνωστικό πίνακα, ο οποίος είναι απαραίτητος για τη διάκριση των τριών πιο συχνών συσπάσεων: ακινητοποίηση, αρθρογενής και μυοπεριτονοτενόνωση.
Πρέπει να σημειωθεί ότι η μυοπεριτονοδεσία της άρθρωσης του γόνατος στις περισσότερες περιπτώσεις δεν ανταποκρίνεται στη συντηρητική θεραπεία και απαιτεί χειρουργική επέμβαση. Η επέμβαση συνίσταται σε τενομυόλυση, διαχωρισμό των κεφαλών του τετρακέφαλου μυός και επακόλουθη πλαστική χειρουργική επέμβαση. Στην μετεγχειρητική περίοδο, η έγκαιρη λειτουργική θεραπεία είναι υποχρεωτική.
Στην κλινική του Κρατικού Ιατρικού Πανεπιστημίου Σαμάρα, η χειρουργική θεραπεία της μυοπεριτονιδικής άρθρωσης του γόνατος πραγματοποιείται από το 1961 χρησιμοποιώντας διάφορες μεθόδους: Payra, Jude, Thompson-Kaplan. Τα τελευταία χρόνια, οι επεμβάσεις έχουν πραγματοποιηθεί χρησιμοποιώντας την τεχνική που ανέπτυξαν οι AF Krasnov και VF Miroshnichenko.
Ο ορθός και οι ενδιάμεσες κεφαλές διαχωρίζονται κατά μήκος από τους πλατιούς μύες του μηρού και κινητοποιούνται όσο το δυνατόν περισσότερο πέρα από τη διαδικασία πρόσφυσης. Μετά από αυτό, ο τένοντας του ορθού και των ενδιάμεσων μυών του μηρού διαιρείται στο μετωπιαίο επίπεδο και αποκόπτεται από την επιγονατίδα. Με έλξη κατά μήκος και κάμψη της κνήμης, αυτοί οι μύες τεντώνονται και η κνήμη κάμπτεται στη μέγιστη δυνατή γωνία, συνήθως στο φυσιολογικό (30-40°). Ο τένοντας του ενδιάμεσου μυός του μηρού διατέμνεται κατά μήκος και τα άκρα εξέρχονται δεξιά και αριστερά του ορθού μηριαίου. Το πόδι κάμπτεται υπό γωνία 90-100° και πραγματοποιείται πλαστική χειρουργική του τετρακέφαλου μηριαίου, χρησιμοποιώντας κρημνούς του τένοντα του ενδιάμεσου μυός όχι μόνο για την αποκατάσταση λειτουργιών, αλλά και για την πλαστική χειρουργική των ελαττωμάτων που εμφανίζονται κατά την κάμψη στην άρθρωση του γόνατος. Στη συνέχεια, οι ιστοί στην ημι-κάμψη της άρθρωσης του γόνατος συρράπτονται σε στρώσεις, εφαρμόζεται γύψος για 2-3 εβδομάδες και στη συνέχεια αφαιρούμενος για άλλες 10-12 ημέρες. Δύο σωλήνες αποστράγγισης αφήνονται στο τραύμα για 1-2 ημέρες, κατά προτίμηση με ενεργητική αναρρόφηση. Από την 2η-3η ημέρα, ενδείκνυται φυσικοθεραπεία και παθητική άσκηση. Από την 4η-5η ημέρα, πραγματοποιείται άσκηση για την άρθρωση του γόνατος: ενεργητική κάμψη και παθητική έκταση της κνήμης. Από την 7η-8η ημέρα, ο ασθενής εκτείνει την κνήμη ξαπλωμένος στο πλάι και από την 10η-12η ημέρα - σε καθιστή θέση. Μετά την αφαίρεση του γύψου, ενδείκνυται μηχανοθεραπεία, πισίνα και άσκηση στο νερό, ασκήσεις σε μηχανήματα γυμναστικής και πατερίτσες κατά το περπάτημα. Η φόρτιση του άκρου επιτρέπεται 2-3 εβδομάδες μετά την επέμβαση, αλλά πρέπει να θυμόμαστε ότι τους πρώτους μήνες μετά την επέμβαση παραμένει ένα έλλειμμα ενεργητικής έκτασης 10-15°.
Τι χρειάζεται να εξετάσετε;
Θεραπεία κατάγματος ισχίου
Συντηρητική θεραπεία κατάγματος ισχίου
Η θεραπεία μπορεί να είναι συντηρητική και χειρουργική. Τα κατάγματα χωρίς μετατόπιση αντιμετωπίζονται με στερέωση του άκρου με έναν μεγάλο επίδεσμο ισχίου, ακολουθώντας τον κανόνα: «Όσο υψηλότερο είναι το κάταγμα, τόσο μεγαλύτερη είναι η απαγωγή του ισχίου».
Σε περίπτωση λοξών και σπειροειδών καταγμάτων, συνιστάται η χρήση σκελετικής έλξης. Η βελόνα διέρχεται μέσω των μηριαίων επικόνδυλων, χρησιμοποιώντας βάρος 8-12 kg. Το άκρο τοποθετείται σε νάρθηκα. Λαμβάνοντας υπόψη την μετατόπιση του κεντρικού θραύσματος και για να αποφευχθεί η γωνιακή παραμόρφωση των "οπισθίων ισχίων" σε περίπτωση υψηλών μηριαίων καταγμάτων, το άκρο απάγεται κατά τουλάχιστον 30° από τον άξονα του σώματος. Σε περίπτωση καταγμάτων στο μέσο τριτημόριο, η απαγωγή δεν υπερβαίνει τις 15-20°. Και στις δύο περιπτώσεις, η κάμψη στις αρθρώσεις του γονάτου και του ισχίου αντιστοιχεί σε 140°, στον αστράγαλο - 90°.
Σε περίπτωση καταγμάτων ισχίου στο κάτω τριτημόριο, για να αποφευχθεί η βλάβη της νευροαγγειακής δεσμίδας και για να επιτευχθεί σύγκριση των θραυσμάτων, είναι απαραίτητο να τοποθετηθεί το προσφεχθείσας δεσμίδας σε λειτουργικό νάρθηκα και να καμφθεί υπό γωνία 90-100° στις αρθρώσεις του γόνατος και του ισχίου. Ένα μαλακό μαξιλάρι τοποθετείται κάτω από το περιφερικό θραύσμα. Η κατάσταση της νευροαγγειακής δεσμίδας παρακολουθείται.
Η διάρκεια της ακινητοποίησης με συντηρητικές μεθόδους θεραπείας είναι 10-12 εβδομάδες.
Χειρουργική θεραπεία κατάγματος ισχίου
Η ανοιχτή επανατοποθέτηση ολοκληρώνεται με τη στερέωση των θραυσμάτων με έναν από τους τρόπους. Τις περισσότερες φορές χρησιμοποιείται ενδομυελική μεταλλική οστεοσύνθεση, λιγότερο συχνά - εξωμυελική. Η επέμβαση ολοκληρώνεται με συρραφή του τραύματος με ράμμα και εφαρμογή γύψινου επιδέσμου ισχίου.
Σε χειρουργημένους ασθενείς, η στερέωση των άκρων συνεχίζεται για 12 εβδομάδες.
Επί του παρόντος, οι δυνατότητες των τραυματολόγων στη θεραπεία καταγμάτων του μηριαίου οστού έχουν επεκταθεί σημαντικά. Η επιφυλακτική στάση των γιατρών απέναντι στη χρήση συσκευών ακτίνων στο ισχίο λόγω συχνής διαπύησης μαλακών ιστών έχει αντικατασταθεί από την ενεργό χρήση συσκευών ράβδου για εξωτερική στερέωση, τόσο ως ανεξάρτητη μέθοδος θεραπείας όσο και για την προετοιμασία μελλοντικών επεμβάσεων. Έχει εμφανιστεί μια σειρά από ισχυρές και μεγάλου μεγέθους πλάκες, που επιτρέπουν την επιτυχή θεραπεία πολυθραυσματικών καταγμάτων του μηριαίου οστού. Ιδιαίτερη προσοχή πρέπει να δοθεί στη σύγχρονη, πιο πολλά υποσχόμενη μέθοδο ενδομυελικής οστεοσύνθεσης με πείρους ασφάλισης.
Υπάρχουν τέσσερις μέθοδοι ενδομυελικής οστεοσύνθεσης του μηριαίου σώματος: η ανακατασκευαστική, η συμπιεστική, η δυναμική και η στατική.
Η καρφίτσα μπορεί να εισαχθεί στο μηριαίο οστό πρόσθια (μέσω του εγγύς τμήματος) ή ανάδρομα (μέσω του περιφερικού τμήματος).
Μέθοδος ορθογωνίου
Η επέμβαση πραγματοποιείται σε χειρουργικό τραπέζι επέκτασης υπό ακτινογραφικό έλεγχο. Ο ασθενής τοποθετείται ανάσκελα.
Μια τομή μήκους 8-10 cm γίνεται πάνω από την κορυφή του μείζονος τροχαντήρα. Η κορυφή του μείζονος τροχαντήρα απελευθερώνεται. Λίγο πιο έσω και πρόσθια υπάρχει μια κοιλότητα μέσω της οποίας διέρχεται ένα σύρμα Kirschner στον μυελικό πόρο.
Η οπή διευρύνεται κατά μήκος της ακτίνας με ένα σωληνωτό σουβλί και στη συνέχεια βαθαίνει κατά 8 cm. Η διάμετρος της οπής πρέπει να είναι 2 mm μεγαλύτερη από τη διάμετρο της καρφίτσας. Το βάθος του μυελικού πόρου μετριέται μέχρι το περιφερικό τμήμα. Η ενδοοστική ράβδος συνδέεται με τους εγγύς και περιφερικούς οδηγούς και, επανατοποθετώντας τα θραύσματα, διέρχεται στον μυελικό πόρο.
Οι επανορθωτικοί ήλοι χρησιμοποιούνται για την ενδοοστική οστεοσύνθεση του εγγύς μηριαίου οστού σε κατάγματα του μηριαίου αυχένα και τροχαντηρικά κατάγματα. Λόγω της γωνιακής τοποθέτησης των επανορθωτικών βιδών, η κεφαλή και η τροχαντηρική περιοχή βρίσκονται σε ανατομική θέση σε σχέση με το σώμα του οστού. Πρώτα, μπλοκάρεται το εγγύς τμήμα και στη συνέχεια το περιφερικό τμήμα.
Οι ράβδοι συμπίεσης χρησιμοποιούνται για την ενδοοστική οστεοσύνθεση του μηριαίου οστού και το κάταγμα πρέπει να βρίσκεται σε απόσταση τουλάχιστον 3 cm από τη βίδα ασφάλισης.
Ο σχεδιασμός της ράβδου επιτρέπει τη χρήση μεθόδων συμπίεσης, δυναμικής και στατικής, και οι βίδες ασφάλισης σε αυτές τις μεθόδους τοποθετούνται πρώτα στο περιφερικό και στη συνέχεια στο εγγύς τμήμα του οστού. Οι οδηγοί-στόχοι αφαιρούνται. Στη μέθοδο συμπίεσης, μια βίδα συμπίεσης βιδώνεται σε μια σπειροειδή οπή μέσα στη ράβδο, ενώ στη δυναμική και σε άλλες μεθόδους, βιδώνεται εκεί μια τυφλή βίδα.
Ανάδρομη μέθοδος
Χρησιμοποιείται για χαμηλά διαφυσιακά κατάγματα του μηριαίου οστού ή όταν είναι αδύνατο να εργαστείτε στο εγγύς τμήμα - η παρουσία μεταλλικών δομών, ενδοπρόθεσης κ.λπ.
Πριν από την επέμβαση, η φύση των καταγμάτων και το μέγεθος της εμφυτευμένης ράβδου προσδιορίζονται χρησιμοποιώντας ακτινογραφίες. Ο ασθενής ξαπλώνει στο τραπέζι με την άρθρωση του γόνατος λυγισμένη στις 30°. Η άρθρωση του γόνατος ανοίγεται από την έσω πλευρά χρησιμοποιώντας μια μικρή τομή Payre. Αποκαλύπτεται ο μεσοκονδυλικός βόθρος, μέσω του οποίου σχηματίζεται ένα κανάλι στο μηριαίο οστό, το οποίο γίνεται συνέχεια του μυελικού πόρου. Το βάθος του πρέπει να είναι 6 cm, το πλάτος του - 1,5-2 cm μεγαλύτερο από τη διάμετρο της ράβδου. Η τελευταία συνδέεται με τον οδηγό στόχου και εισάγεται στην μυελική κοιλότητα. Το μπλοκάρισμα της ράβδου ξεκινά με την πιο περιφερική οπή και στη συνέχεια στο εγγύς τμήμα. Η επέμβαση ολοκληρώνεται με την εισαγωγή μιας τυφλής βίδας στο περιφερικό άκρο της ενδοοστικής ράβδου και τη συρραφή του τραύματος της άρθρωσης του γόνατος. Δεν απαιτείται εξωτερική ακινητοποίηση.


 [
[