Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Εμφύσημα χοληδόχου κύστης
Last reviewed: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Μια πάθηση κατά την οποία συσσωρεύεται μεγάλη ποσότητα πυώδους εκκρίματος στη χοληδόχο κύστη χωρίς τη δυνατότητα απέκκρισής της ονομάζεται εμπύημα της χοληδόχου κύστης. Η βακτηριακή λοίμωξη και η απόφραξη του κυστικού πόρου παίζουν ρόλο στην ανάπτυξη αυτής της παθολογίας. Η ασθένεια εκδηλώνεται με έντονο πόνο, υψηλό πυρετό και αυξανόμενα σημάδια μέθης.
Το εμπύημα της χοληδόχου κύστης είναι συχνότερα μια από τις δυσμενείς συνέπειες της οξείας φλεγμονώδους διαδικασίας - χολοκυστίτιδας. Η κύρια διαφορά μεταξύ του εμπυήματος και της πυώδους χολοκυστίτιδας είναι η διαταραχή της εκροής της χολής που προκαλείται από αποφρακτική απόφραξη του πόρου. Η επιπλοκή εμφανίζεται σε περίπου 10% των ασθενών με οξεία χολοκυστίτιδα. [ 1 ]
Επιδημιολογία
Η πραγματική έκταση του εμπυήματος της χοληδόχου κύστης είναι δύσκολο να εντοπιστεί. Ωστόσο, σύμφωνα με πληροφορίες που ελήφθησαν κατά τη διάρκεια αρκετών μελετών, η εμφάνιση αυτής της επιπλοκής παρατηρείται σε περίπου 5-15% των ασθενών με χολοκυστίτιδα. Η πιο συχνή αιτία ανάπτυξης της παθολογίας είναι η μη επιλυμένη οξεία λιθιασική χολοκυστίτιδα.
Το εμπύημα της χοληδόχου κύστης είναι μια από τις σοβαρές επιπλοκές της οξείας χολοκυστίτιδας. Άλλες πιθανές επιπλοκές περιλαμβάνουν τη γαγγραινώδη χολοκυστίτιδα, την υδρωπικία και τη διάτρηση της χοληδόχου κύστης. Η διάτρηση εμφανίζεται σε περίπου 6-12% των περιπτώσεων οξείας χολοκυστίτιδας, με ποσοστό θνησιμότητας 20-24% (ενώ με τη γαγγραινώδη χολοκυστίτιδα είναι 20%).
Το εμπύημα της χοληδόχου κύστης επηρεάζει συχνότερα άτομα άνω των 50 ετών, αλλά η νόσος εμφανίζεται και σε νεότερη ηλικία. Οι ηλικιωμένοι και οι γεροντικοί ασθενείς αποτελούν περίπου το 45-50% του συνολικού αριθμού των ασθενών. Άνδρες και γυναίκες αρρωσταίνουν περίπου με την ίδια συχνότητα. [ 2 ]
Αιτίες εμφύσημα χοληδόχου κύστης
Το εμπύημα της χοληδόχου κύστης δεν είναι πρωτοπαθής νόσος: είναι πάντα δευτεροπαθές και εμφανίζεται ως επιπλοκή κάποιας άλλης, αρχικής παθολογίας. Οι κύριες αιτίες του εμπυήματος είναι:
- οξείες φλεγμονώδεις διεργασίες στο χοληφόρο σύστημα (χολοκυστίτιδα με ή χωρίς σχηματισμό λίθων), που δημιουργούν εμπόδια στην απέκκριση της χολής, οδηγώντας σε στασιμότητα και αυξημένη ανάπτυξη βακτηριακής χλωρίδας· [ 3 ]
- διεργασίες όγκων που συμπιέζουν τον χοληδόχο πόρο, εμποδίζοντας την απέκκριση της χολής.
Η ανάπτυξη του εμπυήματος προκαλείται συχνότερα από τους ακόλουθους τύπους μικροοργανισμών:
- Εσεριχία κολί;
- Κλεμπσιέλλα πνευμονία;
- Στρεπτόκοκκος faecalis;
- βακτηριοειδή;
- Μπαχαρικά κλωστρίδιο.
Το εμπύημα της χοληδόχου κύστης αναπτύσσεται ταχύτερα σε ασθενείς που πάσχουν από παχυσαρκία, σακχαρώδη διαβήτη, καταστάσεις ανοσοανεπάρκειας και αιμοσφαιρινοπάθειες, καθώς και χολικό καρκίνωμα.
Ο ρόλος της αλλεργικής προδιάθεσης του οργανισμού λαμβάνεται επίσης υπόψη στην παθογένεση. Οι τοπικές αλλεργικές επιδράσεις βακτηριακών τοξινών, φαρμάκων και χημικών ουσιών στη χοληφόρο οδό επιδεινώνουν την ήδη εξασθενημένη λειτουργία του οργάνου. Οι παρασιτικές εισβολές (ιδιαίτερα η οπιστορχίαση) μπορούν να προκαλέσουν την ανάπτυξη χολοκυστίτιδας, να αυξήσουν τη λοιμογόνο δράση των βακτηρίων, να συμβάλουν σε αλλεργικές εκδηλώσεις, διαταραχές κινητικότητας και την ανάπτυξη συμφόρησης. [ 4 ]
Παράγοντες κινδύνου
Το εμπύημα της χοληδόχου κύστης εμφανίζεται ως αποτέλεσμα άμεσων αιτιών οξείας φλεγμονώδους διαδικασίας - χολοκυστίτιδας. Ωστόσο, δεν πρέπει να αγνοούνται και άλλες διαταραχές των λειτουργιών του σώματος που μπορούν να αποτελέσουν καταλύτη - έναυσμα για την ανάπτυξη φλεγμονής. [ 5 ]
Τέτοιοι παράγοντες κινδύνου περιλαμβάνουν τα ακόλουθα:
- συχνές ή χρόνιες ωτορινολαρυγγολογικές και αναπνευστικές παθήσεις, συμπεριλαμβανομένης της ιγμορίτιδας, της βρογχίτιδας, της ιγμορίτιδας, της πνευμονίας κ.λπ.
- χρόνιες ή οξείες φλεγμονώδεις διεργασίες του πεπτικού συστήματος (εντεροκολίτιδα, σκωληκοειδίτιδα, διαταραχές της εντερικής μικροχλωρίδας κ.λπ.) ·
- παρασιτικές ασθένειες, ελμινθίαση;
- λοιμώξεις του ουρογεννητικού συστήματος (πυελονεφρίτιδα, σαλπιγγοωφορίτιδα, κυστίτιδα, προστατίτιδα κ.λπ.)
- δυσκινησία των χοληφόρων, διαταραχές του τόνου της χοληδόχου κύστης, χολολιθίαση
- κακή διατροφή (ειδικά τακτική υπερκατανάλωση τροφής ή νηστεία, καθώς και κατάχρηση πικάντικων, λιπαρών και τηγανητών τροφών) ·
- αυτοάνοσα νοσήματα;
- όγκοι;
- αρτηριακή υπέρταση, σακχαρώδης διαβήτης και άλλες παθολογίες που μπορούν έμμεσα να διαταράξουν την παροχή αίματος στο ηπατοχολικό σύστημα.
- ορμονικές αλλαγές, συμπεριλαμβανομένης της εγκυμοσύνης.
- παχυσαρκία, μεταβολικές διαταραχές;
- κατάχρηση αλκοόλ και καπνού;
- σοβαρές ή συχνές αλλεργικές αντιδράσεις.
- κυρίως καθιστικός τρόπος ζωής;
- γενετική προδιάθεση.
Σύμφωνα με στατιστικά στοιχεία, ένας σημαντικός αριθμός περιπτώσεων οξείας χολοκυστίτιδας, η οποία μπορεί να προκαλέσει την ανάπτυξη εμπυήματος της χοληδόχου κύστης, εμφανίζεται στο πλαίσιο της παρουσίας χολόλιθων. Η χολόλιθος είναι ένας από τους κύριους παράγοντες κινδύνου για την ανάπτυξη της νόσου.
Ένας άλλος παράγοντας που σπάνια αναφέρεται από τους ειδικούς είναι ο παρατεταμένος και δύσκολος τοκετός μιας γυναίκας, ο οποίος μπορεί να προκαλέσει βλάβη στη χοληδόχο κύστη και να αυξήσει σημαντικά την πιθανότητα εμφάνισης φλεγμονώδους διαδικασίας ήδη από το πρώιμο στάδιο της λοχείας.
Οι τραυματισμοί της ουροδόχου κύστης μπορεί να συμβούν όχι μόνο κατά τον τοκετό, αλλά και στην καθημερινή ζωή. Σε αυτή την περίπτωση, σχεδόν οποιαδήποτε μηχανική βλάβη στην κοιλιακή κοιλότητα, και ιδιαίτερα στο δεξιό υποχόνδριο, καθίσταται επικίνδυνη.
Ο μη αντιρροπούμενος σακχαρώδης διαβήτης αυξάνει τον κίνδυνο φλεγμονής και βλάβης στο χοληφόρο σύστημα.
Συνήθεις προϋποθέσεις για δυσλειτουργία της χοληδόχου κύστης μπορεί να είναι οι διατροφικές διαταραχές, η μη τήρηση ενός διατροφικού σχήματος, η υπερκατανάλωση τροφής ή η πολύ σπάνια κατανάλωση φαγητού, η υπερβολική κατανάλωση τηγανητών και λιπαρών τροφών, το αλκοόλ, καθώς και τα ψυχοσυναισθηματικά, αλλεργικά και άλλα αρνητικά φαινόμενα, συμπεριλαμβανομένων των μολυσματικών παθολογιών.
Κατά την εξέταση πρακτικά υγιών εθελοντών, οι ειδικοί διαπίστωσαν ότι ο όγκος της χοληδόχου κύστης σε κατάσταση νηστείας συσχετίζεται άμεσα με το βάρος ενός ατόμου. Ωστόσο, διαταραχές της κινητικής λειτουργίας του χοληδόχου κύστης βρέθηκαν μόνο σε άτομα με υπερβολικό βάρος και αυξημένο όγκο χοληδόχου κύστης με άδειο στομάχι, γεγονός που υποδηλώνει τη συμμετοχή της παχυσαρκίας στην ανάπτυξη διαταραχών του χοληφόρου συστήματος. Μερικοί επιστήμονες συνδέουν επίσης την ανάπτυξη της παθολογίας με ανεπάρκεια βιταμίνης D2 και μεταβολικές διαταραχές.
Παθογένεση
Το εμπύημα της χοληδόχου κύστης εμφανίζεται σε φόντο αποκλεισμένης ροής χολής και προσθήκης ενός μολυσματικού συστατικού. Η απόφραξη μπορεί να προκληθεί από την ενσφήνωση λίθων στον αυχένα της ουροδόχου κύστης, απόφραξη του χοληδόχου πόρου από θρόμβο χολής ή συμπίεση από κοντινή καρκινική απόφυση. Η οξεία χολοκυστίτιδα γίνεται ο παράγοντας ενεργοποίησης. [ 6 ]
Η φλεγμονή της χοληδόχου κύστης αναπτύσσεται όταν εισέρχεται μια λοίμωξη – μέσω της κυκλοφορίας του αίματος, της λέμφου ή από την εντερική κοιλότητα. Εάν η κινητικότητα του χοληδόχου πόρου είναι μειωμένη, οι μικροοργανισμοί μπορούν να διεισδύσουν στο χοληφόρο σύστημα από το έντερο.
Η παρουσία λίθων, συστροφών ή στένωσης του αγωγού οδηγεί σε στασιμότητα της χολής στο όργανο. Σε περίπου 90% των περιπτώσεων, η οξεία χολοκυστίτιδα εμφανίζεται λόγω χολολιθίασης. Ως αποτέλεσμα της παρεμπόδισης της απέκκρισης της χολής, η ενδοκυστική πίεση αυξάνεται, τα τοιχώματα τεντώνονται και η τοπική κυκλοφορία του αίματος παρεμποδίζεται. Αργότερα, με την ανάπτυξη της φλεγμονώδους διαδικασίας, τα τοιχώματα της ουροδόχου κύστης νεκρώνονται ή διασπώνται, γεγονός που συνεπάγεται την ανάπτυξη της αντίστοιχης επιπλοκής.
Οι προκλητικοί κρίκοι στην σύνθετη ανάπτυξη της χολοκυστίτιδας και του εμπυήματος της χοληδόχου κύστης μπορεί να είναι:
- κατανάλωση κυρίως ζωικών λιπών και υδατανθράκων, σε σχέση με την ανεπαρκή κατανάλωση πρωτεϊνών και φυτικών ινών.
- δίαιτα χαμηλών θερμίδων με γρήγορη απώλεια βάρους, διατροφικές διαταραχές (εναλλαγή μεταξύ νηστείας και υπερκατανάλωσης τροφής)
- κληρονομικοί παράγοντες, γενετικά συνταγματικά χαρακτηριστικά·
- σακχαρώδης διαβήτης, δυσλιποπρωτεϊναιμία;
- παθολογίες του ήπατος, του παγκρέατος, λοιμώξεις των χοληφόρων, αιμολυτική αναιμία, εντερική κινητικότητα, παρατεταμένη περίοδος παρεντερικής διατροφής.
- μακροχρόνια χρήση αντισυλληπτικών, διουρητικών, καθώς και οκτρεοτίδης και κεφτριαξόνης.
- χρόνιος αλκοολισμός, έντονο κάπνισμα, παρατεταμένη σωματική αδράνεια.
- τακτικό άγχος και συγκρούσεις;
- ευσαρκία.
Συμπτώματα εμφύσημα χοληδόχου κύστης
Τα κύρια κλινικά συμπτώματα της ανάπτυξης εμπυήματος της χοληδόχου κύστης θεωρούνται έντονοι, οξύς πόνος στο δεξιό υποχόνδριο, απότομη αύξηση της θερμοκρασίας και σημάδια μέθης. Αυτές οι εκδηλώσεις συχνά αναπτύσσονται στο πλαίσιο πιο ήπιων συμπτωμάτων οξείας χολοκυστίτιδας.
Μπορείτε να υποψιαστείτε ότι η οξεία χολοκυστίτιδα έχει περιπλακεί από εμπύημα με βάση τα ακόλουθα χαρακτηριστικά συμπτώματα:
- έντονη αύξηση του πόνου.
- μια απότομη αύξηση της θερμοκρασίας στους 39-40°C;
- μερικές φορές – κιτρίνισμα του σκληρού χιτώνα και των ορατών βλεννογόνων ιστών.
- ένα ξαφνικό αίσθημα ακραίας αδυναμίας
- ναυτία, έμετος.
Κατά την ψηλάφηση της κοιλιάς στο δεξιό υποχόνδριο, είναι συχνά δυνατό να διαπιστωθεί διόγκωση και τάση της χοληδόχου κύστης, χωρίς τάση μείωσης των συμπτωμάτων. Κατά την ψηλάφηση, ο ασθενής παρατηρεί αύξηση του πόνου.
Τα παραμικρά πρώτα σημάδια επιδείνωσης της παθολογίας απαιτούν άμεση παραπομπή του ασθενούς στο χειρουργικό τμήμα για επείγουσα διάγνωση και καθορισμό περαιτέρω τακτικών θεραπείας. [ 7 ]
Η επιδείνωση της κατάστασης των ατόμων που πάσχουν από οποιεσδήποτε ασθένειες του ηπατοχολικού συστήματος θα πρέπει να αξιολογείται ιδιαίτερα προσεκτικά. Κατά τις πρώτες ύποπτες εκδηλώσεις που υποδηλώνουν επιδείνωση της νόσου, είναι απαραίτητο να αναζητήσετε επειγόντως ιατρική βοήθεια και σε καμία περίπτωση να μην κάνετε αυτοθεραπεία. Ιδιαίτερα και κατηγορηματικά αντενδείκνυται:
- προσφέρετε στον ασθενή φαγητό και αλκοολούχα ποτά·
- τοποθετήστε ένα θερμαντικό επίθεμα στην κοιλιακή χώρα.
- πλύνετε το στομάχι και τα έντερα.
- να συνταγογραφείτε μόνοι σας οποιαδήποτε φάρμακα.
Τέτοια συμπτώματα μπορούν να ονομαστούν ύποπτα:
- ξαφνικός πυρετός, ρίγη.
- απώλεια ενδιαφέροντος για φαγητό;
- αυξημένος πόνος στην περιοχή της προβολής του ήπατος.
- ξαφνική αδυναμία;
- εφίδρωση, ξηροστομία;
- η εμφάνιση ναυτίας και εμέτου όταν προσπαθείτε να φάτε.
Σε σοβαρές περιπτώσεις, όταν προκύπτουν επιπλοκές, εμφανίζονται σημάδια σοβαρής δηλητηρίασης, συμπεριλαμβανομένης της απώλειας συνείδησης. Παρατηρείται απότομη μείωση της αρτηριακής πίεσης και ένταση στους κοιλιακούς μύες. [ 8 ]
Όταν αναπτύσσεται μια επιπλοκή όπως η χολική περιτονίτιδα, ο ασθενής βιώνει έντονο κοιλιακό πόνο, που τον αναγκάζει να πάρει τη λεγόμενη θέση «εμβρύου», φέρνοντας τα γόνατά του στο στήθος του. Ο καρδιακός ρυθμός αυξάνεται σε 100-120 παλμούς ανά λεπτό και η αναπνοή επιταχύνεται.
Η σοβαρή δηλητηρίαση εκδηλώνεται με κοιλιακή διάταση και έντονη ωχρότητα του δέρματος. Εάν ο ασθενής δεν έχει λάβει ιατρική βοήθεια, τότε ξεκινά η φάση της εξάντλησης: η συνείδηση θολώνει, το δέρμα κιτρινίζει, οι αντιδράσεις στα περιβάλλοντα ερεθίσματα χάνονται. Μια τέτοια κατάσταση μπορεί να ονομαστεί τερματική: ελλείψει θεραπείας, επέρχεται ο θάνατος. [ 9 ]
Τα κύρια σημάδια του εμπυήματος της χοληδόχου κύστης είναι τα ακόλουθα αυξημένα συμπτώματα:
- οξύς, επίμονος, παρατεταμένος πόνος στην περιοχή προβολής του ήπατος.
- σημάδια περιτοναϊκού ερεθισμού, αυξημένος πόνος με βαθιά εισπνοή, βήχα και οποιαδήποτε κινητική δραστηριότητα.
- ένταση και πόνος κατά την ψηλάφηση της περιοχής του ήπατος.
- μια απότομη και ισχυρή αύξηση της θερμοκρασίας.
- αυξημένη εφίδρωση.
- κιτρίνισμα του σκληρού χιτώνα.
- μείωση της αρτηριακής πίεσης;
- κατάθλιψη της συνείδησης.
Αξίζει να σημειωθεί ότι σε ασθενείς που πάσχουν από διαβήτη ή καταστάσεις ανοσοανεπάρκειας, η κλινική εικόνα μπορεί να είναι θολή. Επομένως, αυτοί οι ασθενείς απαιτούν ιδιαίτερα προσεκτική παρατήρηση.
Ένα βοηθητικό σημάδι είναι το σύμπτωμα του Murphy, το οποίο εξετάζεται ως εξής:
- Τοποθετήστε το αριστερό χέρι στην άκρη της πλευρικής καμάρας στη δεξιά πλευρά έτσι ώστε το δεύτερο και το τέταρτο δάχτυλο να βρίσκονται στο σημείο Kerr (στην προβολή της χοληδόχου κύστης στο πρόσθιο κοιλιακό τοίχωμα - η τομή της δεξιάς πλευρικής καμάρας και της εξωτερικής άκρης του δεξιού ορθού κοιλιακού μυός).
- Ο ασθενής καλείται να πάρει μια βαθιά ανάσα και στην κορυφή της αναπνοής το άτομο θα αισθανθεί έναν οξύ πόνο στην περιοχή του ήπατος (το σύμπτωμα του Murphy είναι θετικό).
Στάδια
Μερικοί γαστρεντερολόγοι μιλούν για την πιθανότητα σταδιακής ανάπτυξης ασθενειών του χοληφόρου συστήματος. Μιλάμε για τα ακόλουθα στάδια:
- Δυσλειτουργία →
- Δυσκολή →
- Χολοκυστίτιδα →
- Εμπύημα, ή χολολιθίαση → εμπύημα.
Ταυτόχρονα, μια τέτοια σταδιοποίηση δεν είναι γενικά αποδεκτή, καθώς υπάρχουν και άλλοι παθογενετικοί παράγοντες που μπορούν να αποτελέσουν εξίσου σημαντικούς κρίκους στην ανάπτυξη του εμπυήματος της χοληδόχου κύστης. [ 10 ]
Επιπλοκές και συνέπειες
Το εμφύημα της χοληδόχου κύστης αποτελεί σοβαρό κίνδυνο για τους ασθενείς, καθώς μπορεί ακόμη και να οδηγήσει σε θάνατο λόγω της ανάπτυξης επιπλοκών. Η σοβαρή διάταση στο φόντο των ατροφικών διεργασιών στα τοιχώματα του οργάνου οδηγεί στη διάτρησή τους. Η διάτρηση ή η ρήξη είναι τριών τύπων:
- διάσπαση στην κοιλιακή κοιλότητα, με περαιτέρω ανάπτυξη χολικής περιτονίτιδας.
- υποξεία έξαρση με ανάπτυξη τοπικού αποστήματος.
- ανάπτυξη χολοκυστοεντερικού συριγγίου.
Η κλινική εικόνα της διάτρησης είναι η ίδια με αυτήν της οξείας χολοκυστίτιδας. Ωστόσο, η γενική κατάσταση των ασθενών αξιολογείται ως πολύ πιο σοβαρή, μη ανταποκρινόμενη στη συντηρητική θεραπεία. Μετά την εμφάνιση των πρώτων παθολογικών σημείων, παρατηρείται κοιλιακό άλγος και πυρετός για αρκετές ημέρες. Οι ασθενείς αρνούνται να φάνε. Μετά την ανάπτυξη διάχυτης περιτονίτιδας, η διάγνωση γίνεται σαφής. [ 11 ]
Εάν το μολυσματικό συστατικό εισέλθει στο κυκλοφορικό σύστημα, οι ασθενείς αναπτύσσουν γενικευμένη σήψη, η οποία αποτελεί επίσης πραγματική απειλή για τη ζωή.
Ωστόσο, οι γιατροί θεωρούν την κύρια επιπλοκή του εμπυήματος της χοληδόχου κύστης ως την ανάπτυξη γάγγραινας, δηλαδή τη νέκρωση (θάνατος) του ιστού του οργάνου. Τις περισσότερες φορές, ορισμένα μέρη του οργάνου υπόκεινται σε νέκρωση, για παράδειγμα, ο πυθμένας. Η νέκρωση ολόκληρης της ουροδόχου κύστης είναι σπάνια. [ 12 ]
Έτσι, τα πιο συνηθισμένα προβλήματα που προκαλούνται από το εμφύσημα της χοληδόχου κύστης είναι:
- νέκρωση του ιστού της ουροδόχου κύστης.
- διάτρηση (σχηματισμός οπής, ρήξη των τοιχωμάτων των οργάνων με την ανάπτυξη χολικής περιτονίτιδας).
- σήψη (η είσοδος βακτηριακής χλωρίδας στην κυκλοφορία του αίματος, η οποία οδηγεί στην ανάπτυξη συστηματικής φλεγμονώδους αντίδρασης και επακόλουθης βλάβης σε όλα ή τα περισσότερα όργανα).
Η πολυοργανική ανεπάρκεια, με τη σειρά της, οδηγεί σε θάνατο. [ 13 ]
Διαγνωστικά εμφύσημα χοληδόχου κύστης
Το γεγονός της αύξησης του πόνου στο δεξιό υποχόνδριο σε σχέση με την αυξημένη θερμοκρασία σώματος σε ασθενείς με οξεία χολοκυστίτιδα δίνει λόγο να υποψιαστούμε την εμφάνιση μιας τέτοιας επιπλοκής όπως το εμφύσημα της χοληδόχου κύστης. Ωστόσο, είναι επίσης απαραίτητη η διάγνωση για την επιβεβαίωση της διάγνωσης - πρώτα απ 'όλα, για να διευκρινιστούν τα αίτια της παθολογίας, για να επιλεγούν οι σωστές τακτικές θεραπείας.
Κατά τη διάρκεια της αναμνησίας, ο γιατρός διευκρινίζει πόσο καιρό πριν ανακαλύφθηκαν ορισμένες διαταραχές που είναι χαρακτηριστικές του εμπυήματος της χοληδόχου κύστης. Στη συνέχεια, ο γιατρός πραγματοποιεί ψηλάφηση: με το εμπύημα, συνήθως υπάρχει μέτριος πόνος στο δεξιό υποχόνδριο. Ελέγχεται επίσης το σημείο Murphy, το οποίο χαρακτηρίζεται από ακούσια κατακράτηση αναπνοής κατά την εισπνοή τη στιγμή της πίεσης στο δεξιό υποχόνδριο. Σε ασθενείς με εμπύημα της χοληδόχου κύστης, αυτό το σημείο δίνει θετική αντίδραση.
Εάν η νόσος βρίσκεται σε προχωρημένο στάδιο, ο γιατρός μπορεί να αισθανθεί μια πολύ επώδυνη και διογκωμένη χοληδόχο κύστη.
Επιπλέον, στον ασθενή έχουν συνταγογραφηθεί εργαστηριακές εξετάσεις:
- Μια γενική κλινική εξέταση αίματος για το εμφύσημα της χοληδόχου κύστης αποκαλύπτει αυξημένο αριθμό λευκοκυττάρων (περισσότερο από 15x109 / l), μετατόπιση του λευκοκυττάρου προς τα αριστερά (ακόμα και στο πλαίσιο της αντιβιοτικής θεραπείας). Παρόμοιες αλλαγές είναι χαρακτηριστικές της γαγγραινώδους χολοκυστίτιδας.
- Η βιοχημεία του αίματος δείχνει ότι τα ηπατικά ένζυμα βρίσκονται εντός του εύρους αναφοράς. Αυτό το γεγονός βοηθά στη διαφοροποίηση του εμπυήματος της χοληδόχου κύστης από την αποφρακτική βλάβη των περιφερικών τμημάτων του χοληφόρου συστήματος. Αλλά σε αυτή την περίπτωση μπορεί να υπάρχει μια εξαίρεση στον κανόνα: μερικές φορές η χοληδόχος κύστη διογκώνεται στο φόντο του εμπυήματος πιέζοντας τον κοινό ή ηπατικό χοληδόχο πόρο. Αυτό μπορεί να συνοδεύεται από αυξημένη δραστηριότητα της αλκαλικής φωσφατάσης και αύξηση του επιπέδου χολερυθρίνης.
- Οι μικροβιολογικές εξετάσεις μπορούν να ανιχνεύσουν βακτηριαιμία και οι δοκιμές ευαισθησίας στα αντιβιοτικά βοηθούν στη σωστή συνταγογράφηση κατάλληλων αντιβακτηριακών φαρμάκων.
Οι ακόλουθες μελέτες θεωρούνται υποχρεωτικές:
- κλινικές εξετάσεις αίματος και ούρων;
- διάσταση ούρων;
- βιοχημική εξέταση αίματος με προσδιορισμό ολικής χολερυθρίνης και κλασμάτων, ολικής πρωτεΐνης, γλυκόζης, αμυλάσης, ολικής χοληστερόλης, ALT, AST, αλκαλικής φωσφατάσης, GGT).
- εξετάσεις αίματος για HIV, RW, ιικούς δείκτες.
- αξιολόγηση του φάσματος λιπιδίων του αίματος με προσδιορισμό του συντελεστή αθηρογένεσης.
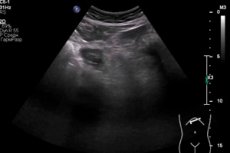
Η ενόργανη διάγνωση περιλαμβάνει κυρίως υπερηχογραφική εξέταση. Το εμπύημα της χοληδόχου κύστης μπορεί να εκδηλωθεί με διαφορετικές παραλλαγές της ηχογραφικής εικόνας. Τα πιο συνηθισμένα υπερηχογραφικά σημεία περιλαμβάνουν έντονες και μερικές φορές ανομοιόμορφες δομικές διαταραχές, αλλοιωμένη ηχογένεια και πάχος των τοιχωμάτων των οργάνων - τόσο περιμετρικά όσο και τοπικά. Ανιχνεύεται διευρυμένη χοληδόχος κύστη και συσσώρευση περικυστικού υγρού. Η χολή είναι ετερογενής, μπορεί να περιέχει νιφάδες, ιζήματα και αέριες φυσαλίδες. [ 14 ]
Κατά την εκτέλεση υπερηχογραφήματος, είναι απαραίτητο να ληφθεί υπόψη ότι η ηχωγραφική εικόνα σε περίπτωση εμπυήματος της χοληδόχου κύστης μπορεί να αλλάξει αρκετά γρήγορα. Πραγματοποιείται μια τυπική εξέταση χρησιμοποιώντας έναν κυρτό αισθητήρα. Μετά τη διαδικασία, ο γιατρός συμπληρώνει ένα διαγνωστικό πρωτόκολλο, στο οποίο περιγράφει όλες τις παραμέτρους και τις αλλαγές στη χοληδόχο κύστη που παρατηρούνται (θέση, σχήμα, μέγεθος, κατάσταση των τοιχωμάτων, εγκλείσματα, περιεχόμενο στον αυλό, κατάσταση του περιβάλλοντος ιστού).
Όσον αφορά την ενδοσκοπική εξέταση – και συγκεκριμένα την ανάδρομη χολαγγειοπαγκρεατογραφία – εάν υπάρχει υποψία εμπυήματος, αυτή δεν διενεργείται για να μην χαθεί χρόνος και να ξεκινήσει χειρουργική θεραπεία το συντομότερο δυνατό.
Επιπλέον, μπορεί να συνταγογραφηθεί ακτινογραφία, η οποία αποτελείται από ακτινογραφία του δεξιού υποχονδρίου, ενδοφλέβια χολοκυστογραφία. Λιγότερο συχνά, χρησιμοποιείται μαγνητική τομογραφία, η οποία επιτρέπει την άμεση απεικόνιση του χοληφόρου συστήματος και των παγκρεατικών πόρων.
Διαφορική διάγνωση
Το εμπύημα της χοληδόχου κύστης θα πρέπει πρώτα απ 'όλα να διακρίνεται από την υδρωπικία του ίδιου οργάνου. Η υδρωπικία αναπτύσσεται ως αποτέλεσμα πλήρους ή μερικής απόφραξης του χοληδόχου πόρου, ως αποτέλεσμα της οποίας συσσωρεύονται βλέννα και εξίδρωμα στον αυλό της χοληδόχου κύστης. Η υδρωπικία εμφανίζεται μετά τη διακοπή της εκροής της χολής. Τα κύρια χαρακτηριστικά της παθολογίας είναι η απόφραξη του λαιμού ή του πόρου της χοληδόχου κύστης από μια πέτρα σε φόντο χαμηλής λοιμογόνου δράσης της βακτηριακής χλωρίδας. Η χοληδόχος κύστη απορροφά τα συστατικά της χολής, τα μικρόβια πεθαίνουν, το περιεχόμενο της χοληδόχου κύστης αποχρωματίζεται και γίνεται βλεννώδες. Κατά τη διάρκεια μιας κλινικής εξέτασης των ασθενών, είναι δυνατό να ψηλαφηθεί μια διευρυμένη, τεντωμένη, ανώδυνη χοληδόχος κύστη και ο πυθμένας της. Σε μια λοιμογόνο λοίμωξη, τα τοιχώματα της χοληδόχου κύστης παχύνονται και σχηματίζεται πύον στην κοιλότητα.
Η κύρια μέθοδος διαφορικής διάγνωσης παραμένει η υπερηχογραφική εξέταση. Στον αυλό του οργάνου, εξετάζονται πυκνές ηχωτικές δομές που μπορούν να κινηθούν όταν αλλάζει η θέση του σώματος. Ο υπέρηχος μεταδίδει αρκετά αξιόπιστες πληροφορίες - περίπου 96-98%.
Βοηθητικές διαφορικές διαγνωστικές μέθοδοι πραγματοποιούνται με διάτρητο έλκος, οξεία σκωληκοειδίτιδα, οξεία εντερική απόφραξη, πνευμονία δεξιάς πλευράς, ουρολιθίαση, έμφραγμα του μυοκαρδίου (χολοκυστοκαρδιακό σύνδρομο), καθώς και με χολαγγειίτιδα, γαγγραινώδη ή πυώδη χολοκυστίτιδα.
Για να αποκλειστούν ασθένειες με παρόμοιες κλινικές εκδηλώσεις, είναι δυνατόν να χρησιμοποιηθούν οι ακόλουθες διαφορικές διαγνωστικές μέθοδοι:
- δοκιμασίες ηπατικής λειτουργίας;
- μετρήσεις των επιπέδων των παγκρεατικών ενζύμων·
- κοιλιακό υπερηχογράφημα;
- εξετάσεις με χολοκυστοκινίνη, κ.λπ.
Ποιος θα επικοινωνήσει;
Θεραπεία εμφύσημα χοληδόχου κύστης
Τα κύρια συστατικά της θεραπείας για το εμφύημα της χοληδόχου κύστης είναι τα επείγοντα χειρουργικά μέτρα αποσυμπίεσης και η χολοκυστεκτομή. Η συνταγογράφηση φαρμάκων είναι μια βοηθητική μέθοδος, συμπεριλαμβανομένης της αντιβιοτικής θεραπείας.
Βασικοί τομείς θεραπείας:
- πρόληψη επιπλοκών με τη μορφή διάτρησης κ.λπ.
- άνευ όρων αφαίρεση οργάνου.
Το πρώτο στάδιο της θεραπείας είναι η επείγουσα αποσυμπίεση της χοληδόχου κύστης, η οποία είναι απαραίτητη για τη μείωση του βαθμού συμπίεσης των περιβαλλόντων ιστών. Εάν ο ασθενής έχει αιμοδυναμική αστάθεια ή υπάρχουν αντενδείξεις για χειρουργική επέμβαση (ταυτόχρονες σοβαρές παθολογίες), τότε μπορείτε να χρησιμοποιήσετε την ευκαιρία να πραγματοποιήσετε ηπατική αποστράγγιση της χοληδόχου κύστης υπό ακτινογραφικό έλεγχο, η ουσία της οποίας είναι η απομάκρυνση του εξιδρώματος και του πύου από το όργανο. Αυτή η διαδικασία θα επιτρέψει την αποσυμπίεση των χοληφόρων αγωγών, η οποία θα οδηγήσει σε γρήγορη και σημαντική βελτίωση της ευημερίας του ασθενούς. Ωστόσο, ένα τέτοιο μέτρο δεν μπορεί να εγγυηθεί μια πλήρη νίκη επί της παθολογίας και την πρόληψη των σηπτικών επιπλοκών. Δεδομένου αυτού, εάν δεν υπάρχουν αντενδείξεις για χειρουργική επέμβαση, είναι επιτακτική η διεξαγωγή χολοκυστεκτομής - αλλά μόνο μετά τη σταθεροποίηση των αιμοδυναμικών παραμέτρων.
Μετά από χειρουργική επέμβαση και αφαίρεση της χοληδόχου κύστης, είναι σημαντικό να πραγματοποιηθεί υποστηρικτική θεραπεία, συμπεριλαμβανομένης της αντιβιοτικής θεραπείας. Αυτό το στάδιο θα πρέπει να συνεχιστεί μέχρι να ομαλοποιηθούν οι δείκτες θερμοκρασίας και να σταθεροποιηθεί το επίπεδο των λευκοκυττάρων στο αίμα. Τα αντιβιοτικά συνταγογραφούνται με βάση τα αποτελέσματα της μελέτης της αντοχής στα αντιβιοτικά της καλλιέργειας, που εμβολιάστηκε από την έκκριση της χολής. [ 15 ]
Η περαιτέρω διαχείριση των ασθενών περιλαμβάνει την τήρηση μιας ορθολογικής διατροφής, τη σωματική δραστηριότητα και την απολύμανση των εστιών μόλυνσης. Η παρατήρηση σε εξωτερικούς ασθενείς, η επακόλουθη θεραπεία σε σανατόριο και θέρετρο και τα μέτρα ψυχολογικής αποκατάστασης παίζουν σημαντικό ρόλο.
Φάρμακα
Η φαρμακευτική θεραπεία ξεκινά αμέσως μετά τη χειρουργική επέμβαση, η οποία περιλαμβάνει την αφαίρεση της χοληδόχου κύστης. Αυτή η θεραπεία μπορεί να περιλαμβάνει τα ακόλουθα μέτρα:
- Θεραπεία έγχυσης για την εξάλειψη της δηλητηρίασης και την αποκατάσταση του ελλείμματος νερού-ηλεκτρολυτών και ενέργειας.
- Αντιβακτηριακή θεραπεία:
- Σιπροφλοξασίνη από το στόμα 500-750 mg δύο φορές την ημέρα για δέκα ημέρες.
- Δοξυκυκλίνη από το στόμα ή ενδοφλέβια με στάγδην χορήγηση: χρησιμοποιούνται 200 mg/ημέρα την πρώτη ημέρα και στη συνέχεια 100-200 mg/ημέρα, ανάλογα με τη σοβαρότητα της πάθησης, για δύο εβδομάδες.
- Ερυθρομυκίνη από το στόμα, την πρώτη ημέρα - 400-600 mg, στη συνέχεια - 200-400 mg κάθε έξι ώρες. Η διάρκεια χορήγησης μπορεί να είναι από μία έως δύο εβδομάδες. Τα δισκία λαμβάνονται μεταξύ των γευμάτων.
Για την αποφυγή ανεπιθύμητων ενεργειών και παρενεργειών κατά τη διάρκεια της αντιβιοτικής θεραπείας (δυσβακτηρίωση, μυκητίαση), συνταγογραφείται ένα πόσιμο διάλυμα Intraconazole σε ποσότητα 400 mg/ημέρα για δέκα ημέρες.
- Κεφαλοσπορίνες για χορήγηση από το στόμα – για παράδειγμα, Κεφουροξίμη 250-500 mg δύο φορές την ημέρα μετά τα γεύματα για δύο εβδομάδες.
- Τα συμπτωματικά φάρμακα χρησιμοποιούνται σύμφωνα με τις ενδείξεις:
- Η σισαπρίδη (ένα γαστροκινητικό φάρμακο που αυξάνει την κινητικότητα του ανώτερου γαστρεντερικού σωλήνα) λαμβάνεται σε δόση 10 mg έως 4 φορές την ημέρα ή το Debridate σε δόση 100-200 mg έως 4 φορές την ημέρα ή το Meteospasmil σε δόση 1 κάψουλας τρεις φορές την ημέρα, για τουλάχιστον δύο εβδομάδες.
- Hofitol 2 δισκία τρεις φορές την ημέρα πριν από τα γεύματα ή Allochol 2 δισκία έως 4 φορές την ημέρα μετά τα γεύματα, για τουλάχιστον ένα μήνα.
- Παρασκευάσματα πολυενζύμων, 1-2 δόσεις πριν από τα γεύματα για τρεις εβδομάδες, για αρκετές εβδομάδες.
- Αντιόξινα, μία δόση 1,5-2 ώρες μετά τα γεύματα.
- Παυσίπονα, αντισπασμωδικά φάρμακα, ανάλογα με το απαιτούμενο κλινικό αποτέλεσμα.
Μεταξύ των πιθανών παρενεργειών της θεραπείας, οι πιο συχνές είναι η αστάθεια των κοπράνων, ο κοιλιακός πόνος, ο κνησμός του δέρματος και ο αυξημένος σχηματισμός αερίων. Τέτοια συμπτώματα απαιτούν διόρθωση τόσο της φαρμακευτικής αγωγής όσο και της δίαιτας.
Χειρουργική θεραπεία
Η χολοκυστεκτομή είναι μια χειρουργική επέμβαση που περιλαμβάνει την αφαίρεση της χοληδόχου κύστης, ενός οργάνου που αποθηκεύει χολή που παράγεται στο ήπαρ και εμπλέκεται στη διαδικασία της πέψης.
Η χολοκυστεκτομή είναι μια υποχρεωτική θεραπευτική μέθοδος για την ανάπτυξη εμπυήματος της χοληδόχου κύστης και η επέμβαση πρέπει να είναι επείγουσα για την πρόληψη της εμφάνισης απειλητικών για τη ζωή επιπλοκών. Τα τελευταία χρόνια, η επέμβαση πραγματοποιείται κυρίως λαπαροσκοπικά, χρησιμοποιώντας λαπαροσκόπιο (μια ειδική συσκευή με βιντεοκάμερα) και ειδικά εργαλεία. [ 16 ]
Η λαπαροσκοπική χολοκυστεκτομή σπάνια συνοδεύεται από επιπλοκές, αν και σε σπάνιες περιπτώσεις η πιθανότητα ανάπτυξής τους παραμένει. Μεταξύ των πιθανών επιπλοκών είναι οι ακόλουθες:
- αιμορραγία, θρόμβοι αίματος;
- προβλήματα με το καρδιαγγειακό σύστημα.
- μόλυνση;
- βλάβη σε κοντινά όργανα (π.χ. λεπτό έντερο, ήπαρ)
- παγκρεατίτιδα;
- πνευμονία.
Ο βαθμός κινδύνου επιπλοκών εξαρτάται σε μεγάλο βαθμό από τη γενική υγεία του ατόμου και τις αρχικές αιτίες ανάπτυξης οξείας χολοκυστίτιδας.
Η προετοιμασία για χειρουργική επέμβαση περιλαμβάνει τα ακόλουθα σημεία:
- αξιολόγηση των αιματολογικών παραμέτρων και της κατάστασης των ζωτικών οργάνων.
- σταθεροποίηση των αιματολογικών παραμέτρων.
Όλες οι προπαρασκευαστικές εργασίες πρέπει να εκτελούνται εντός δύο ωρών το πολύ.
Η χολοκυστεκτομή πραγματοποιείται με γενική αναισθησία (ενδοφλέβια). Η ίδια η επέμβαση πραγματοποιείται με ελάχιστα επεμβατική λαπαροσκοπική ή παραδοσιακή ανοιχτή μέθοδο.
Κατά τη διάρκεια της λαπαροσκοπικής χειρουργικής επέμβασης, ο χειρουργός κάνει 2-4 παρακεντήσεις στο κοιλιακό τοίχωμα. Ένας ειδικός σωλήνας εξοπλισμένος με βιντεοκάμερα εισάγεται σε μία από τις παρακεντήσεις: ο γιατρός έχει την ευκαιρία να κοιτάξει την οθόνη που είναι εγκατεστημένη στο χειρουργείο και να ελέγξει τα χειρουργικά εργαλεία που εισάγονται μέσω των υπόλοιπων παρακεντήσεων στην κοιλιακή κοιλότητα. Η λαπαροσκοπική αφαίρεση της χοληδόχου κύστης διαρκεί περίπου 1,5-2 ώρες.
Μερικές φορές, η λαπαροσκόπηση μπορεί να μην είναι εφικτή και ο χειρουργός πρέπει να εκτελέσει την επέμβαση χρησιμοποιώντας ανοιχτή πρόσβαση. Η διαδικασία έχει ως εξής. Στο δεξιό τμήμα της κοιλιακής κοιλότητας, πιο κοντά στην πλευρική καμάρα, ο γιατρός κάνει μια τομή 3-10 cm, ανασηκώνει τον ιστό για να απελευθερώσει το ήπαρ και στη συνέχεια αφαιρεί τη χοληδόχο κύστη. Μετά από ελεγχόμενη χολαγγειογραφία, εφαρμόζονται ράμματα. Η διάρκεια της ανοιχτής χολοκυστεκτομής είναι μιάμιση έως δύο ώρες. [ 17 ]
Ο ασθενής παραμένει στο χειρουργείο ή στη μονάδα εντατικής θεραπείας μέχρι να περάσει η αναισθησία. Στη συνέχεια μεταφέρεται σε κανονικό θάλαμο, όπου λαμβάνει χώρα περαιτέρω ανάρρωση.
Μετά από λαπαροσκοπική χολοκυστεκτομή, ο ασθενής μπορεί να πάρει εξιτήριο την τρίτη ή τέταρτη ημέρα, ανάλογα με την κατάστασή του. Οι ενδείξεις για εξιτήριο είναι οι εξής: ο ασθενής μπορεί να τρώει και να πίνει, να κινείται ανεξάρτητα, με ικανοποιητική γενική υγεία και χωρίς επιπλοκές.
Μετά από ανοιχτή χολοκυστεκτομή, ο ασθενής παραμένει στο νοσοκομείο για λίγο περισσότερο χρόνο μέχρι την επαρκή ανάρρωση.
Η μετεγχειρητική περίοδος μετά από χολοκυστεκτομή που σχετίζεται με εμφύσημα της χοληδόχου κύστης συνοδεύεται απαραίτητα από αντιβιοτική θεραπεία. Τα αντιβιοτικά συνταγογραφούνται μέχρι να σταθεροποιηθεί ο αριθμός των λευκοκυττάρων στο αίμα: αρχικά, οι αντιβακτηριακοί παράγοντες χορηγούνται με ενδοφλέβιες εγχύσεις και στη συνέχεια μεταβαίνουν στη λήψη των φαρμάκων από το στόμα.
Τις πρώτες ημέρες, συνιστάται στον ασθενή να παραμείνει στο κρεβάτι, αλλά ο ασθενής θα πρέπει να προσπαθεί περιοδικά να σηκωθεί, κάτι που είναι απαραίτητο για την πρόληψη μετεγχειρητικών επιπλοκών (όπως πνευμονία, συμφύσεις κ.λπ.). Μέχρι να περάσουν τα αέρια, απαγορεύεται το φαγητό: συνήθως τα αέρια αρχίζουν να περνούν 24-48 ώρες μετά την επέμβαση. Στη συνέχεια, μπορείτε να τρώτε σιγά σιγά, ξεκινώντας με πουρέ σούπες, υγρό πουρέ πατάτας σε νερό. Μετά από λίγο καιρό, εισάγονται στη διατροφή υγρά χυλός, πουρέ λαχανικών και κρέας.
Πρόληψη
Η οξεία χολοκυστίτιδα, η οποία περιπλέκεται από εμφύσημα της χοληδόχου κύστης, είναι μια από τις πιο συχνές ασθένειες του γαστρεντερικού σωλήνα. Επομένως, τα προληπτικά μέτρα, πρώτα απ 'όλα, πρέπει να στοχεύουν στην πρόληψη της ανάπτυξης φλεγμονώδους νόσου του οργάνου. Έτσι, η εμφάνιση οξείας χολοκυστίτιδας προκαλείται συχνότερα από λοίμωξη. Οι μολυσματικοί παράγοντες εισέρχονται στη χοληδόχο κύστη με διάφορους τρόπους:
- με αίμα·
- από τα έντερα.
- μέσω των αγγείων του λεμφικού συστήματος.
Με τη λέμφο και τη ροή του αίματος, η λοίμωξη διεισδύει στην ουροδόχο κύστη εάν υπάρχουν παραβιάσεις της προστατευτικής λειτουργίας του ήπατος. Εάν υπάρχουν βλάβες στην κινητική λειτουργία του χοληδόχου πόρου, τότε τα μικρόβια μπορούν να εισέλθουν από το έντερο. Η φλεγμονώδης διαδικασία αναπτύσσεται στο πλαίσιο της παραβίασης της κινητικής λειτουργίας της ουροδόχου κύστης και της κατακράτησης της χολής.
Η στασιμότητα της χολής προκαλείται από την παρουσία λίθων, την επιμήκυνση και την ελικοειδότητα του κυστικού πόρου ή τη στένωσή του. Στη χολολιθίαση, η συχνότητα εμφάνισης οξείας φλεγμονώδους διαδικασίας φτάνει έως και το 90%. Λόγω της απόφραξης του πόρου από την πέτρα, η είσοδος της χολής στο έντερο καθίσταται αδύνατη, με αποτέλεσμα την αύξηση της ενδοκυστικής πίεσης, τη διάταση των τοιχωμάτων, την διαταραχή της κυκλοφορίας του αίματος, γεγονός που οδηγεί στην εμφάνιση φλεγμονώδους αντίδρασης.
Τι μπορεί να γίνει για να μειωθεί ο κίνδυνος εμφάνισης οξείας χολοκυστίτιδας και εμπυήματος της χοληδόχου κύστης; Οι γιατροί δίνουν τις ακόλουθες συστάσεις:
- τρώτε κλασματικά, 5-6 φορές την ημέρα, χωρίς υπερκατανάλωση τροφής ή περιόδους νηστείας.
- αποφύγετε λιπαρά, τηγανητά, αλμυρά και υπερβολικά πικάντικα τρόφιμα.
- να απαλλαγείτε από κακές συνήθειες όπως το κάπνισμα και η κατανάλωση αλκοόλ.
- να οδηγήσει έναν ενεργό τρόπο ζωής (ένας καθιστικός τρόπος ζωής συμβάλλει στο σχηματισμό στασιμότητας) ·
- παρακολουθήστε το σωματικό σας βάρος και αποτρέψτε την ανάπτυξη παχυσαρκίας.
Ακολουθούν ορισμένες τροφές που συνιστάται να αποκλείονται από τη διατροφή, ειδικά σε περιπτώσεις όπου υπάρχουν παράγοντες κινδύνου για την ανάπτυξη εμπυήματος της χοληδόχου κύστης:
- τηγανητά, πικάντικα, αλμυρά, πολύ ξινά και λιπαρά τρόφιμα.
- καυτερές σάλτσες και καρυκεύματα (συμπεριλαμβανομένων μαγιονέζας, adjika, μουστάρδας, χρένου)·
- κρέμα γάλακτος και ξινή κρέμα, μεγάλη ποσότητα βουτύρου.
- φασόλια, μπιζέλια;
- καφές, αλκοολούχα ποτά, κακάο, σόδα;
- σοκολάτα, γλυκά, αρτοσκευάσματα
- ξινά φρούτα, λαχανικά με χονδροειδείς ίνες.
Είναι σημαντικό να αντιμετωπίζονται άμεσα τυχόν παθολογίες του πεπτικού συστήματος, λοιμώξεις του ουρογεννητικού συστήματος, ασθένειες των οργάνων ΩΡΛ. Εάν εμφανιστούν ύποπτα συμπτώματα, είναι απαραίτητο να επικοινωνήσετε με έναν γιατρό το συντομότερο δυνατό.
Πρόβλεψη
Το εμπύημα της χοληδόχου κύστης μπορεί να αποβεί μοιραίο εάν ο ασθενής δεν λάβει έγκαιρη ιατρική φροντίδα και χειρουργική επέμβαση. Μια καλή πρόγνωση μπορεί να γίνει μόνο εάν η παθολογία ανιχνευθεί εγκαίρως και ο ασθενής δεν έχει παρουσιάσει διάτρηση, νεκρωτικές και σηπτικές επιπλοκές. Με την ανάπτυξη περιτονίτιδας και γενικευμένης σήψης, η πρόγνωση επιδεινώνεται απότομα.
Γενικά, η έκβαση της παθολογίας εξαρτάται συχνά από την ηλικία και τη γενική υγεία του ασθενούς.
Η έγκαιρη θεραπεία με την έγκαιρη έναρξή της εξασφαλίζει μια ευνοϊκή πρόγνωση: η θεραπεία ολοκληρώνεται με την πλήρη ανάρρωση του ασθενούς και την επιστροφή του στις συνήθεις ενεργές δραστηριότητές του. [ 18 ]
Οι ασθενείς που ανήκουν στην κατηγορία ηλικιωμένων και γεροντικών ηλικιών, καθώς και οι ασθενείς με καταστάσεις ανοσοανεπάρκειας και σοβαρές συνυπάρχουσες παθολογίες (για παράδειγμα, με μη αντιρροπούμενο σακχαρώδη διαβήτη) ανήκουν σε μια ειδική ομάδα κινδύνου: το προοδευτικό εμπύημα σε αυτούς τους ασθενείς μπορεί να ενεργοποιήσει την ανάπτυξη σηπτικών επιπλοκών, οι οποίες είναι σύνθετες καταστάσεις που αποτελούν απειλή για τη ζωή. Επιπλέον, οι σοβαρές τεντώσεις και οι ατροφικές διεργασίες στα τοιχώματα του οργάνου μπορούν να προκαλέσουν ρήξη (διάτρηση) τους, με επακόλουθο τον σχηματισμό χολικής περιτονίτιδας.
Υπάρχει επίσης κάποιος κίνδυνος με τη μορφή μετεγχειρητικών επιπλοκών: το χειρουργημένο εμπύημα της χοληδόχου κύστης μπορεί να περιπλακεί από μόλυνση τραύματος, αιμορραγία και ανάπτυξη υποηπατικού αποστήματος. Ωστόσο, η έγκαιρη ιατρική περίθαλψη με τη μορφή κατάλληλης χειρουργικής και επακόλουθης αποκαταστατικής θεραπείας επιτρέπει την ευνοϊκή πρόγνωση της νόσου.

