Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Υπερτασική καρδιακή ανεπάρκεια
Τελευταία επισκόπηση: 29.06.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
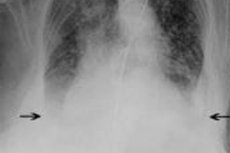
Η υπερτασική καρδιακή ανεπάρκεια (ΥΚΑ) είναι μια μορφή καρδιακής ανεπάρκειας που αναπτύσσεται ως αποτέλεσμα της χρόνιας υπέρτασης, δηλαδή της υψηλής αρτηριακής πίεσης. Η υπέρταση είναι μια πάθηση κατά την οποία η πίεση στις αρτηρίες παραμένει υψηλή για μεγάλο χρονικό διάστημα. Η συνεχής έκθεση της καρδιάς σε υψηλή πίεση μπορεί να την υπερφορτώσει και να επηρεάσει τη συσταλτική της λειτουργία, γεγονός που με τη σειρά του προκαλεί την ανάπτυξη καρδιακής ανεπάρκειας.
Το GSN χαρακτηρίζεται από τα ακόλουθα χαρακτηριστικά:
- Διευρυμένη καρδιά: Στην υπέρταση, η καρδιά μπορεί να διευρυνθεί και να γίνει παχύτερη (υπερτροφία). Αυτό συμβαίνει ως προσαρμοστική απόκριση στο αυξημένο φόρτο εργασίας, αλλά με την πάροδο του χρόνου τα παχιά τοιχώματα της καρδιάς μπορεί να γίνουν λιγότερο αποτελεσματικά στη συστολή.
- Επιδείνωση της συσταλτικής λειτουργίας: Η υπέρταση μπορεί να οδηγήσει σε μείωση της ικανότητας της καρδιάς να συστέλλεται και να αντλεί αίμα αποτελεσματικά. Αυτή η επιδείνωση της συσταλτικής λειτουργίας μπορεί να προκαλέσει στασιμότητα του αίματος στα όργανα και τους ιστούς.
- Συμφόρηση: Ο ιός HCV μπορεί να προκαλέσει στασιμότητα του αίματος στους πνεύμονες και σε άλλα όργανα. Αυτό μπορεί να εκδηλωθεί με πρήξιμο, δύσπνοια, κόπωση και άλλα συμπτώματα.
- Αυξημένος κίνδυνος καρδιακών επιπλοκών: Τα HSA αυξάνουν τον κίνδυνο καρδιακών επιπλοκών όπως έμφραγμα του μυοκαρδίου (καρδιακή προσβολή), αρρυθμίες και άλλα καρδιαγγειακά προβλήματα.
Τα συμπτώματα της καρδιακής ανεπάρκειας μπορεί να περιλαμβάνουν δύσπνοια, κόπωση, πρήξιμο (συνήθως στα πόδια), αυξημένη κόπωση με τη σωματική δραστηριότητα και άλλα σημάδια καρδιακής ανεπάρκειας. Η θεραπεία για την γλουταθειόνη περιλαμβάνει τον έλεγχο της αρτηριακής πίεσης με φαρμακευτική αγωγή, τη διαχείριση των συμπτωμάτων και των επιπέδων υγρών του σώματος και την τακτική παρακολούθηση από τον γιατρό σας. Είναι σημαντικό να ακολουθείτε τις συστάσεις του γιατρού σας και να διατηρείτε έναν υγιεινό τρόπο ζωής για τη διαχείριση και την πρόληψη της εξέλιξης της γλουταθειόνης.
Παθογένεση
Η παθογένεση της υπερτασικής καρδιακής ανεπάρκειας (ΥΚΚ) περιλαμβάνει ένα πολύπλοκο σύνολο μηχανισμών και αλλαγών που συμβαίνουν στην καρδιά και τα αιμοφόρα αγγεία στο πλαίσιο της μακροχρόνιας υπέρτασης (υψηλή αρτηριακή πίεση). Ακολουθούν οι κύριες πτυχές της παθογένεσης της ΥΚΚ:
- Υπερτροφία του μυοκαρδίου: Υπό την επίδραση της συνεχώς αυξημένης πίεσης στα κοιλιακά τοιχώματα της καρδιάς (υπέρταση), ο καρδιακός μυς (μυοκάρδιο) αρχίζει να αυξάνεται σε μέγεθος και να παχύνεται. Αυτό το φαινόμενο ονομάζεται υπερτροφία του μυοκαρδίου και είναι μια προσαρμοστική απόκριση στο αυξημένο φόρτο εργασίας. Ωστόσο, με την πάροδο του χρόνου, η υπερτροφία μπορεί να οδηγήσει σε διαταραχή της δομής και της λειτουργίας του μυοκαρδίου.
- Επιδείνωση της συσταλτικής λειτουργίας: Η υπερτροφία του μυοκαρδίου μπορεί να οδηγήσει σε επιδείνωση της ικανότητας της καρδιάς να συστέλλεται και να αντλεί αίμα αποτελεσματικά. Η καρδιά καθίσταται λιγότερο ικανή να διατηρήσει την κανονική ροή του αίματος και να παρέχει οξυγόνο και αίμα πλούσιο σε θρεπτικά συστατικά στα όργανα και τους ιστούς.
- Συμφόρηση: Η μειωμένη συσταλτική λειτουργία της καρδιάς μπορεί να προκαλέσει συσσώρευση αίματος στους πνεύμονες και σε άλλα όργανα. Η στάση του αίματος μπορεί να προκαλέσει δύσπνοια, πρήξιμο, διόγκωση του ήπατος και άλλα συμπτώματα.
- Αυξημένη καταπόνηση στην καρδιά: Η υπέρταση ασκεί συνεχή καταπόνηση στην καρδιά, καθώς πρέπει να ξεπεράσει την αυξημένη πίεση για να αντλήσει αίμα. Με την πάροδο του χρόνου, αυτό μπορεί να οδηγήσει σε φθορά του καρδιακού μυός και επιδείνωση της απόδοσής του.
- Αγγειακή αναδιαμόρφωση: Η υπέρταση επηρεάζει επίσης την αγγειακή δομή και λειτουργία. Η υψηλή αρτηριακή πίεση μπορεί να προκαλέσει βλάβη στο αγγειακό τοίχωμα, γεγονός που επηρεάζει τη ρύθμιση της αρτηριακής πίεσης και αυξάνει το φόρτο εργασίας στην καρδιά.
- Άλλοι παράγοντες κινδύνου: Η υπέρταση μπορεί να αυξήσει τον κίνδυνο αθηροσκλήρωσης (εναποθέσεις χοληστερόλης) στα αιμοφόρα αγγεία, γεγονός που επηρεάζει περαιτέρω τη ροή του αίματος και μπορεί να οδηγήσει σε καρδιακές επιπλοκές.
Καθώς η γλουταθειόνη εξελίσσεται, η καρδιά καθίσταται λιγότερο ικανή να εκτελέσει αποτελεσματικά τη λειτουργία της, γεγονός που μπορεί να οδηγήσει στην ανάπτυξη καρδιακών συμπτωμάτων και επιπλοκών. Η έγκαιρη διάγνωση και θεραπεία της υπέρτασης είναι σημαντική για την πρόληψη της ανάπτυξης στεφανιαίας νόσου και τη βελτίωση της πρόγνωσης.
Συμπτώματα υπερτασική καρδιακή ανεπάρκεια
Τα συμπτώματα της υπερτασικής καρδιακής ανεπάρκειας μπορεί να ποικίλλουν ανάλογα με τον βαθμό και τη σοβαρότητα της νόσου. Μερικά συνηθισμένα συμπτώματα περιλαμβάνουν:
- Δύσπνοια (αναπνευστική ανεπάρκεια): Η δύσπνοια μπορεί να είναι ένα από τα πρώιμα και πιο χαρακτηριστικά συμπτώματα της γλουταθειόνης. Οι ασθενείς μπορεί να έχουν δυσκολία στην αναπνοή, ειδικά κατά τη σωματική δραστηριότητα και τη νύχτα (νυχτερινή δύσπνοια) όταν πηγαίνουν για ύπνο.
- Οίδημα (πρήξιμο των ποδιών ή/και της κοιλιάς): Η αυξημένη πίεση στα τριχοειδή αγγεία μπορεί να προκαλέσει διαρροή υγρού στους περιβάλλοντες ιστούς, με αποτέλεσμα πρήξιμο, συνήθως στα κάτω άκρα και τα πέλματα. Σε πιο σοβαρές περιπτώσεις, μπορεί να αναπτυχθεί κοιλιακό οίδημα.
- Κόπωση και αδυναμία: Οι ασθενείς με γλουταθειόνη μπορεί να αισθάνονται κουρασμένοι και αδύναμοι, ειδικά όταν εκτελούν σωματικές δραστηριότητες.
- Αυξημένη κόπωση: Το αυξημένο καρδιακό φόρτο εργασίας και η μειωμένη καρδιακή απόδοση μπορεί να προκαλέσουν αυξημένη κόπωση στους ασθενείς.
- Αυξημένος καρδιακός ρυθμός (ταχυκαρδία): Η προσπάθεια της καρδιάς να αντισταθμίσει την ανεπάρκεια μπορεί να οδηγήσει σε αυξημένο καρδιακό ρυθμό.
- Καρδιακός πόνος (στηθάγχη): Μερικοί ασθενείς μπορεί να εμφανίσουν καρδιακό πόνο ή πόνο πίεσης (στηθάγχη), ειδικά με σωματική δραστηριότητα.
- Απώλεια όρεξης και ναυτία: Οι ασθενείς μπορεί να εμφανίσουν απώλεια όρεξης, ναυτία ή έμετο, η οποία σχετίζεται με μειωμένη ροή αίματος στο γαστρεντερικό σωλήνα.
- Μειωμένη παραγωγή ούρων: Η γλουταθειόνη μπορεί να οδηγήσει σε επιδείνωση της νεφρικής λειτουργίας, η οποία μπορεί να προκαλέσει μειωμένη παραγωγή ούρων και μειωμένα επίπεδα υγρών στο σώμα.
- Αϋπνία και Άγχος: Οι ασθενείς μπορεί να εμφανίσουν αϋπνία και άγχος, ειδικά σε συνδυασμό με δύσπνοια και δυσφορία.
Όλα αυτά τα συμπτώματα μπορούν να επιδεινωθούν με την πάροδο του χρόνου και με πρόσθετα ιατρικά προβλήματα. Η καρδιακή ανεπάρκεια με υψηλή αρτηριακή πίεση απαιτεί προσεκτική παρατήρηση, θεραπεία και παρακολούθηση της αρτηριακής πίεσης. Εάν υποψιάζεστε υπερτασική καρδιακή ανεπάρκεια ή αντιμετωπίζετε παρόμοια συμπτώματα, φροντίστε να επισκεφθείτε τον γιατρό σας για διάγνωση και θεραπεία.
Στάδια
Η υπερτασική καρδιακή ανεπάρκεια μπορεί να περάσει από διάφορα στάδια και η αξιολόγησή τους βοηθά στον προσδιορισμό της σοβαρότητας και της φύσης της νόσου, κάτι που είναι σημαντικό για την επιλογή της σωστής θεραπευτικής στρατηγικής και τη διαχείριση αυτής της πάθησης. Τα ακόλουθα στάδια υπερτασικής καρδιακής ανεπάρκειας είναι συνήθως αναγνωρισμένα:
- Στάδιο Ι (Κατηγορία Ι): Σε αυτό το στάδιο, οι ασθενείς μπορεί να έχουν υπέρταση αλλά να μην εμφανίζουν ακόμη συμπτώματα καρδιακής ανεπάρκειας. Η καρδιακή λειτουργία συνήθως παραμένει φυσιολογική και οι ασθενείς μπορεί να μην έχουν προβλήματα με τη σωματική δραστηριότητα. Ωστόσο, η υψηλή αρτηριακή πίεση μπορεί να αυξήσει τον κίνδυνο εμφάνισης καρδιακής ανεπάρκειας στο μέλλον.
- Στάδιο II (Κατηγορία II): Σε αυτό το στάδιο, οι ασθενείς μπορεί να αρχίσουν να εμφανίζουν τα πρώτα συμπτώματα καρδιακής ανεπάρκειας, όπως δύσπνοια και κόπωση με τη σωματική δραστηριότητα. Η καρδιακή λειτουργία μπορεί να παραμείνει σχετικά φυσιολογική σε ηρεμία, αλλά γίνεται λιγότερο αποτελεσματική με την άσκηση.
- Στάδιο III (Κατηγορία III): Σε αυτό το στάδιο, τα συμπτώματα της καρδιακής ανεπάρκειας γίνονται πιο εμφανή και ενοχλητικά. Οι ασθενείς μπορεί να εμφανίσουν δύσπνοια, ακόμη και σε ηρεμία, και κόπωση με μικρή σωματική άσκηση. Η καρδιακή λειτουργία μειώνεται και η ροή του αίματος γίνεται λιγότερο αποτελεσματική.
- Στάδιο IV (Κατηγορία IV): Σε αυτό το στάδιο, τα συμπτώματα της καρδιακής ανεπάρκειας γίνονται πολύ σοβαρά. Οι ασθενείς μπορεί να εμφανίσουν δύσπνοια και κόπωση ακόμη και σε κατάσταση ηρεμίας. Η καρδιακή λειτουργία διαταράσσεται σοβαρά και δεν φτάνει αρκετό αίμα στους ιστούς και τα όργανα, γεγονός που μπορεί να οδηγήσει σε σοβαρές επιπλοκές.
Επιπλοκές και συνέπειες
Η υπερτασική καρδιακή ανεπάρκεια (HFH) μπορεί να οδηγήσει σε μια ποικιλία επιπλοκών που μπορεί να είναι επικίνδυνες για την υγεία σας και απαιτούν πρόσθετη θεραπεία και διαχείριση. Μερικές από τις κύριες επιπλοκές της HFH περιλαμβάνουν:
- Οξεία Καρδιακή Ανεπάρκεια: Υπό την επίδραση της ανάπτυξης καρδιακής ανεπάρκειας (HFH), η καρδιά μπορεί να μην είναι σε θέση να αντλεί αίμα και αυτό μπορεί να οδηγήσει σε οξεία καρδιακή ανεπάρκεια, η οποία μπορεί να απαιτήσει νοσηλεία και εντατική θεραπεία.
- Αρρυθμίες: Οι αλλαγές στη δομή της καρδιάς και στην ηλεκτρική της δραστηριότητα μπορούν να προκαλέσουν αρρυθμίες όπως κολπική μαρμαρυγή και άλλους ακανόνιστους καρδιακούς ρυθμούς.
- Έμφραγμα του μυοκαρδίου (καρδιακή προσβολή): Η υπερτασική καρδιακή ανεπάρκεια αυξάνει τον κίνδυνο εμφράγματος του μυοκαρδίου, ειδικά σε περίπτωση αγγειακής αθηροσκλήρωσης.
- Πρήξιμο: Η στασιμότητα του αίματος στους πνεύμονες και σε άλλους ιστούς μπορεί να προκαλέσει πρήξιμο, το οποίο μπορεί να οδηγήσει σε δυσκολία στην αναπνοή, μειωμένη ποιότητα ζωής και επιπλοκές.
- Βλάβη οργάνων: Η γλουταθειόνη μπορεί να έχει αρνητικό αντίκτυπο σε διάφορα όργανα και συστήματα όπως τα νεφρά, το ήπαρ και άλλα, γεγονός που μπορεί να οδηγήσει σε δυσλειτουργία τους.
- Στεφανιαία νόσος: Η αυξημένη πίεση στην καρδιά και τα αιμοφόρα αγγεία αυξάνει τον κίνδυνο στεφανιαίας νόσου, η οποία μπορεί να περιλαμβάνει στηθάγχη και κράμπες.
- Ανωμαλίες στις καρδιακές βαλβίδες: Η γλουταθειόνη μπορεί να προκαλέσει αλλαγές στη δομή και τη λειτουργία των καρδιακών βαλβίδων, οι οποίες μπορούν να οδηγήσουν σε βαλβιδικές ανωμαλίες.
- Θρόμβωση και εμβολές: Ο αυξημένος κίνδυνος θρόμβωσης (θρόμβοι αίματος) και εμβολών (θραύση και μετακίνηση θρόμβων) μπορεί να οδηγήσει σε καρδιακές προσβολές και εγκεφαλικά επεισόδια.
- Νεφρική νόσος: Η γλουταθειόνη μπορεί να προκαλέσει επιδείνωση της νεφρικής λειτουργίας και να οδηγήσει σε χρόνια νεφρική ανεπάρκεια.
- Ψυχολογικά και συναισθηματικά προβλήματα: Οι μακροχρόνιες ασθένειες μπορούν να προκαλέσουν στρες, κατάθλιψη και άγχος στους ασθενείς.
Διαγνωστικά υπερτασική καρδιακή ανεπάρκεια
Η διάγνωση της καρδιακής ανεπάρκειας με καρδιακή ανεπάρκεια (HFH) απαιτεί μια ολοκληρωμένη προσέγγιση, η οποία περιλαμβάνει κλινική αξιολόγηση, εργαστηριακές και ενόργανες εξετάσεις. Ακολουθούν οι κύριες μέθοδοι διάγνωσης της υπερτασικής καρδιακής ανεπάρκειας:
- Φυσική εξέταση και λήψη ιστορικού: Ο γιατρός εξετάζει τον ασθενή και συζητά τα συμπτώματά του και το ιατρικό του ιστορικό. Είναι σημαντικό να ενημερωθεί για την παρουσία υψηλής αρτηριακής πίεσης και άλλων χρόνιων παθήσεων.
- Μέτρηση αρτηριακής πίεσης: Το κύριο σημάδι της υπερτασικής καρδιακής ανεπάρκειας είναι η επίμονη αύξηση της αρτηριακής πίεσης. Ο γιατρός μετρά την αρτηριακή πίεση του ασθενούς και παρακολουθεί τη δυναμική της.
- Εργαστηριακές εξετάσεις: Οι εξετάσεις αίματος μπορεί να περιλαμβάνουν τη μέτρηση των επιπέδων νατρίου, καλίου, κρεατινίνης και άλλων ουσιών για την αξιολόγηση της νεφρικής λειτουργίας και της ισορροπίας ηλεκτρολυτών. Επιπλέον, η μέτρηση των επιπέδων δεικτών βλάβης του καρδιακού μυός (π.χ. τροπονίνη) μπορεί να βοηθήσει στην ανίχνευση της καρδιακής ανεπάρκειας.
- Ηλεκτροκαρδιογράφημα (ΗΚΓ): Το ΗΚΓ καταγράφει την ηλεκτρική δραστηριότητα της καρδιάς και μπορεί να ανιχνεύσει αρρυθμίες, ανωμαλίες αγωγιμότητας και σημάδια πάχυνσης των καρδιακών τοιχωμάτων.
- Ηχοκαρδιογράφημα (καρδιακός υπέρηχος): Η ηχοκαρδιογράφημα χρησιμοποιεί υπερηχητικά κύματα για την απεικόνιση των δομών και της λειτουργίας της καρδιάς. Ο υπέρηχος μπορεί να χρησιμοποιηθεί για την αξιολόγηση του μεγέθους και του πάχους των καρδιακών τοιχωμάτων, της κοιλιακής λειτουργίας και για την ανίχνευση σημείων διαστολικής δυσλειτουργίας (διαταραγμένη χαλάρωση της καρδιάς).
- Ακτινογραφία θώρακος: Οι ακτινογραφίες μπορούν να βοηθήσουν στην ανίχνευση σημείων πνευμονικής συμφόρησης και διεύρυνσης της καρδιάς.
- Μαγνητική τομογραφία (MRI) και αξονική τομογραφία (CT) καρδιάς: Αυτές οι τεχνικές μπορούν να παρέχουν πιο λεπτομερείς πληροφορίες σχετικά με τη δομή και τη λειτουργία της καρδιάς, καθώς και την κατάσταση των γύρω ιστών.
- Καρδιακές εξετάσεις: Οι δοκιμασίες κόπωσης και η 24ωρη παρακολούθηση ηλεκτροκαρδιογραφήματος μπορούν να χρησιμοποιηθούν για την αξιολόγηση της καρδιακής λειτουργίας κατά τη διάρκεια της σωματικής δραστηριότητας και για την παρακολούθηση της αρτηριακής πίεσης καθ' όλη τη διάρκεια της ημέρας.
Η διάγνωση του DBS περιλαμβάνει όχι μόνο τον εντοπισμό της παρουσίας αυτής της πάθησης, αλλά και την αξιολόγηση της σοβαρότητάς της και των πιθανών επιπλοκών. Με βάση τα διαγνωστικά αποτελέσματα, ο γιατρός θα συνταγογραφήσει κατάλληλη θεραπεία και συστάσεις για τον ασθενή.
Θεραπεία υπερτασική καρδιακή ανεπάρκεια
Η θεραπεία της υπερτασικής καρδιακής ανεπάρκειας στοχεύει στη διαχείριση της αρτηριακής πίεσης και στην ελάφρυνση της καταπόνησης της καρδιάς. Ακολουθούν οι κύριες πτυχές της θεραπείας:
- Έλεγχος της αρτηριακής πίεσης: Ο πρωταρχικός στόχος της θεραπείας της υπερτασικής καρδιακής ανεπάρκειας είναι η μείωση της αρτηριακής πίεσης σε επίπεδα που δεν ασκούν υπερβολική πίεση στην καρδιά. Αυτό συνήθως επιτυγχάνεται με αντιυπερτασικά φάρμακα όπως αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης (ΜΕΑ), βήτα-αναστολείς, διουρητικά και άλλα.
- Θεραπεία της υποκείμενης υπέρτασης: Είναι σημαντικό να αντιμετωπιστεί η ίδια η αρτηριακή υπέρταση, καθώς αποτελεί την υποκείμενη αιτία της υπερτασικής καρδιακής ανεπάρκειας. Ο γιατρός θα επιλέξει την καταλληλότερη φαρμακευτική αγωγή ή συνδυασμό φαρμάκων ανάλογα με τις συγκεκριμένες ενδείξεις και την κατάσταση του ασθενούς.
- Περιορίστε το αλάτι: Ο περιορισμός της πρόσληψης αλατιού στη διατροφή σας μπορεί να βοηθήσει στη μείωση του οιδήματος και των επιπέδων υγρών στο σώμα σας, γεγονός που διευκολύνει τη λειτουργία της καρδιάς σας.
- Έλεγχος ισορροπίας υγρών: Είναι σημαντικό να παρακολουθείτε την ισορροπία υγρών για να αποφύγετε την υπερβολική κατακράτηση υγρών στο σώμα. Σε ορισμένες περιπτώσεις, μπορεί να είναι απαραίτητο να περιορίσετε την πρόσληψη υγρών.
- Υποστηρικτική θεραπεία: Ο γιατρός σας μπορεί να σας συνταγογραφήσει φάρμακα, όπως διουρητικά, για να μειώσει το πρήξιμο και να διευκολύνει τη λειτουργία της καρδιάς σας. Μπορούν επίσης να συνταγογραφηθούν φάρμακα που βελτιώνουν τη συσταλτικότητα του καρδιακού μυός.
- Αλλαγές στον τρόπο ζωής: Οι ασθενείς συμβουλεύονται να υιοθετήσουν έναν υγιεινό τρόπο ζωής, συμπεριλαμβανομένης της σωστής διατροφής, της μέτριας σωματικής δραστηριότητας, της τήρησης των συστάσεων για το επίπεδο δραστηριότητας και της διαχείρισης του στρες.
- Τακτική παρακολούθηση και επισκέψεις σε γιατρό: Οι ασθενείς με υπερτασική καρδιακή ανεπάρκεια θα πρέπει να επισκέπτονται τακτικά έναν γιατρό για την παρακολούθηση της πάθησης, την προσαρμογή της θεραπείας και την πρόληψη επιπλοκών.
Η θεραπεία της υπερτασικής καρδιακής ανεπάρκειας απαιτεί εξατομικευμένη προσέγγιση και ο γιατρός θα συνταγογραφήσει τα καταλληλότερα φάρμακα και συστάσεις ανάλογα με την κλινική κατάσταση του ασθενούς.
Πρόβλεψη
Η πρόγνωση της υπερτασικής καρδιακής ανεπάρκειας (ΚΑ) μπορεί να ποικίλλει σημαντικά ανάλογα με διάφορους παράγοντες, όπως η σοβαρότητα της νόσου, η αποτελεσματικότητα της θεραπείας, η τήρηση των συστάσεων για τον τρόπο ζωής και τη διατροφή, καθώς και η παρουσία άλλων ασθενειών και παραγόντων κινδύνου. Είναι σημαντικό να σημειωθεί ότι η τήρηση των συστάσεων των γιατρών και η διαχείριση της υψηλής αρτηριακής πίεσης διαδραματίζουν κρίσιμο ρόλο στην πρόγνωση της ΚΑ.
Τα κύρια σημεία που επηρεάζουν την πρόβλεψη του GOS περιλαμβάνουν:
- Σοβαρότητα της γλουταθειόνης: Η γλουταθειόνη μπορεί να είναι ήπια, μέτρια ή σοβαρή, ανάλογα με το πόσο η καρδιά αδυνατεί να ανταπεξέλθει λόγω της υψηλής αρτηριακής πίεσης. Μια ήπια μορφή μπορεί να έχει καλύτερη πρόγνωση από μια σοβαρή μορφή.
- Έλεγχος της αρτηριακής πίεσης: Ο αποτελεσματικός έλεγχος της αρτηριακής πίεσης με φαρμακευτική αγωγή και αλλαγές στον τρόπο ζωής μπορεί να βελτιώσει σημαντικά την πρόγνωση των επαγγελματιών υγείας. Η ανεξέλεγκτη υψηλή αρτηριακή πίεση μπορεί να επιδεινώσει την υγεία της καρδιάς και να οδηγήσει σε επιπλοκές.
- Συμμόρφωση με τη θεραπεία και τις συστάσεις: Είναι σημαντικό οι ασθενείς με γλουταθειονουρία να τηρούν τις συστάσεις του γιατρού τους, να λαμβάνουν συνταγογραφούμενα φάρμακα, να ακολουθούν δίαιτα περιορισμένη σε αλάτι και υγρά και να ακολουθούν έναν ενεργό τρόπο ζωής τηρώντας τις συστάσεις για τη σωματική δραστηριότητα.
- Συννοσηρότητες: Η παρουσία άλλων ιατρικών προβλημάτων όπως ο διαβήτης, η παχυσαρκία, οι νεφρικές ή πνευμονικές παθήσεις μπορεί να επιδεινώσουν την πρόγνωση της GSN.
- Ηλικία και φύλο: Η πρόγνωση μπορεί να διαφέρει ανάλογα με την ηλικία και το φύλο του ασθενούς.
- Επιπλοκές: Η παρουσία επιπλοκών όπως αρρυθμίες, έμφραγμα του μυοκαρδίου ή θρόμβωση μπορεί να επιδεινώσει την πρόγνωση.
- Αποτελεσματικότητα της θεραπείας: Εάν η θεραπεία της γλουταθειόνης δεν παράγει τα αναμενόμενα αποτελέσματα ή δεν ελέγχει αποτελεσματικά την αρτηριακή πίεση, η πρόγνωση μπορεί να επηρεαστεί αρνητικά.
Γενικά, η έγκαιρη διάγνωση, η αυστηρή τήρηση της θεραπείας και οι αλλαγές στον τρόπο ζωής, καθώς και η τακτική ιατρική παρακολούθηση μπορούν να βοηθήσουν στη βελτίωση της πρόγνωσης της γλουταθειόνης και στην πρόληψη της εξέλιξής της. Ωστόσο, είναι σημαντικό να συμβουλευτείτε έναν γιατρό για να αξιολογήσετε καλύτερα την πρόγνωση και να αναπτύξετε ένα σχέδιο θεραπείας κατάλληλο για τις συγκεκριμένες ανάγκες του ασθενούς.
Χρησιμοποιούμενη βιβλιογραφία
- Shlyakhto, EV Cardiology: εθνικός οδηγός / εκδ. Από τον EV Shlyakhto. - 2η έκδ., αναθεώρηση και προσθήκη - Μόσχα: GEOTAR-Media, 2021
- Καρδιολογία κατά Hurst. Τόμοι 1, 2, 3. 2023

