Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Χειρουργική επέμβαση βηματοδότη: πλεονεκτήματα και μειονεκτήματα
Τελευταία επισκόπηση: 06.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
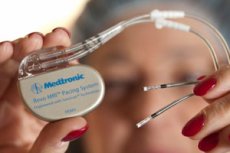
Για να διατηρηθεί η λειτουργία της καρδιάς, χρησιμοποιείται μια ειδική συσκευή - ένας βηματοδότης. Ας εξετάσουμε τα χαρακτηριστικά αυτής της συσκευής, τους τύπους, τις ενδείξεις χρήσης.
Η καρδιά είναι ο κινητήρας του σώματός μας. Είναι ένα ινώδες-μυϊκό κοίλο όργανο, το οποίο, με τις ρυθμικές συσπάσεις του, εξασφαλίζει τη ροή του αίματος μέσω των αιμοφόρων αγγείων. Ο ισχυρός μυς βρίσκεται στο στήθος. Η καρδιά περιβάλλεται από μια ορώδη μεμβράνη εξωτερικά και από ένα ενδοκάρδιο εσωτερικά. Το όργανο έχει δύο χωρίσματα από μυϊκό ιστό, καθώς και μεμβράνες που δημιουργούν τέσσερα διαφορετικά τμήματα: την αριστερή και τη δεξιά κοιλία, τον αριστερό και τον δεξιό κόλπο.
Κανονικά, ένα άτομο δεν παρατηρεί πώς λειτουργεί η καρδιά. Αλλά μόλις εμφανιστούν διακοπές στο όργανο, αυτό επηρεάζει αρνητικά τη λειτουργία ολόκληρου του σώματος. Μια άρρωστη καρδιά δεν είναι σε θέση να παρέχει φυσιολογική ροή αίματος, γεγονός που προκαλεί παρενέργειες από πολλά όργανα και συστήματα. Για τη θεραπεία, δηλαδή την αποκατάσταση της λειτουργίας της καρδιάς, χρησιμοποιούνται τόσο θεραπευτικές όσο και χειρουργικές μέθοδοι. Η τελευταία περιλαμβάνει την εγκατάσταση ενός τεχνητού βηματοδότη.
Έτσι, ένας βηματοδότης είναι μια ιατρική ηλεκτρική συσκευή που επιβάλλει έναν σωστό φλεβοκομβικό ρυθμό στην καρδιά. Οι κύριες ενδείξεις για την εγκατάσταση αυτής της συσκευής είναι οι ακόλουθες ασθένειες:
- Σοβαρή βραδυκαρδία.
- Πλήρης καρδιακός αποκλεισμός (οι κοιλίες και οι κόλποι συστέλλονται ανεξάρτητα η μία από την άλλη).
- Σοβαρός βαθμός καρδιακής ανεπάρκειας.
- Καρδιομυοπάθεια (δομικές διαταραχές της μυϊκής συσταλτικότητας).
Συνήθως, η συσκευή εμφυτεύεται στην αριστερή υποκλείδια περιοχή κάτω από τον μείζονα θωρακικό μυ. Τα ηλεκτρόδια διοχετεύονται στις καρδιακές κοιλότητες μέσω της υποκλείδιας φλέβας και στερεώνονται στους περιβάλλοντες ιστούς. Μετά την εγκατάσταση του βηματοδότη, η ζωή ενός ατόμου αλλάζει. Εμφανίζονται ορισμένοι περιορισμοί και απαιτήσεις. Αλλά παρά ταύτα, η συσκευή θα σας επιτρέψει να ζήσετε μια πλήρη ζωή.
Τι είναι και ποιοι τύποι υπάρχουν;
Ένας βηματοδότης είναι μια ηλεκτρονική συσκευή που εξαλείφει την καρδιακή αρρυθμία, αποκαθιστά και διατηρεί την κανονική λειτουργία του οργάνου. Το μέγεθός του δεν είναι μεγαλύτερο από ένα κουτί σπίρτων. Ράβεται κάτω από το δέρμα και τα ηλεκτρόδια εισέρχονται στον δεξιό κόλπο. Η συσκευή επιβάλλει έναν σταθερό ρυθμό 60-65 παλμών ανά λεπτό στο όργανο, αποτρέποντας τη μείωση του καρδιακού ρυθμού.
Υπάρχουν διάφοροι τύποι βηματοδοτών (EP):
- Μονοθάλαμος – αρχίζουν να λειτουργούν όταν εμφανίζεται βραδυκαρδία, δηλαδή καρδιακός ρυθμός 40-50 παλμών ανά λεπτό.
- Διπλής κοιλότητας – ενεργοποιείται αυτόματα και παρακολουθεί συνεχώς τον καρδιακό σας ρυθμό.
- Τριθάλαμος – χρησιμοποιείται για τη θεραπεία απειλητικών για τη ζωή καταστάσεων (σοβαρή κοιλιακή αρρυθμία).
Η συσκευή αποτελείται από έναν μικροεπεξεργαστή, ηλεκτρόδια, ένα σύστημα παραγωγής ηλεκτρικών παλμών και μια μπαταρία. Όλα τα εξαρτήματα είναι συσκευασμένα σε μια θήκη από τιτάνιο, η οποία είναι πλήρως σφραγισμένη και πρακτικά δεν αλληλεπιδρά με τους περιβάλλοντες ιστούς. Ο μηχανισμός τοποθετείται κοντά στον καρδιακό μυ και τα ηλεκτρόδιά του συνδέονται με το μυοκάρδιο.
Μέσω των ηλεκτροδίων, ο μικροεπεξεργαστής λαμβάνει πληροφορίες σχετικά με την ηλεκτρική δραστηριότητα της καρδιάς και, εάν είναι απαραίτητο, παράγει παλμούς. Όλα τα δεδομένα σχετικά με τη λειτουργία της συσκευής αποθηκεύονται στη μνήμη της για περαιτέρω ανάλυση. Όλες οι ρυθμίσεις ECS είναι ατομικές για κάθε ασθενή. Ο γιατρός ορίζει τον βασικό καρδιακό ρυθμό, κάτω από τον οποίο παράγονται οι ηλεκτρικοί παλμοί.
Η διάρκεια ζωής της συσκευής είναι περίπου 8-10 χρόνια. Στο μέλλον, ενδέχεται να απαιτηθεί επανάληψη της λειτουργίας για την αντικατάστασή της. Σε αυτήν την περίπτωση, η εγγύηση του κατασκευαστή στις περισσότερες περιπτώσεις είναι περίπου 4-5 χρόνια.
Ο πρώτος βηματοδότης
Κάθε χρόνο αυξάνεται ο αριθμός των χειρουργικών επεμβάσεων για την εγκατάσταση βηματοδοτών. Και αυτό δεν αποτελεί έκπληξη, καθώς η σύγχρονη συσκευή έχει μικροσκοπικές διαστάσεις και υψηλή λειτουργικότητα. Αν και πριν από 10-20 χρόνια οι βηματοδότες είχαν εντυπωσιακές διαστάσεις.
Η μέθοδος της καρδιακής διέγερσης χρησιμοποιήθηκε για πρώτη φορά από τον Mark Leadwill το 1929. Ο αναισθησιολόγος περιέγραψε μια ηλεκτρική συσκευή που μπορούσε να στηρίξει την καρδιά. Η συσκευή του παρείχε ηλεκτρικές εκκενώσεις ποικίλης ισχύος και συχνότητας. Το ένα ηλεκτρόδιο εισήχθη απευθείας στην καρδιά και το δεύτερο εφαρμόστηκε στο δέρμα μετά από επεξεργασία με φυσιολογικό ορό.
- Ο πρώτος πλήρως εμφυτεύσιμος βηματοδότης αναπτύχθηκε στις δεκαετίες του '50 και του '60 του περασμένου αιώνα. Αυτή η περίοδος θεωρείται χρυσή στην καρδιακή διέγερση. Η συσκευή ήταν μεγάλη και εξαρτιόταν πλήρως από εξωτερικό ηλεκτρισμό, κάτι που ήταν το τεράστιο μειονέκτημά της. Έτσι, το 1957, μια διακοπή ρεύματος προκάλεσε τον θάνατο ενός παιδιού που είχε εγκαταστήσει αυτή τη συσκευή.
- Το 1958, σχεδιάστηκε και εμφυτεύτηκε ο πρώτος φορητός βηματοδότης. Εγκαταστάθηκε στο κοιλιακό τοίχωμα και ηλεκτρόδια συνδέθηκαν με τον καρδιακό μυ.
- Το 1970, δημιουργήθηκε μια μπαταρία λιθίου, η οποία παρέτεινε σημαντικά τη διάρκεια ζωής των συσκευών. Κατά τη διάρκεια αυτής της περιόδου, εφευρέθηκαν οι βηματοδότες διπλού θαλάμου, οι οποίοι επηρέαζαν τους κόλπους και τις κοιλίες.
- Τη δεκαετία του 1990, ο κόσμος είδε τους πρώτους βηματοδότες με μικροεπεξεργαστή. Επέτρεπαν τη συλλογή και αποθήκευση πληροφοριών σχετικά με τον καρδιακό ρυθμό του ασθενούς. Επιπλέον, η συσκευή μπορούσε να προσαρμοστεί στο σώμα, ρυθμίζοντας το έργο της καρδιάς και, εάν ήταν απαραίτητο, ρυθμίζοντας τον ρυθμό της.
- Τη δεκαετία του 2000, αναπτύχθηκε ένα αμφικοιλιακό σύστημα βηματοδότησης για σοβαρή καρδιακή ανεπάρκεια, βελτιώνοντας την καρδιακή συσταλτικότητα και την επιβίωση των ασθενών.
Σήμερα, ένας βηματοδότης είναι ένας πολύπλοκος μηχανισμός που έχει τρία κύρια στοιχεία:
- Ηλεκτρονικό κύκλωμα.
- Μπαταρία-συσσωρευτής ιόντων λιθίου.
- Κέλυφος τιτανίου
Ο βηματοδότης σώζει τις ζωές εκατομμυρίων ανθρώπων σε όλο τον κόσμο. Χάρη στη σύγχρονη τεχνολογία, οι διαστάσεις του είναι αρκετά μικροσκοπικές. Η εμφύτευση της συσκευής γίνεται σε διάφορα στάδια, γεγονός που επιτρέπει στους ασθενείς να μην αισθάνονται σωματική ή αισθητική ενόχληση από τον μηχανισμό που βρίσκεται κάτω από το δέρμα.
 [ 1 ]
[ 1 ]
Λειτουργίες ενός βηματοδότη
Η κύρια λειτουργία του τεχνητού βηματοδότη είναι ο έλεγχος και η διέγερση του καρδιακού μυός. Ο μηχανισμός ενεργοποιείται εάν εμφανιστεί σπάνιος ή ακανόνιστος ρυθμός ή διακοπούντες καρδιακοί παλμοί.
Οι λειτουργίες ενός βηματοδότη εξαρτώνται από τον τύπο της συσκευής. Ο μηχανισμός μπορεί να είναι μονής, διπλής ή τριπλής κοιλότητας.
- Κάθε θάλαμος διέγερσης έχει σχεδιαστεί για να διεγείρει ένα μέρος της καρδιάς. Οι συσκευές δύο θαλάμων διεγείρουν τη δεξιά κοιλία και τον κόλπο, ενώ οι συσκευές τριών θαλάμων διεγείρουν τον δεξιό κόλπο και αμφότερες τις κοιλίες.
- Οι συσκευές καρδιακού επανασυγχρονισμού είναι εξοπλισμένες με αισθητήρες που παρακολουθούν τις αλλαγές στο σώμα.
- Συσκευές αυτού του είδους χρησιμοποιούνται σε σοβαρές μορφές καρδιακής ανεπάρκειας, καθώς εξαλείφουν τη δυσσυγχρονία, δηλαδή τις ασυντόνιστες συσπάσεις των καρδιακών θαλάμων.
Σήμερα, έχουν αναπτυχθεί πολλοί βηματοδότες για συγκεκριμένους τύπους διαταραχών. Αυτό διευρύνει τη λειτουργικότητα της συσκευής και αυξάνει την αποτελεσματικότητά της στη θεραπεία καρδιακών παθολογιών.
Ενδείξεις για τη διαδικασία
Για την εμφύτευση ενός τεχνητού βηματοδότη, ο ασθενής υποβάλλεται σε μια σειρά διαγνωστικών εξετάσεων που καθορίζουν πόσο απαραίτητος είναι ο βηματοδότης. Οι ενδείξεις για βηματοδότη μπορεί να είναι απόλυτες και σχετικές. Η επείγουσα ανάγκη εγκατάστασης της συσκευής υποδεικνύεται εάν προκύψουν σοβαρές διαταραχές στη λειτουργία της καρδιάς:
- Σπάνιος σφυγμός.
- Μεγάλες παύσεις μεταξύ των καρδιακών παλμών.
- Σύνδρομο νοσούντος ιγμορείου.
- Σύνδρομο υπερευαισθησίας του καρωτιδικού κόλπου.
Τα παραπάνω προβλήματα προκύπτουν με την παθολογία του σχηματισμού ώθησης στον κόλπο του κόλπου. Παρόμοια συμβαίνει με συγγενείς ασθένειες και καρδιοσκλήρυνση.
Ένας μόνιμος βηματοδότης εγκαθίσταται με τις ακόλουθες απόλυτες ενδείξεις:
- Βραδυκαρδία με έντονο σύμπλεγμα συμπτωμάτων.
- Σύνδρομο Morgagni-Adams-Stokes.
- Ο καρδιακός ρυθμός κατά τη διάρκεια της σωματικής δραστηριότητας είναι λιγότερος από 40 παλμούς ανά λεπτό.
- Η ασυστολία σύμφωνα με το ΗΚΓ διαρκεί περισσότερο από 3 δευτερόλεπτα.
- Επίμονος κολποκοιλιακός αποκλεισμός δεύτερου ή τρίτου βαθμού με αποκλεισμούς δύο ή τριών δεσμίδων.
- Επίμονος κολποκοιλιακός αποκλεισμός βαθμού II-III μετά από έμφραγμα του μυοκαρδίου και παρουσία παθολογικών συμπτωμάτων.
Σε περίπτωση απόλυτων ενδείξεων, η επέμβαση εκτελείται σε προγραμματισμένη βάση μετά από μια σειρά διαγνωστικών μελετών ή σε επείγουσα βάση.
Σχετικές ενδείξεις για βηματοδότη:
- Συγκοπικές καταστάσεις με διφασικούς και τριφασικούς αποκλεισμούς που δεν σχετίζονται με πλήρη εγκάρσιο αποκλεισμό ή κοιλιακές ταχυκαρδίες, αλλά η πραγματική αιτιολογία δεν έχει τεκμηριωθεί.
- Κολποκοιλιακός αποκλεισμός τρίτου βαθμού σε οποιαδήποτε ανατομική θέση με καρδιακό ρυθμό μεγαλύτερο από 40 παλμούς ανά λεπτό χωρίς έντονα συμπτώματα.
- Παλινδρομικός κολποκοιλιακός αποκλεισμός.
- Κολποκοιλιακός αποκλεισμός II βαθμού τύπου II χωρίς συμπτώματα.
Σε περίπτωση σχετικών ενδείξεων, η απόφαση εγκατάστασης της συσκευής λαμβάνεται από τον γιατρό, ξεχωριστά για κάθε ασθενή. Ο γιατρός λαμβάνει υπόψη την ηλικία του ασθενούς, την παρουσία συνυπαρχόντων παθήσεων και το επίπεδο σωματικής δραστηριότητας.
Οι βηματοδότες εγκαθίστανται όταν υπάρχει πραγματικός κίνδυνος για την υγεία και τη ζωή του ασθενούς. Σήμερα, χρησιμοποιούνται συχνότερα μοντέλα δύο, τριών και τεσσάρων θαλάμων. Ωστόσο, συσκευές ενός θαλάμου μπορούν να εμφυτευτούν για ορισμένες ενδείξεις.
Βηματοδότης για κολπική μαρμαρυγή
Μια διαταραχή του φυσιολογικού καρδιακού ρυθμού με σφυγμό 300 παλμούς ανά λεπτό και χαοτική διέγερση των μυϊκών ινών του κόλπου είναι η κολπική μαρμαρυγή. Ο κύριος στόχος της χειρουργικής θεραπείας είναι η επαναφορά του καρδιακού ρυθμού στο φυσιολογικό.
Όταν αποφασίζεται η εμφύτευση ενός ECS για την αντιμετώπιση των παροξυσμών, ο κολποκοιλιακός κόμβος καταστρέφεται, δηλαδή δημιουργείται πλήρης κολποκοιλιακός αποκλεισμός ή η ζώνη κολπικής μαρμαρυγής στους κόλπους αφαιρείται. Εάν αυτό δεν γίνει, η παθολογία θα μετακινηθεί στην κοιλία, γεγονός που θα προκαλέσει απειλητική για τη ζωή ταχυκαρδία. Τις περισσότερες φορές, στους ασθενείς εμφυτεύεται ένας καρδιομετατροπέας απινιδωτής ή ένα ECS μίας κοιλίας με κοιλιακό ηλεκτρόδιο.
Στον ασθενή συνταγογραφούνται επίσης αντιαρρυθμικά φάρμακα, τα οποία βοηθούν στην ομαλοποίηση της καρδιακής λειτουργίας. Ένας βηματοδότης είναι αποτελεσματικός στο 90% των περιπτώσεων για αυτήν την παθολογία, επομένως σε ορισμένους ασθενείς η διαταραχή επανεμφανίζεται μέσα σε ένα χρόνο.
 [ 2 ]
[ 2 ]
Βηματοδότης για καρδιακή ανεπάρκεια
Η καρδιακή ανεπάρκεια αναπτύσσεται με παθολογικές αλλαγές στα αγγεία, το μυοκάρδιο και τη συσκευή των βαλβίδων. Ο κίνδυνος αυτής της διαταραχής είναι η ταχεία εξέλιξή της, η τάση για απορύθμιση και η μετάβαση σε χρόνια μορφή.
Η εμφύτευση τεχνητού βηματοδότη είναι δυνατή εάν η ασθένεια έχει λάβει σοβαρή συμφορητική μορφή. Η δράση του βηματοδότη στοχεύει:
- Εξάλειψη των επώδυνων συμπτωμάτων.
- Επιβράδυνση των δομικών αλλαγών στην καρδιά.
- Εξάλειψη λειτουργικής δυσλειτουργίας.
- Μείωση των περιόδων νοσηλείας.
- Αυξημένη επιβίωση και βελτιωμένη ποιότητα ζωής.
Κατά την επιλογή καρδιολογικού εξοπλισμού, δίνεται προτίμηση σε μοντέλα μονού και διπλού θαλάμου. Ένας καρδιομετατροπέας-απινιδωτής μπορεί επίσης να εγκατασταθεί για επαναλαμβανόμενες κοιλιακές αρρυθμίες που απειλούν τη ζωή.
Βηματοδότης μετά από καρδιακή προσβολή
Η κύρια ένδειξη για την εμφύτευση βηματοδότη μετά από έμφραγμα του μυοκαρδίου είναι ο επίμονος κολποκοιλιακός κολποκοιλιακός αποκλεισμός βαθμού II-III. Κατά την εγκατάσταση της συσκευής, θα πρέπει να λαμβάνεται υπόψη ότι ο βηματοδότης αλλάζει τα δεδομένα του καρδιογραφήματος. Εξαιτίας αυτού, καθίσταται αδύνατη η λήψη αξιόπιστων πληροφοριών σχετικά με την κατάσταση του οργάνου.
Δηλαδή, ένας τεχνητός βηματοδότης μπορεί να καλύψει τα συμπτώματα της νόσου. Σε αυτήν την περίπτωση, στον ασθενή συνταγογραφείται ένα σύνολο εργαστηριακών εξετάσεων και ένας έλεγχος ΗΚΓ με έναν προγραμματιστή ECS.
Ποσόστωση για βηματοδότες
Σύμφωνα με το πρόγραμμα του Υπουργείου Υγείας της Ουκρανίας, διατίθενται ετησίως κονδύλια από τον προϋπολογισμό της χώρας για την αγορά εμφυτεύσιμων καρδιακών συσκευών. Η ποσόστωση για τους βηματοδότες συνεπάγεται δωρεάν εγκατάσταση συσκευών. Πρώτα απ 'όλα, αυτό το όφελος ισχύει για τις κοινωνικά ευάλωτες ομάδες του πληθυσμού.
Η διαδικασία εγκατάστασης του βηματοδότη σύμφωνα με τις ποσοστώσεις καθορίζεται με εντολή του Υπουργείου Υγείας. Η ουρά για εμφύτευση δημιουργείται σε περιφερειακές επιτροπές που επιλέγουν ασθενείς που χρειάζονται ακριβό εξοπλισμό.
Για να λάβετε ποσόστωση για την εγκατάσταση βηματοδότη, πρέπει:
- Υποβληθείτε σε μια ολοκληρωμένη καρδιολογική εξέταση και λάβετε τα κατάλληλα συμπεράσματα από τον θεράποντα ιατρό και την ιατρική συμβουλευτική επιτροπή.
- Το VKK διαβιβάζει την αίτηση στην επιτροπή του Υπουργείου Υγείας, η οποία εξετάζει την περίπτωση κάθε ασθενούς και αποφασίζει εάν θα χορηγήσει το επίδομα.
Στην Ουκρανία, οι βηματοδότες μονού, διπλού και τριπλού θαλάμου, καθώς και οι βηματοδότες με λειτουργία απινιδωτή, εγκαθίστανται βάσει ποσοστώσεων. Οι επεμβάσεις πραγματοποιούνται σε περιφερειακά κέντρα και στην πρωτεύουσα, εξ ολοκλήρου με έξοδα του κράτους. Η επακόλουθη αντικατάσταση της συσκευής μπορεί να πραγματοποιηθεί τόσο βάσει ποσόστωσης όσο και με έξοδα του ασθενούς.
Σε ορισμένες περιπτώσεις, στους ασθενείς δίνεται ποσόστωση για την ίδια τη συσκευή, με την ανάγκη να πληρώσουν για τη διαδικασία εμφύτευσης και την επακόλουθη αποκατάσταση. Μετά την εγκατάσταση του βηματοδότη, ο ασθενής αποστέλλεται ξανά στο VKK για να αποφασίσει για την ανάθεση μιας ομάδας αναπηρίας.
Παρασκευή
Πριν από την επέμβαση εγκατάστασης μόνιμου τεχνητού βηματοδότη, ο ασθενής υποβάλλεται σε ειδική προετοιμασία. Αυτή περιλαμβάνει ένα σύνολο διαγνωστικών διαδικασιών:
- Εργαστηριακές εξετάσεις.
- Ακτινογραφία θώρακος.
- Ηλεκτροκαρδιογράφημα.
- Μαγνητική τομογραφία.
Μία εβδομάδα πριν από την επέμβαση, ο ασθενής πρέπει να σταματήσει να λαμβάνει φάρμακα που αντιπηκτικά και αντιφλεγμονώδη φάρμακα. Στον ασθενή εμφανίζεται μια ειδική δίαιτα ελαφριάς τροφής, η οποία θα προετοιμάσει το σώμα για χειρουργική επέμβαση.
Έλεγχος βηματοδότη
Ένας βηματοδότης είναι μια σύνθετη συσκευή πολλαπλών συστατικών που αποτελεί ξένο σώμα για το ανθρώπινο σώμα. Όχι μόνο η υγεία και η γενική ευεξία, αλλά και η ζωή εξαρτώνται από τη σωστή λειτουργία της συσκευής. Ο συστηματικός έλεγχος του τεχνητού βηματοδότη και η σωστή ρύθμιση είναι το κλειδί για την αποτελεσματική λειτουργία του.
Κατά τη διάρκεια του ελέγχου, ο γιατρός αξιολογεί τη σωστή λειτουργία της συσκευής, την κατάσταση των ηλεκτροδίων και τα χαρακτηριστικά των ρυθμίσεων διέγερσης. Ελέγχεται επίσης η κατάσταση της μπαταρίας. Ο αρχικός έλεγχος και η ρύθμιση πραγματοποιούνται αμέσως μετά την εμφύτευση. Εάν η συσκευή λειτουργεί σωστά, στον ασθενή ανατίθενται περαιτέρω προγραμματισμένοι έλεγχοι:
- 2-3 μήνες μετά την εγκατάσταση. Κατά τη διάρκεια αυτής της περιόδου, το σώμα θα προσαρμοστεί πλήρως στη λειτουργία του βηματοδότη, έτσι ώστε ο καρδιολόγος να μπορεί να κάνει την τελική προσαρμογή των λειτουργιών και των παραμέτρων του.
- Μετά από έξι μήνες και ένα χρόνο, ο γιατρός αξιολογεί την ορθότητα των επιλεγμένων ρυθμίσεων και πόσο έχει βελτιωθεί η κατάσταση του ασθενούς.
Οι τακτικοί έλεγχοι θα πρέπει να πραγματοποιούνται τουλάχιστον μία φορά το χρόνο. Επίσης, καθώς ο βηματοδότης φθείρεται, οι επισκέψεις στον γιατρό γίνονται πιο συχνές, καθώς η μπαταρία της συσκευής αρχίζει να αποφορτίζεται και μπορεί να εμφανιστούν επώδυνα συμπτώματα.
Η αξιολόγηση της κατάστασης του τεχνητού βηματοδότη ξεκινά με μια συνέντευξη του ασθενούς από έναν καρδιολόγο. Ο γιατρός ρωτά για τη γενική κατάσταση της υγείας του, την παρουσία επώδυνων συμπτωμάτων και την ανάπτυξη επιπλοκών. Μετά από αυτό, διεξάγεται μια σειρά από εξετάσεις:
- Οπτική εξέταση του σημείου εγκατάστασης του εξοπλισμού. Σε 5% των περιπτώσεων, αναπτύσσεται φλεγμονώδης αντίδραση ή κατακλυσμός στο σημείο εμφύτευσης. Επιπλέον, η παθολογική κατάσταση μπορεί να γίνει αισθητή αρκετούς μήνες ή και χρόνια μετά την εμφύτευση. Κατά την εξέταση του θώρακα, ο γιατρός δίνει προσοχή στην παρουσία τέτοιων συμπτωμάτων.
- Αλλαγή στο χρώμα του δέρματος.
- Αραίωση των ιστών.
- Παραμόρφωση της μετεγχειρητικής ουλής.
- Αυξημένη θερμοκρασία των γύρω ιστών.
- Δυσφορία κατά την πίεση του εμφυτεύματος.
Ο καρδιολόγος εντοπίζει τα πρώτα σημάδια της διαταραχής και συνταγογραφεί μεθόδους θεραπείας/πρόληψης της φλεγμονής.
- Ηλεκτροκαρδιογράφημα και δοκιμασίες κοπώσεως. Για να ελεγχθεί η σωστή τοποθέτηση των ηλεκτροδίων, ο ασθενής πρέπει να κρατήσει την αναπνοή του και να κινηθεί λίγο. Εάν υπάρχει σημαντική ένταση και άτυπες κινήσεις στους μύες του θώρακα, τότε με αυξημένη σωματική δραστηριότητα, ένα άτομο μπορεί να παρουσιάσει σοβαρή ζάλη. Η ακτινογραφία είναι υποχρεωτική.
- Για τον έλεγχο του ίδιου του βηματοδότη, χρησιμοποιείται ένας προγραμματιστής. Είναι ένας ειδικός υπολογιστής που συνδέεται με την κεφαλή προγραμματισμού του βηματοδότη. Η συσκευή διαβάζει όλες τις πληροφορίες σχετικά με τον καρδιακό εξοπλισμό και τις πληροφορίες που συλλέγει σχετικά με το έργο της καρδιάς. Εάν είναι απαραίτητο, ο προγραμματιστής αλλάζει τις ρυθμίσεις του βηματοδότη. Πραγματοποιείται επίσης ανάλυση των πρόσθετων λειτουργιών της συσκευής.
- Για να ελεγχθεί η λειτουργικότητα του βηματοδότη, συνταγογραφείται μαγνητική δοκιμή. Ο καρδιολόγος φέρνει έναν ειδικό μαγνήτη στο εμφύτευμα. Όταν αλληλεπιδρά με αυτό, η συσκευή θα πρέπει να μεταβεί σε λειτουργία με συχνότητα 99 ανά λεπτό. Εάν τα αποτελέσματα είναι χαμηλότερα, αυτό υποδηλώνει αποφορτισμένη μπαταρία.
Ο βηματοδότης ελέγχεται και ρυθμίζεται από καρδιολόγο, καρδιοχειρουργό ή αρρυθμολόγο. Η διαδικασία πραγματοποιείται στην κλινική ή στο νοσοκομείο όπου εγκαταστάθηκε ο βηματοδότης.
Ηλεκτρόδια βηματοδότη
Σήμερα, υπάρχουν δύο τύποι ηλεκτροδίων σε ιατρικές συσκευές που διατηρούν τον καρδιακό ρυθμό:
- Η ενεργητική στερέωση είναι η εγκατάσταση ενός ηλεκτροδίου στην καρδιακή κοιλότητα, δηλαδή στις κοιλότητες ή στις κοιλίες. Για τη στερέωση χρησιμοποιούνται ειδικά βιδωτά άγκιστρα.
- Παθητική στερέωση – η συσκευή συνδέεται με την καρδιά χρησιμοποιώντας μια μέθοδο αγκύρωσης, δηλαδή χρησιμοποιώντας ειδικές κεραίες στο άκρο του ηλεκτροδίου.
Οι άκρες των ηλεκτροδίων έχουν μια στεροειδή επικάλυψη, η οποία μειώνει τον κίνδυνο εμφάνισης φλεγμονωδών διεργασιών στο σημείο εμφύτευσης. Λόγω αυτού, η διάρκεια ζωής του μηχανισμού αυξάνεται, η κατανάλωση ενέργειας μειώνεται και το όριο ευαισθησίας αυξάνεται. Ιδιαίτερη προσοχή δίνεται στην ταξινόμηση ανά διαμόρφωση:
- Σε ένα διπολικό σχήμα, η κάθοδος και η άνοδος, δηλαδή και οι δύο πόλοι, βρίσκονται στο περιφερικό τμήμα του ηλεκτροδίου. Τα διπολικά ηλεκτρόδια έχουν μεγαλύτερο μέγεθος, αλλά είναι λιγότερο ευαίσθητα σε εξωτερικές παρεμβολές: μυϊκή δραστηριότητα, ηλεκτρομαγνητικά πεδία. Εγκαθίστανται κατά την ενδοκαρδιακή εμφύτευση του βηματοδότη.
- Σε ένα μονοτροπικό κύκλωμα, η λειτουργία της ανόδου εκτελείται από το σώμα της συσκευής και η λειτουργία της καθόδου εκτελείται από την άκρη του ηλεκτροδίου.
Εάν ο βηματοδότης έχει εγκατασταθεί για την αντιμετώπιση αποκλεισμών, τα ηλεκτρόδια τοποθετούνται στον δεξιό κόλπο και κοιλία. Ιδιαίτερη προσοχή δίνεται στην αξιόπιστη μηχανική στερέωση. Τις περισσότερες φορές, τα κολπικά ηλεκτρόδια στερεώνονται στο μεσοκολπικό διάφραγμα και τα κοιλιακά ηλεκτρόδια στερεώνονται στο άνω μέρος της δεξιάς κοιλίας. Σε 3% των περιπτώσεων, παρατηρείται μετατόπιση του ηλεκτροδίου, δηλαδή μετατόπισή του από το σημείο εγκατάστασης. Αυτό προκαλεί μια σειρά από παθολογικά συμπτώματα και απαιτεί διαδικασία αντικατάστασης.
Κατά τη διάρκεια των τακτικών εξετάσεων, ο γιατρός αξιολογεί την κατάσταση των ηλεκτροδίων, καθώς υπάρχει κίνδυνος εμφάνισης μολυσματικής επιπλοκής - ενδοκαρδίτιδας. Η μικροβιακή λοίμωξη των ενδοαρθρικών δομών εκδηλώνεται με πυρετό και παρατεταμένη βακτηριαιμία. Η μολυσματική βλάβη των ηλεκτροδίων είναι εξαιρετικά σπάνια. Η πλήρης αφαίρεση του βηματοδότη με επακόλουθη αντιβακτηριακή θεραπεία ενδείκνυται για θεραπεία.
Προστατευτικές οθόνες βηματοδότη
Όλα τα σύγχρονα μοντέλα EKS διαθέτουν προστατευτικές οθόνες έναντι ηλεκτρομαγνητικής και μαγνητικής ακτινοβολίας. Η κύρια μέθοδος θωράκισης της συσκευής είναι το προστατευτικό της περίβλημα, το οποίο είναι κατασκευασμένο από μέταλλα αδρανή ως προς το σώμα, συνήθως τιτάνιο.
Χάρη σε αυτό, ο βηματοδότης δεν απορρίπτεται μετά την εμφύτευση και δεν είναι ευαίσθητος στις επιδράσεις μεταλλικών πλαισίων ή γραμμών μεταφοράς ηλεκτρικής ενέργειας. Ωστόσο, οι ανιχνευτές μετάλλων που χρησιμοποιούνται σε εγκαταστάσεις υψηλής ασφάλειας και αεροδρόμια μπορεί να αποτελέσουν πιθανό κίνδυνο. Πρέπει να παρακαμφθούν με την επίδειξη του διαβατηρίου του βηματοδότη και της κάρτας ασθενούς.
Τεχνική τοποθέτηση βηματοδότη
Η εγκατάσταση του βηματοδότη πραγματοποιείται με τοπική αναισθησία και διαρκεί περίπου 2-3 ώρες. Η τεχνική της επέμβασης εξαρτάται από τον τύπο της εμφυτευμένης συσκευής. Οι συσκευές ενός θαλάμου εγκαθίστανται ταχύτερα, ενώ τα μοντέλα τριών και τεσσάρων θαλάμων είναι πολύ πιο δύσκολα και χρειάζονται περισσότερο χρόνο.
Η λειτουργία αποτελείται από τα ακόλουθα στάδια:
- Προετοιμασία του χειρουργικού πεδίου και αναισθησία. Η περιοχή του θώρακα αντιμετωπίζεται με αντισηπτικό και χορηγείται αναισθητικό. Μόλις το φάρμακο δράσει, ξεκινά η διαδικασία εμφύτευσης. Η συσκευή ράβεται στη δεξιά ή αριστερή πλευρά κάτω από την κλείδα.
- Τοποθέτηση ηλεκτροδίων. Ο χειρουργός ανατέμνει τον ιστό και τον υποδόριο ιστό, εισάγει τα ηλεκτρόδια μέσω της υποκλείδιας φλέβας στις απαιτούμενες κοιλότητες της καρδιάς. Όλοι οι χειρισμοί εκτελούνται υπό ακτινογραφικό έλεγχο.
- Εγκατάσταση του σώματος του βηματοδότη. Εάν τα ηλεκτρόδια έχουν εγκατασταθεί σωστά, ο καρδιολόγος προχωρά στην τοποθέτηση της ίδιας της συσκευής κάτω από τον θωρακικό μυ ή στον ιστό. Για τους δεξιόχειρες, η συσκευή τοποθετείται αριστερά και για τους αριστερόχειρες δεξιά.
- Προγραμματισμός της συσκευής, συρραφή και θεραπεία τραύματος. Σε αυτό το στάδιο, ορίζεται η απαιτούμενη συχνότητα διέγερσης με παλμούς και εφαρμόζονται τα ράμματα.
Μετά τη λήξη της διάρκειας ζωής του ECS, τόσο το ίδιο το περίβλημα όσο και ολόκληρο το σύστημα ηλεκτροδιέγερσης μπορούν να επανεγκατασταθούν.
Χειρουργική επέμβαση για την εγκατάσταση καρδιακού βηματοδότη
Η εμφύτευση τεχνητού βηματοδότη θεωρείται ελάχιστα επεμβατική. Η επέμβαση πραγματοποιείται με τοπική αναισθησία, σε ειδικό χειρουργείο με ακτινογραφικό μηχάνημα. Ο γιατρός παρακεντά την υποκλείδια φλέβα και εισάγει μέσα σε αυτήν έναν εισαγωγέα με ηλεκτρόδιο. Όλες οι κινήσεις πραγματοποιούνται υπό ακτινογραφικό έλεγχο.
Το πιο δύσκολο στάδιο είναι η εγκατάσταση και η στερέωση των ηλεκτροδίων στον κόλπο ή την κοιλία για καλή επαφή. Ο χειρουργός μετρά το όριο διεγερσιμότητας αρκετές φορές για να επιλέξει τη βέλτιστη, εξαιρετικά ευαίσθητη εντόπιση των ηλεκτροδίων.
Το επόμενο βήμα περιλαμβάνει τη συρραφή στο σώμα της συσκευής. Ο βηματοδότης εγκαθίσταται κάτω από το δέρμα ή σε μια ειδική θήκη κάτω από τον μυ. Στη συνέχεια, ο γιατρός ράβει το τραύμα και ελέγχει ξανά τη συσκευή. Κατά κανόνα, η επέμβαση διαρκεί περίπου 2 ώρες. Σε σπάνιες περιπτώσεις, όταν χρησιμοποιούνται ειδικές μέθοδοι εμφύτευσης, η χειρουργική επέμβαση μπορεί να διαρκέσει έως και 3-4 ώρες.
Διάρκεια της χειρουργικής επέμβασης βηματοδότη
Ο χρόνος που απαιτείται για την εγκατάσταση ενός τεχνητού βηματοδότη εξαρτάται από τον τύπο του. Κατά μέσο όρο, η επέμβαση διαρκεί 2-3 ώρες.
Η εμφύτευση ενός μονοεστιακού βηματοδότη διαρκεί περίπου 30 λεπτά, συν τον χρόνο για τη συρραφή του τραύματος. Οι συσκευές δύο θαλάμων εγκαθίστανται εντός μίας ώρας, ενώ οι συσκευές τριών και τεσσάρων θαλάμων - έως και 3-4 ώρες. Η χειρουργική επέμβαση πραγματοποιείται με τοπική αναισθησία, επομένως ο ασθενής δεν αισθάνεται δυσφορία.
Πού τοποθετείται ένας βηματοδότης;
Η εγκατάσταση της ιατρικής συσκευής για τη διατήρηση του καρδιακού ρυθμού πραγματοποιείται κάτω από την κλείδα. Η επιλογή αυτής της περιοχής εξηγείται από το γεγονός ότι τα καλώδια που εξέρχονται από τον βηματοδότη τοποθετούνται μέσω της υποκλείδιας φλέβας στην καρδιά.
Τα ηλεκτρόδια μπορούν να εισαχθούν μέσω μιας φλέβας στη βάση του λαιμού ή στον ώμο. Ο χειρουργός εισάγει το ηλεκτρόδιο στον σωστό θάλαμο, στη συνέχεια ελέγχει τη θέση του με μια μηχανή ακτίνων Χ και το ασφαλίζει στη θέση του.
Στο επόμενο στάδιο, το εγκατεστημένο καλώδιο συνδέεται με το σώμα του βηματοδότη και η συσκευή ράβεται στον προετοιμασμένο χώρο μεταξύ του δέρματος και του θωρακικού μυός. Στο τελικό στάδιο, ελέγχεται η διέγερση των καρδιακών συσπάσεων και ράβεται το τραύμα.
Αντενδείξεις στη διαδικασία
Η απουσία δικαιολογημένων ενδείξεων για την εμφύτευση βηματοδότη αποτελεί την κύρια αντένδειξη για την εγκατάσταση βηματοδότη. Στην ιατρική πρακτική, υπάρχουν αρκετές αμφιλεγόμενες περιπτώσεις όπου η εμφύτευση της συσκευής μπορεί να είναι περιττή:
- Κολποκοιλιακός αποκλεισμός πρώτου βαθμού χωρίς κλινικές εκδηλώσεις.
- Κολποκοιλιακός εγγύς αποκλεισμός δευτέρου βαθμού τύπου Ι χωρίς κλινικά συμπτώματα.
- Παλινδρομικός κολποκοιλιακός αποκλεισμός. Μπορεί να αναπτυχθεί λόγω φαρμάκων.
Προκειμένου να ελαχιστοποιηθεί ο κίνδυνος μιας περιττής επέμβασης, στον ασθενή έχει συνταγογραφηθεί παρακολούθηση Holter. Η παρακολούθηση του καρδιακού ρυθμού όλο το εικοσιτετράωρο και η ανάλυση των δεδομένων που λαμβάνονται μας επιτρέπουν να καταλήξουμε σε ένα τελικό συμπέρασμα σχετικά με την ανάγκη για τεχνητό βηματοδότη.
Αντενδείξεις ανά ηλικία
Η χειρουργική επέμβαση εμφύτευσης βηματοδότη δεν έχει ηλικιακές αντενδείξεις. Η συσκευή μπορεί να εμφυτευτεί σε οποιαδήποτε ηλικία, δηλαδή τόσο σε βρέφη όσο και σε ηλικιωμένους. Περιορισμοί προκύπτουν όταν υπάρχει υψηλός κίνδυνος απόρριψης της συσκευής.
Η κακή επιβίωση του βηματοδότη είναι πιθανή με μια αυτοάνοση αντίδραση του οργανισμού. Σε αυτή την περίπτωση, το ανοσοποιητικό μας σύστημα αντιλαμβάνεται το εμφύτευμα ως ξένο σώμα και αρχίζει να του επιτίθεται. Τέτοιες αντιδράσεις εμφανίζονται σε 2-8% των περιπτώσεων, αλλά πιο συχνά σε ηλικιωμένους ασθενείς.
Όσον αφορά την πιθανότητα εμφάνισης πυώδους, μολυσματικής και άλλων επιπλοκών. Η εμφάνισή τους δεν σχετίζεται με κανέναν τρόπο με την ηλικία ή το φύλο του ασθενούς. Τέτοιες συνέπειες εμφανίζονται με εξασθενημένο ανοσοποιητικό σύστημα ή παραβίαση των προφυλάξεων ασφαλείας κατά την εγκατάσταση της συσκευής.
 [ 6 ]
[ 6 ]
Αντενδείξεις μετά την εγκατάσταση
Όπως συμβαίνει με κάθε χειρουργική επέμβαση, μετά την εγκατάσταση του βηματοδότη, ο ασθενής θα αντιμετωπίσει ορισμένους περιορισμούς. Οι περισσότερες αντενδείξεις είναι προσωρινές, ας τις εξετάσουμε:
- Υπερβολική σωματική δραστηριότητα.
- Οποιεσδήποτε επικίνδυνες δραστηριότητες.
- Μαγνητική τομογραφία.
- Παραμονή κοντά σε ανιχνευτές μετάλλων και γραμμές μεταφοράς ηλεκτρικής ενέργειας για μεγάλο χρονικό διάστημα.
- Υποβολή σε λιθοτριψία με κρουστικά κύματα χωρίς προσαρμογή των ρυθμίσεων του βηματοδότη.
- Ηλεκτροπηξία ιστών κατά τη διάρκεια χειρουργικών επεμβάσεων χωρίς αλλαγή της λειτουργίας διέγερσης του βηματοδότη.
- Κρατώντας ένα κινητό τηλέφωνο κοντά στην καρδιά.
Η συμμόρφωση με τις παραπάνω συστάσεις σάς επιτρέπει να αποφύγετε την πρόωρη βλάβη της συσκευής ή την ανάπτυξη επιπλοκών λόγω λανθασμένης λειτουργίας του εμφυτεύματος.
Επιπλοκές μετά τη διαδικασία
Η εμφύτευση τεχνητού βηματοδότη είναι η μόνη ευκαιρία για τη διατήρηση της καρδιακής δραστηριότητας σε ορισμένες ασθένειες. Ωστόσο, σε σπάνιες περιπτώσεις, η εγκατάσταση ενός ενδοτραχειακού βηματοδότη οδηγεί σε σοβαρές επιπλοκές. Οι κύριες αιτίες μετεγχειρητικών προβλημάτων περιλαμβάνουν:
- Ασύγχρονη κοιλιακή λειτουργία.
- Απώλεια σύνδεσης μεταξύ συσπάσεων και διεγέρσεων των καρδιακών τμημάτων.
- Έλλειψη συντονισμού μεταξύ της εκτόξευσης αίματος στην αορτή και της περιφερικής αντίστασης.
- Ανάπτυξη αρρυθμίας.
- Αγωγή ώσεων από την κοιλία στον κόλπο.
Τις περισσότερες φορές, οι ασθενείς αντιμετωπίζουν τις ακόλουθες επιπλοκές μετά την εμφύτευση βηματοδότη:
- Αιμορραγικές επιπλοκές. Οι υποδόριες αιμορραγίες μπορούν να εξελιχθούν σε σοβαρά αιματώματα. Ένα τεταμένο αιμάτωμα απαιτεί επείγουσα αφαίρεση. Πραγματοποιείται ελάχιστα επεμβατική χειρουργική επέμβαση για την αφαίρεση του θρόμβου. Για την πρόληψη περαιτέρω σχηματισμού θρόμβου, στον ασθενή εφαρμόζεται πιεστικός επίδεσμος στην μετεγχειρητική ουλή.
- Η μετατόπιση ηλεκτροδίων είναι μία από τις πιο συχνές επιπλοκές της χειρουργικής επέμβασης. Προβλήματα μπορεί να προκύψουν κατά την παρακέντηση της υποκλείδιας φλέβας. Οι ασθενείς συχνά αντιμετωπίζουν βλάβη στο βραχιόνιο πλέγμα και παρακέντηση της υποκλείδιας αρτηρίας, πνευμοθώρακα, εμβολή αέρα και αιμοθώρακα.
- Λοιμώδεις επιπλοκές εμφανίζονται στο 2% των περιπτώσεων και συνήθως προκαλούνται από σταφυλόκοκκο. Για την πρόληψη της μόλυνσης, στον ασθενή χορηγούνται ενδοφλέβια αντιβιοτικά. Εάν η μολυσματική διαδικασία έχει επηρεάσει ολόκληρο το σώμα, τότε ενδείκνυται η αφαίρεση του καρδιακού βηματοδοτικού συστήματος και η σύνθετη αντιβιοτική θεραπεία.
- Έλκος του δέρματος πάνω από το εμφύτευμα. Πρόκειται για μια όψιμη επιπλοκή που αναπτύσσεται λόγω παραβίασης της χειρουργικής τεχνικής. Το πρόβλημα εμφανίζεται στις ακόλουθες περιπτώσεις:
- Σχηματισμός ενός σφιχτού υποστρώματος για την εγκατάσταση του σώματος του βηματοδότη.
- Η κοντινή απόσταση της συσκευής από την επιφάνεια του δέρματος.
- Σώμα με αιχμηρές άκρες.
- Ο ασθενής έχει λεπτό σώμα.
Η λέπτυνση και η ερυθρότητα του ιστού είναι σημάδι κατακλίσεως και μπορεί επίσης να υποδηλώνει δευτερογενή λοίμωξη. Η θεραπεία απαιτεί αλλαγή της θέσης της συσκευής ή πλήρη αφαίρεσή της.
- Φλεβικός θρόμβος – αυτή η επιπλοκή είναι σπάνια. Είναι πιθανή η θρόμβωση της υποκλείδιας φλέβας ή η πνευμονική εμβολή. Για τη θεραπεία χρησιμοποιείται αντιπηκτική αγωγή.
Για την ελαχιστοποίηση του κινδύνου εμφάνισης των προαναφερθέντων μετεγχειρητικών επιπλοκών, ενδείκνυται ολοκληρωμένη προετοιμασία για τη χειρουργική επέμβαση, καθώς και παρακολούθηση των αποτελεσμάτων της εμφύτευσης κατά τη διάρκεια του πρώτου έτους.
Απόρριψη βηματοδότη
Οι εμφυτεύσιμοι βηματοδότες είναι κατασκευασμένοι από υλικό που είναι αδρανές για το ανθρώπινο σώμα. Αυτό οφείλεται στο γεγονός ότι το ανοσοποιητικό σύστημα αντιλαμβάνεται την εμφυτευμένη συσκευή ως απειλή για την υγεία και αρχίζει να της επιτίθεται. Το ανοσοποιητικό σύστημα παράγει ειδικά αυτοαντισώματα έναντι ξένων σωμάτων, γεγονός που οδηγεί σε απόρριψη του βηματοδότη.
Για να αποφευχθεί η διαδικασία απόρριψης, ο ασθενής προετοιμάζεται για εμφύτευση και παρακολουθείται σε νοσοκομειακό περιβάλλον για 10-14 ημέρες μετά την επέμβαση. Στον ασθενή συνταγογραφούνται επίσης φάρμακα που μειώνουν τον κίνδυνο δυσμενούς έκβασης της θεραπείας.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Καρδιακή ανακοπή με βηματοδότη
Σε περιπτώσεις αυξημένου κινδύνου αιφνίδιας καρδιακής ανακοπής ή σοβαρής διαταραχής του ρυθμού της, στους ασθενείς χορηγείται βηματοδότης με λειτουργία απινιδωτή. Η συσκευή εμφυτεύεται σε περίπτωση ταχυκαρδίας ή προβλημάτων μαρμαρυγής. Σε αυτήν την περίπτωση, η συσκευή παρακολουθεί την καρδιά και, εάν είναι απαραίτητο, την διεγείρει στέλνοντας ηλεκτρικά φορτία.
Ένας τεχνητός βηματοδότης αποτελεί εγγύηση ότι ένα άτομο δεν θα πεθάνει από καρδιακή ανακοπή ή από τις συνέπειες δυσλειτουργίας οργάνων. Η καρδιακή ανακοπή με ECS είναι πιθανή εάν η συσκευή παρουσιάσει βλάβη ή προκύψουν απειλητικές για τη ζωή επιπλοκές. Δηλαδή, ο ίδιος ο βηματοδότης δεν παρατείνει τη ζωή, αλλά βελτιώνει την ποιότητά της.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Φροντίστε μετά τη διαδικασία
Μετά την επέμβαση εμφύτευσης βηματοδότη, ο ασθενής υποβάλλεται σε μια αγωγή αποκατάστασης που στοχεύει στην αποκατάσταση της φυσιολογικής λειτουργίας του καρδιακού μυός και ολόκληρου του σώματος. Η ανάρρωση ξεκινά από τη στιγμή που φεύγει από τη μονάδα εντατικής θεραπείας, όπου τοποθετούνται όλοι όσοι έχουν εμφυτεύσει βηματοδότη.
- Ο ασθενής περνάει τις πρώτες 24 ώρες σε ύπτια θέση και το χέρι στην πλευρά όπου ράφτηκε η συσκευή ακινητοποιείται. Συνταγογραφούνται παυσίπονα και μια σειρά από άλλα φάρμακα.
- Μετά από μία ή δύο ημέρες, σας επιτρέπεται να σηκωθείτε και να περπατήσετε σταδιακά, ενώ το χέρι παραμένει ακινητοποιημένο. Εάν είναι απαραίτητο, χορηγείται αναισθητικό και αλλάζει ο επίδεσμος πάνω από το τραύμα.
- Την 4η-5η ημέρα, ελέγχεται η εργασία του βηματοδότη και συνταγογραφείται επίσης ένα σύνολο εξετάσεων για την αξιολόγηση της κατάστασης του σώματος.
- Μετά από 1-2 εβδομάδες, ο ασθενής παίρνει εξιτήριο για περαιτέρω αποκατάσταση. Πριν από το εξιτήριο, αφαιρούνται ο επίδεσμος και τα ράμματα. Η μετεγχειρητική ουλή δεν πρέπει να είναι βρεγμένη για 3-5 ημέρες. Εάν το τραύμα δεν επουλωθεί καλά, συνταγογραφούνται αντιβιοτικά και αντιφλεγμονώδη φάρμακα.
Κατά την έξοδο από το νοσοκομείο, ο καρδιολόγος συνομιλεί με τον ασθενή, δίνει ένα διαβατήριο για την εγκατεστημένη συσκευή, μιλάει για τις αποχρώσεις της λειτουργίας και της διάρκειας ζωής της. Κατά την επιστροφή στο σπίτι, είναι απαραίτητο να διατηρείται η σωματική δραστηριότητα, αλλά να μην υπερφορτώνεται το σώμα. Συνιστάται επίσης μια ισορροπημένη διατροφή πλούσια σε βιταμίνες.
Αποκατάσταση μετά από βηματοδότη
Μετά την εμφύτευση ενός τεχνητού βηματοδότη, ο ασθενής θα υποβληθεί σε μακρά αποκατάσταση. Η ανάρρωση διαρκεί από 2 έως 8 μήνες. Συμβατικά, αυτή η περίοδος χωρίζεται σε διάφορα στάδια:
- Μετεγχειρητική φροντίδα τραύματος και παρακολούθηση της λειτουργίας του βηματοδότη. Ο ασθενής παραμένει 7-14 ημέρες στο νοσοκομείο και τις πρώτες ημέρες σε μονάδα εντατικής θεραπείας.
- 2-4 μήνες μετά την εμφύτευση της συσκευής, συνταγογραφούνται ειδικές ασκήσεις, δίαιτα και, εάν είναι απαραίτητο, φαρμακευτική αγωγή.
- Μετά από 6 μήνες, η χειρουργημένη περιοχή είναι εντελώς ουλοποιημένη, επομένως αίρονται οι περιορισμοί σχετικά με τη σωματική δραστηριότητα.
Στους ασθενείς δίνονται επίσης οι ίδιες συστάσεις υγείας που ισχύουν για όλα τα άτομα με καρδιακές παθήσεις: διατροφή, μέτρια δραστηριότητα και τακτικοί έλεγχοι από καρδιολόγο.
Διάρκεια ζωής ενός βηματοδότη
Κατά μέσο όρο, η λειτουργία ενός τεχνητού βηματοδότη έχει σχεδιαστεί για 7-10 χρόνια λειτουργίας. Η ακριβής διάρκεια ζωής του βηματοδότη εξαρτάται από το μοντέλο του, τον τρόπο λειτουργίας του και τις λειτουργίες που χρησιμοποιούνται. Πριν από το τέλος της εργασίας, η συσκευή δίνει ένα συγκεκριμένο σήμα, το οποίο καταγράφεται από έναν καρδιολόγο κατά τη διάρκεια ενός ρουτίνας ελέγχου.
Η ελαττωματική συσκευή αντικαθίσταται με μια νέα με επαναλαμβανόμενη χειρουργική επέμβαση, καθώς η επαναφόρτιση της μπαταρίας είναι αδύνατη. Η μπαταρία της συσκευής αποφορτίζεται σταδιακά και συνοδεύεται από τα ακόλουθα συμπτώματα:
- Επιβράδυνση του καρδιακού ρυθμού.
- Ζάλη και λιποθυμία.
- Αναπνευστική ανεπάρκεια και δύσπνοια.
- Αυξημένη κόπωση.
Σε ορισμένες περιπτώσεις, ο βηματοδότης παρουσιάζει βλάβη πολύ πριν εξαντληθεί η μπαταρία. Αυτό είναι πιθανό με την απόρριψη του βηματοδότη, μολυσματικές και άλλες απειλητικές για τη ζωή επιπλοκές.
Αντικατάσταση βηματοδότη
Η κύρια ένδειξη για την αντικατάσταση ενός τεχνητού βηματοδότη είναι η εξάντληση της μπαταρίας του. Ωστόσο, υπάρχουν και επείγουσες περιπτώσεις που απαιτούν την αφαίρεση της συσκευής:
- Βλάβη συσκευής.
- Πυόρροια της κλίνης του βηματοδότη.
- Λοιμώδεις διεργασίες κοντά στα ηλεκτρόδια ή στο περίβλημα.
- Απόρριψη.
Η αντικατάσταση πραγματοποιείται με τοπική αναισθησία. Ο γιατρός κάνει μια τομή και αφαιρεί το σώμα του βηματοδότη. Στη συνέχεια, ελέγχεται η κατάσταση των ηλεκτροδίων και συνδέεται μια νέα συσκευή. Στη συνέχεια, ο χειρουργός ράβει το τραύμα και στέλνει τον ασθενή στο μετεγχειρητικό θάλαμο. Εάν τα ηλεκτρόδια έχουν αντικατασταθεί, ο ασθενής τοποθετείται σε μονάδα εντατικής θεραπείας για 24 ώρες.
Το κόστος αντικατάστασης ενός βηματοδότη είναι το ίδιο με αυτό της αρχικής εγκατάστασής του. Σε ορισμένες περιπτώσεις, η επανεμφύτευση πραγματοποιείται βάσει ποσόστωσης.
Κριτικές
Πολυάριθμες θετικές κριτικές σχετικά με τον βηματοδότη επιβεβαιώνουν όχι μόνο την αποτελεσματικότητα αλλά και την αναγκαιότητα αυτής της συσκευής, ειδικά όταν άλλες μέθοδοι θεραπείας δεν είναι σε θέση να αποκαταστήσουν την κανονική λειτουργία της καρδιάς.
Παρά τη μακρά περίοδο αποκατάστασης, τον κίνδυνο επιπλοκών και μια σειρά από περιορισμούς που πρέπει να ακολουθούνται καθ' όλη τη διάρκεια της ζωής, η ECS σας επιτρέπει να νιώσετε ότι βρίσκεστε ξανά στο σώμα σας και να απολαμβάνετε τη ζωή.
Εναλλακτική λύση αντί βηματοδότη
Μέχρι σήμερα, δεν υπάρχουν μέθοδοι για την αντικατάσταση της διαδικασίας εμφύτευσης τεχνητού βηματοδότη. Σε ορισμένες ασθένειες, στον ασθενή μπορεί να προσφερθεί δια βίου φαρμακευτική θεραπεία αντί για ECS. Αλλά είναι απαραίτητο να ληφθεί υπόψη ο κίνδυνος για την υγεία, καθώς τα χάπια είναι τοξικά.
Δηλαδή, δεν υπάρχει αξιόλογη εναλλακτική λύση σε έναν βηματοδότη που θα περνούσε κλινικές δοκιμές και θα ήταν ασφαλής για τον οργανισμό. Αλλά παρά ταύτα, Αμερικανοί επιστήμονες αναπτύσσουν φάρμακα των οποίων η δράση στοχεύει στην προσομοίωση του καρδιακού ρυθμού. Εάν επιβεβαιωθεί η αποτελεσματικότητα αυτού του έργου, τότε στο εγγύς μέλλον η γονιδιακή θεραπεία θα καταστήσει δυνατή την εγκατάλειψη της χειρουργικής εμφύτευσης ενός ενδοκοιλιακού βηματοδότη.

