Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Ισχαιμική μυοκαρδιοπάθεια
Τελευταία επισκόπηση: 29.06.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
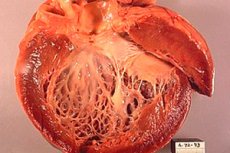
Η ισχαιμική μυοκαρδιοπάθεια (ICM) είναι μια καρδιακή πάθηση που αναπτύσσεται ως αποτέλεσμα της ισχαιμίας του καρδιακού μυός, δηλαδή της ανεπαρκούς παροχής αίματος και οξυγόνου στον καρδιακό μυ. Αυτή η πάθηση μπορεί να συμβεί λόγω στένωσης ή απόφραξης των στεφανιαίων αρτηριών που τροφοδοτούν την καρδιά με αίμα. Η ισχαιμική μυοκαρδιοπάθεια μπορεί να οδηγήσει σε επιδείνωση της καρδιακής λειτουργίας και στην ανάπτυξη καρδιακής ανεπάρκειας.
Σημαντικοί παράγοντες κινδύνου για την ανάπτυξη ισχαιμικής μυοκαρδιοπάθειας είναι η αθηροσκλήρωση (εναπόθεση χοληστερόλης στα αρτηριακά τοιχώματα), η αρτηριακή υπέρταση (υψηλή αρτηριακή πίεση), το κάπνισμα, ο διαβήτης, οι διαταραχές του μεταβολισμού των λιπιδίων, η οικογενειακή προδιάθεση και άλλοι παράγοντες που συμβάλλουν στην ανάπτυξη αθηροσκλήρωσης.
Τα κύρια συμπτώματα της ισχαιμικής μυοκαρδιοπάθειας μπορεί να περιλαμβάνουν:
- Πόνος ή πίεση στο στήθος (στηθάγχη) που μπορεί να εμφανιστεί με άσκηση ή στρες.
- Δύσπνοια και κόπωση.
- Αίσθημα δυνατού καρδιακού παλμού ή ακανόνιστων καρδιακών ρυθμών.
- Πρήξιμο (π.χ. πρήξιμο των ποδιών).
- Αδυναμία και επιδείνωση της γενικής υγείας.
Η διάγνωση της ισχαιμικής μυοκαρδιοπάθειας συνήθως γίνεται μετά από διάφορες εξετάσεις όπως ΗΚΓ, ηχοκαρδιογράφημα, στεφανιογραφία και δοκιμασίες καρδιακής κόπωσης. Η θεραπεία της ισχαιμικής μυοκαρδιοπάθειας περιλαμβάνει διόρθωση παραγόντων κινδύνου (π.χ. θεραπεία αρτηριακής υπέρτασης, διακοπή καπνίσματος), φαρμακευτική αγωγή για τη βελτίωση της ροής του αίματος προς την καρδιά και τη διαχείριση των συμπτωμάτων, και μερικές φορές χειρουργική επέμβαση όπως αγγειοπλαστική με τοποθέτηση stent ή παράκαμψη στεφανιαίας αρτηρίας. Η θεραπεία μπορεί επίσης να περιλαμβάνει αλλαγές στον τρόπο ζωής, όπως τακτική άσκηση, διατροφή και μέτρια κατανάλωση αλκοόλ.
Η έγκαιρη ιατρική φροντίδα και η τήρηση των συστάσεων θεραπείας μπορούν να βελτιώσουν σημαντικά την πρόγνωση για ασθενείς με ισχαιμική μυοκαρδιοπάθεια. [ 1 ]
Αιτίες ισχαιμική μυοκαρδιοπάθεια
Ακολουθούν οι κύριες αιτίες της ισχαιμικής μυοκαρδιοπάθειας:
- Αθηροσκλήρωση στεφανιαίων αρτηριών: Η πιο συχνή αιτία στεφανιαίας μυοκαρδιοπάθειας είναι η αθηροσκλήρωση, η οποία προκαλεί τον σχηματισμό πλακών στο εσωτερικό των αρτηριών, με αποτέλεσμα τη στένωσή τους ή την απόφραξή τους. Αυτό επηρεάζει την κανονική παροχή αίματος στον καρδιακό μυ.
- Στένωση στεφανιαίας αρτηρίας: Η στένωση των στεφανιαίων αρτηριών μπορεί επίσης να προκαλέσει στεφανιαία μυοκαρδιοπάθεια. Αυτό μπορεί να οφείλεται σε αθηροσκλήρωση καθώς και σε άλλους παράγοντες.
- Θρόμβωση ή εμβολή: Ο σχηματισμός θρόμβων αίματος (θρόμβοι αίματος) στις στεφανιαίες αρτηρίες ή μια εμβολή (αποκόλληση μέρους θρόμβου ή πλάκας) μπορεί επίσης να εμποδίσει την παροχή αίματος στην καρδιά και να προκαλέσει στεφανιαία μυοκαρδιοπάθεια.
- Αρτηριακή υπέρταση: Η επίμονη αύξηση της αρτηριακής πίεσης μπορεί να αυξήσει το φόρτο εργασίας στην καρδιά και να οδηγήσει στην ανάπτυξη ισχαιμικής μυοκαρδιοπάθειας.
- Διαβήτης: Ο σακχαρώδης διαβήτης αποτελεί παράγοντα κινδύνου για αθηροσκλήρωση και ισχαιμική μυοκαρδιοπάθεια, καθώς μπορεί να προκαλέσει βλάβη στα τοιχώματα των αγγείων και να προάγει τον σχηματισμό πλάκας.
- Κάπνισμα: Το κάπνισμα αποτελεί παράγοντα κινδύνου για αθηροσκλήρωση και επομένως για ισχαιμική μυοκαρδιοπάθεια.
- Γενετική προδιάθεση: Κληρονομικοί παράγοντες μπορεί επίσης να διαδραματίσουν ρόλο στην ανάπτυξη αυτής της νόσου.
- Άλλοι παράγοντες κινδύνου: Αυτοί περιλαμβάνουν την παχυσαρκία, τη σωματική αδράνεια, την κακή διατροφή, την υπερβολική κατανάλωση αλκοόλ και το άγχος.
Παθογένεση
Η παθογένεση της ICM σχετίζεται με διάφορους παράγοντες που τελικά οδηγούν σε επιδείνωση της καρδιακής μυϊκής λειτουργίας. Ακολουθούν τα κύρια βήματα στην παθογένεση της συμφορητικής καρδιακής ανεπάρκειας:
- Αθηροσκλήρωση στεφανιαίων αρτηριών: Η κύρια αιτία της στεφανιαίας νόσου είναι η αθηροσκλήρωση, κατά την οποία το εσωτερικό στρώμα των αρτηριών (έσω χιτώνας) καταστρέφεται και συσσωρεύονται λιπαρές εναποθέσεις, που ονομάζονται πλάκες. Αυτές οι πλάκες μπορούν να αυξηθούν σε μέγεθος και να καταλάβουν τον αυλό των αρτηριών, γεγονός που στενεύει ή εμποδίζει τη ροή του αίματος προς τον καρδιακό μυ.
- Ισχαιμία: Η στένωση ή η απόφραξη των στεφανιαίων αρτηριών οδηγεί σε περιορισμένη παροχή οξυγόνου στην καρδιά, η οποία προκαλεί ισχαιμία. Η έλλειψη οξυγόνου μπορεί να προκαλέσει πόνο στο στήθος (στηθάγχη) και να βλάψει τα καρδιακά κύτταρα.
- Καταστροφή καρδιακών κυττάρων: Στη χρόνια ισχαιμία, τα καρδιακά κύτταρα μπορεί να αρχίσουν να πεθαίνουν λόγω έλλειψης οξυγόνου. Αυτή η διαδικασία ονομάζεται νέκρωση και μπορεί να οδηγήσει σε μια περιοχή νεκρού ιστού στην καρδιά.
- Καρδιακή αναδιαμόρφωση: Η μόνιμη βλάβη στα καρδιακά κύτταρα και η νέκρωση οδηγούν σε αναδιαμόρφωση της καρδιάς. Αυτό σημαίνει ότι ο καρδιακός μυς καθίσταται λιγότερο ικανός να συστέλλεται και να αντλεί αίμα αποτελεσματικά.
- Καρδιακή ανεπάρκεια: Ως αποτέλεσμα, η καρδιά μπορεί να χάσει την ικανότητά της να διατηρεί την φυσιολογική καρδιακή παροχή αίματος, οδηγώντας στην ανάπτυξη καρδιακής ανεπάρκειας. Οι ασθενείς με ICM μπορεί να εμφανίσουν συμπτώματα όπως δύσπνοια, κόπωση και πρήξιμο.
Παράγοντες κινδύνου όπως το κάπνισμα, η υψηλή αρτηριακή πίεση, ο διαβήτης και οι διαταραχές του μεταβολισμού των λιπιδίων μπορούν να επιδεινώσουν την ανάπτυξη αθηροσκλήρωσης και ισχαιμικής μυοκαρδιοπάθειας.
Συμπτώματα ισχαιμική μυοκαρδιοπάθεια
Τα συμπτώματα της ισχαιμικής μυοκαρδιοπάθειας μπορεί να είναι παρόμοια με αυτά της στεφανιαίας νόσου (CHD) και περιλαμβάνουν:
- Πόνος στο στήθος (στηθάγχη): Πόνος ή πίεση στην περιοχή του θώρακα που μπορεί να εξαπλωθεί στον αυχένα, τους ώμους, τα χέρια ή την πλάτη. Ο πόνος συνήθως εμφανίζεται με άσκηση ή στρες και μπορεί να υποχωρήσει σε ηρεμία ή μετά τη λήψη νιτρογλυκερίνης.
- Δύσπνοια: Βραχυπρόθεσμη ή μακροχρόνια δύσπνοια κατά τη διάρκεια σωματικής δραστηριότητας ή ακόμα και σε ηρεμία.
- Κόπωση και αδυναμία: Συνεχής κόπωση και αδυναμία, ειδικά με ελαφριά άσκηση.
- Αίσθημα παλμών στην καρδιά: Ασυνήθιστοι καρδιακοί ρυθμοί, παλμοί ή αίσθημα αίσθημα παλμών.
- Πρήξιμο: Πρήξιμο στα πόδια, τις κνήμες, τους αστραγάλους ή ακόμα και στην κοιλιά.
- Ζάλη και απώλεια συνείδησης: Αυτά τα συμπτώματα μπορεί να εμφανιστούν όταν η καρδιά δεν μπορεί να παρέχει αρκετό αίμα και οξυγόνο στον εγκέφαλο.
- Απώλεια βάρους: Απώλεια βάρους χωρίς εμφανή αιτία.
- Πονοκέφαλοι: Πονοκέφαλοι, που μερικές φορές προκαλούνται από υποξία (έλλειψη οξυγόνου) λόγω κακής παροχής αίματος.
Στάδια
Η ισχαιμική μυοκαρδιοπάθεια μπορεί να περάσει από διάφορα στάδια ανάλογα με τη σοβαρότητα και τη διάρκεια της νόσου. Τα στάδια της ICM περιλαμβάνουν τα ακόλουθα:
- Λανθάνον ή προκλινικό στάδιο: Σε αυτό το στάδιο, ο ασθενής μπορεί να διατρέχει κινδύνους για στεφανιαία μυοκαρδιοπάθεια, όπως αθηροσκλήρωση στεφανιαίων αρτηριών, αλλά μπορεί να μην εμφανίζει ακόμη συμπτώματα. Είναι σημαντικό να υποβάλλονται σε τακτικές ιατρικές εξετάσεις και να ελέγχονται οι παράγοντες κινδύνου.
- Στάδιο στηθάγχης: Σε αυτό το στάδιο, ο ασθενής αρχίζει να αισθάνεται πόνο ή πίεση στο στήθος (στηθάγχη) ως απόκριση στην άσκηση ή το στρες. Αυτό συνήθως οφείλεται σε προσωρινή διαταραχή της παροχής αίματος στον καρδιακό μυ λόγω στένωσης των στεφανιαίων αρτηριών.
- Στάδιο οξείας ισχαιμίας: Σε αυτό το στάδιο, εμφανίζονται πιο σοβαρά και παρατεταμένα επεισόδια ισχαιμίας (έλλειψη παροχής αίματος στην καρδιά). Ο ασθενής μπορεί να παρουσιάσει εμφράγματα του μυοκαρδίου (καρδιακές προσβολές) και σημαντική βλάβη στον καρδιακό μυ.
- Στάδιο χρόνιας ισχαιμίας: Μετά από αρκετά εμφράγματα του μυοκαρδίου ή/και παρατεταμένη ισχαιμία του καρδιακού μυός, μπορεί να αναπτυχθεί χρόνια ισχαιμική μυοκαρδιοπάθεια. Σε αυτό το στάδιο, ο καρδιακός μυς μπορεί να χάσει την ικανότητά του να συστέλλεται και να αντλεί αίμα αποτελεσματικά, οδηγώντας σε μείωση της καρδιακής λειτουργίας.
- Στάδιο Καρδιακής Ανεπάρκειας: Τελικά, η συμφορητική καρδιακή ανεπάρκεια μπορεί να οδηγήσει στην ανάπτυξη καρδιακής ανεπάρκειας, όταν η καρδιά δεν είναι σε θέση να αντλεί αίμα αποτελεσματικά σε όλο το σώμα. Αυτό μπορεί να εκδηλωθεί με δύσπνοια, πρήξιμο, αδυναμία και άλλα συμπτώματα.
Το επίπεδο σοβαρότητας και η εξέλιξη της ICM μπορεί να ποικίλλει από ασθενή σε ασθενή. [ 2 ]
Επιπλοκές και συνέπειες
Η ισχαιμική μυοκαρδιοπάθεια μπορεί να προκαλέσει σοβαρές επιπλοκές και να έχει σοβαρές επιπτώσεις στην υγεία του ασθενούς, ειδικά εάν δεν αντιμετωπιστεί σωστά ή εάν ο ασθενής δεν ακολουθήσει τις συστάσεις θεραπείας. Ακολουθούν ορισμένες από τις πιθανές επιπλοκές και συνέπειες:
- Καρδιακή ανεπάρκεια: Η ICM μπορεί να οδηγήσει σε μειωμένη ικανότητα της καρδιάς να αντλεί αρκετό αίμα για να καλύψει τις ανάγκες του σώματος. Αυτό μπορεί να προκαλέσει συμπτώματα όπως δύσπνοια, πρήξιμο και κόπωση.
- Έμφραγμα του μυοκαρδίου: Το ICM είναι ένας από τους παράγοντες κινδύνου για έμφραγμα του μυοκαρδίου (καρδιακή προσβολή) επειδή σχετίζεται με αθηροσκλήρωση και στένωση των στεφανιαίων αρτηριών.
- Αρρυθμίες: Η ισχαιμική μυοκαρδιοπάθεια μπορεί να προκαλέσει διαταραχές του καρδιακού ρυθμού, συμπεριλαμβανομένης της κολπικής μαρμαρυγής και της κοιλιακής μαρμαρυγής. Αυτές οι αρρυθμίες μπορεί να είναι επικίνδυνες και μπορεί να απαιτούν θεραπεία.
- Πρήξιμο: Η καρδιακή ανεπάρκεια, η οποία μπορεί να είναι μια επιπλοκή της ICM, μπορεί να προκαλέσει πρήξιμο στα πόδια, τις κνήμες, τους αστραγάλους ή ακόμα και τους πνεύμονες.
- Θάνατος: Σε σοβαρές περιπτώσεις ICM, ειδικά εάν δεν αντιμετωπιστεί, μπορεί να οδηγήσει σε θανατηφόρες επιπλοκές όπως οξεία καρδιακή ανεπάρκεια ή έμφραγμα του μυοκαρδίου.
- Περιορισμός Δραστηριότητας: Η ICM μπορεί να περιορίσει τη σωματική δραστηριότητα ενός ασθενούς και να επηρεάσει αρνητικά την ποιότητα ζωής του.
- Ψυχολογικά και συναισθηματικά προβλήματα: Οι σοβαρές καρδιακές παθήσεις μπορούν να προκαλέσουν στρες, άγχος και κατάθλιψη στους ασθενείς.
- Χειρουργικές επεμβάσεις: Σε ορισμένες περιπτώσεις, η ICM μπορεί να απαιτεί χειρουργικές επεμβάσεις όπως αγγειοπλαστική ή παράκαμψη στεφανιαίας αρτηρίας.
Διαγνωστικά ισχαιμική μυοκαρδιοπάθεια
Η διάγνωση της ισχαιμικής μυοκαρδιοπάθειας περιλαμβάνει μια σειρά από κλινικές, ενόργανες και εργαστηριακές μεθόδους που βοηθούν στον προσδιορισμό της παρουσίας και της έκτασης της καρδιακής βλάβης. Ακολουθούν οι κύριες μέθοδοι διάγνωσης της ισχαιμικής μυοκαρδιοπάθειας:
- Κλινική αξιολόγηση:
- Συλλογή ιατρικού και οικογενειακού ιστορικού: Ο γιατρός θέτει ερωτήσεις σχετικά με τα συμπτώματα, τον κίνδυνο ανάπτυξης ICM, την παρουσία ιατρικών παθήσεων στην οικογένεια και άλλους παράγοντες κινδύνου.
- Φυσική εξέταση: Ο γιατρός εκτελεί μια γενική φυσική εξέταση, συμπεριλαμβανομένης της ακρόασης της καρδιάς και των πνευμόνων, της αξιολόγησης του σφυγμού, της αρτηριακής πίεσης και των σημείων καρδιακής ανεπάρκειας.
- Ηλεκτροκαρδιογράφημα (ΗΚΓ): Το ΗΚΓ καταγράφει την ηλεκτρική δραστηριότητα της καρδιάς. Αλλαγές στο ΗΚΓ, όπως οι αλλαγές στο τμήμα ST-T, μπορεί να παρατηρηθούν σε ασθενείς με ενδοκαρδιοκαρδιογράφημα (ICM), οι οποίες μπορεί να υποδηλώνουν ισχαιμία του καρδιακού μυός.
- Ηχοκαρδιογράφημα (καρδιακός υπέρηχος): Η ηχοκαρδιογράφημα χρησιμοποιεί υπερηχητικά κύματα για να δημιουργήσει μια εικόνα της καρδιάς και των δομών της. Αυτή η μέθοδος μπορεί να αξιολογήσει το μέγεθος και τη λειτουργία της καρδιάς, να ανιχνεύσει αλλαγές στη συσταλτικότητα του καρδιακού μυός και να εντοπίσει αλλοιώσεις στις βαλβίδες.
- Σπινθηρογράφημα μυοκαρδίου: Πρόκειται για μια ραδιοϊσοτοπική μελέτη που μπορεί να εντοπίσει περιοχές του καρδιακού μυός με περιορισμένη παροχή αίματος.
- Στεφανιογραφία: Πρόκειται για μια επεμβατική εξέταση κατά την οποία εγχέεται σκιαγραφικό μέσο μέσω καθετήρα στις στεφανιαίες αρτηρίες για να αξιολογηθεί η κατάστασή τους και να εντοπιστούν πιθανές αποφράξεις. Η στεφανιογραφία μπορεί να χρησιμοποιηθεί για τον σχεδιασμό χειρουργικών επεμβάσεων όπως αγγειοπλαστική ή χειρουργική επέμβαση παράκαμψης στεφανιαίας αρτηρίας.
- Εξετάσεις αίματος: Οι εργαστηριακές εξετάσεις μπορεί να περιλαμβάνουν τη μέτρηση της κρεατινίνης κινάσης (CK) και των επιπέδων καρδιακής ειδικής τροπονίνης, τα οποία μπορεί να υποδηλώνουν βλάβη στον καρδιακό μυ.
- Δοκιμασία κόπωσης: Ένα ΗΚΓ κοπώσεως ή δοκιμασία κοπώσεως μπορεί να χρησιμοποιηθεί για την ανίχνευση ισχαιμίας κατά τη διάρκεια σωματικής δραστηριότητας.
Η διάγνωση της ICM απαιτεί συνδυασμό διαφορετικών μεθόδων και η επιλογή συγκεκριμένων εξετάσεων εξαρτάται από την κλινική κατάσταση και τις συστάσεις του γιατρού.
Η διάγνωση της ισχαιμικής μυοκαρδιοπάθειας (ICM) συνήθως γίνεται με βάση ένα σύνολο κλινικών συμπτωμάτων, εργαστηριακών και οργανικών ευρημάτων. Ακολουθούν ορισμένα από τα κριτήρια και τις μεθόδους που χρησιμοποιούνται για τη διάγνωση της ICM:
- Κλινικά συμπτώματα: Ο ασθενής μπορεί να παραπονείται για συμπτώματα όπως στηθάγχη (πόνος ή πίεση στο στήθος), δύσπνοια, κόπωση, ακανόνιστο καρδιακό παλμό και άλλα σημάδια καρδιακών ανωμαλιών. Είναι σημαντικό να διενεργηθεί ενδελεχής εξέταση και να ληφθεί συνέντευξη από τον ασθενή για να εντοπιστούν τα χαρακτηριστικά συμπτώματα.
- Ηλεκτροκαρδιογράφημα (ΗΚΓ): Ένα ΗΚΓ μπορεί να αποκαλύψει αλλαγές στον καρδιακό ρυθμό και την ηλεκτρική δραστηριότητα που είναι χαρακτηριστικές της ενδοκαρδίτιδας. Αυτές μπορεί να περιλαμβάνουν την παρουσία αρρυθμιών, περιοχών επιβράδυνσης της αγωγιμότητας και αλλαγές στο σχήμα και τη διάρκεια των συμπλεγμάτων QRS.
- Ηχοκαρδιογράφημα (καρδιακός υπέρηχος): Η ηχοκαρδιογράφημα μπορεί να βοηθήσει στην απεικόνιση των δομών και της λειτουργίας της καρδιάς. Με την ηλεκτροκαρδιογραφία (ECM), μπορούν να ανιχνευθούν αλλαγές στη δομή του καρδιακού τοιχώματος και στη συσταλτική λειτουργία.
- Στεφανιογραφία: Πρόκειται για μια επεμβατική εξέταση που χρησιμοποιεί σκιαγραφικό για την απεικόνιση των στεφανιαίων αρτηριών. Εάν διαπιστωθεί στένωση (στένωση) των αρτηριών, μπορεί να επιβεβαιωθεί η παρουσία ισχαιμίας και ΟΝΒ.
- Καρδιακή παρακολούθηση: Η μακροχρόνια παρακολούθηση ΗΚΓ μπορεί να βοηθήσει στην ανίχνευση αρρυθμιών και αλλαγών στην καρδιακή δραστηριότητα που μπορεί να είναι χαρακτηριστικές της ενδοκαρδιακής μυοκαρδιοπάθειας (ICM).
- Βιοδείκτες: Αυξημένα επίπεδα βιοδεικτών όπως οι τροπονίνες και η κρεατινική κινάση-MB μπορεί να υποδηλώνουν βλάβη στον καρδιακό μυ, η οποία μπορεί να εμφανιστεί στην ICM.
- Διερεύνηση ιατρικού ιστορικού και παραγόντων κινδύνου: Ο γιατρός θα εξετάσει επίσης το ιατρικό ιστορικό του ασθενούς, συμπεριλαμβανομένης της παρουσίας παραγόντων κινδύνου όπως η υπέρταση, ο διαβήτης, το κάπνισμα, η κληρονομική προδιάθεση και άλλοι.
Συχνά απαιτείται συνδυασμός διαφορετικών μεθόδων και εξετάσεων για τη διάγνωση της ΟΝΑ. Είναι σημαντικό η διάγνωση να γίνεται από καρδιολόγο και, σε περίπτωση υποψίας ΟΝΑ, θα πρέπει να συμβουλευτείτε έναν ειδικό για πιο λεπτομερή εξέταση και θεραπεία.
Διαφορική διάγνωση
Η διαφορική διάγνωση της ισχαιμικής μυοκαρδιοπάθειας (ICM) περιλαμβάνει την αναγνώριση και τη διάκριση αυτής της πάθησης από άλλες παθήσεις που μπορεί να έχουν παρόμοια συμπτώματα ή χαρακτηριστικά. Είναι σημαντικό να αναγνωριστεί σωστά η ICM, προκειμένου να παρέχεται στον ασθενή η καλύτερη θεραπεία και διαχείριση της πάθησής του. Ακολουθούν ορισμένες παθήσεις που μπορούν να συμπεριληφθούν στη διαφορική διάγνωση της ICM:
- Υπερτροφική μυοκαρδιοπάθεια (ΥΜ): Η ΥΜ είναι μια πάθηση κατά την οποία τα τοιχώματα της αριστερής κοιλίας είναι πολύ παχιά, γεγονός που μπορεί να οδηγήσει σε παρόμοια συμπτώματα με την ΥΜ, όπως στηθάγχη και κόπωση. Ωστόσο, η ΥΜ έχει και άλλα χαρακτηριστικά στο ηχοκαρδιογράφημα που βοηθούν στη διαφορική διάγνωση.
- Υπερτασική μυοκαρδιοπάθεια: Η υπερτασική μυοκαρδιοπάθεια σχετίζεται με αρτηριακή υπέρταση (υψηλή αρτηριακή πίεση). Μπορεί να προκαλέσει πάχυνση του τοιχώματος της αριστερής κοιλίας και στηθάγχη. Ο προσδιορισμός και η παρακολούθηση των επιπέδων της αρτηριακής πίεσης μπορούν να βοηθήσουν στη διαφορική διάγνωση.
- Σύνδρομο στένωσης αορτής: Η στένωση αορτής είναι η στένωση της αορτικής βαλβίδας της καρδιάς, η οποία μπορεί να προκαλέσει στηθάγχη και άλλα συμπτώματα παρόμοια με την ενδοκαρδίτιδα.
- Πνευμονική υπέρταση: Η πνευμονική υπέρταση είναι η αυξημένη πίεση στις πνευμονικές αρτηρίες, η οποία μπορεί επίσης να προκαλέσει δύσπνοια και κόπωση παρόμοια με τα συμπτώματα της ICM.
- Άλλες αιτίες πόνου στο στήθος: Ο πόνος στο στήθος μπορεί να προκληθεί από μια ποικιλία αιτιών, όπως η οστεοχόνδρωση, τα αναπνευστικά προβλήματα, ακόμη και οι αγχώδεις καταστάσεις.
Για να γίνει διαφορική διάγνωση της ICM, ο γιατρός μπορεί να πραγματοποιήσει μια σειρά από εξετάσεις, όπως ηλεκτροκαρδιογράφημα (ΗΚΓ), ηχοκαρδιογράφημα, στεφανιογραφία (αγγειογραφία της καρδιάς με σκιαγραφικό) και ανασκόπηση του ιατρικού ιστορικού και των συμπτωμάτων του ασθενούς.
Ποιος θα επικοινωνήσει;
Θεραπεία ισχαιμική μυοκαρδιοπάθεια
Η ισχαιμική μυοκαρδιοπάθεια (ICM) είναι μια σοβαρή πάθηση και η θεραπεία περιλαμβάνει μια ολοκληρωμένη προσέγγιση που μπορεί να περιλαμβάνει φαρμακευτική θεραπεία, χειρουργική επέμβαση και αλλαγές στον τρόπο ζωής. Ακολουθούν οι κύριες πτυχές της θεραπείας της ICM:
Φαρμακευτική θεραπεία:
- Φάρμακα που μειώνουν τη χοληστερόλη: Οι στατίνες μπορούν να βοηθήσουν στη μείωση των επιπέδων χοληστερόλης στο αίμα και στην επιβράδυνση της εξέλιξης της αθηροσκλήρωσης.
- Φάρμακα για την αρτηριακή πίεση: Οι βήτα-αναστολείς, οι αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης (ACEIs) και άλλα φάρμακα χρησιμοποιούνται για τον έλεγχο της αρτηριακής πίεσης και τη μείωση του φόρτου εργασίας της καρδιάς.
- Φάρμακα για τη μείωση της καταπόνησης στην καρδιά σας: Τα νιτρικά και τα αντιστηθαγχικά φάρμακα μπορούν να βοηθήσουν στην ανακούφιση του πόνου στο στήθος και στη μείωση της καταπόνησης στην καρδιά σας.
- Αντιαιμοπεταλιακά φάρμακα: Η ασπιρίνη και άλλα φάρμακα χρησιμοποιούνται για την πρόληψη του σχηματισμού θρόμβων αίματος στα αιμοφόρα αγγεία.
Χειρουργικές μέθοδοι:
- Χειρουργική επέμβαση παράκαμψης στεφανιαίας αρτηρίας: Πρόκειται για μια χειρουργική επέμβαση κατά την οποία δημιουργούνται «shunts» (μεταφορές) γύρω από στενωμένες ή φραγμένες περιοχές των στεφανιαίων αρτηριών για την αποκατάσταση της φυσιολογικής ροής του αίματος προς την καρδιά.
- Αγγειοπλαστική και τοποθέτηση stent: Διαδικασίες κατά τις οποίες οι στενωμένες αρτηρίες διευρύνονται και τοποθετείται ένα stent (πρόθεση) για να διατηρείται το αγγείο ανοιχτό.
Θεραπεία διαταραχών του καρδιακού ρυθμού: Εάν ένας ασθενής έχει ICM συνοδευόμενο από αρρυθμίες, μπορεί να χρειαστεί θεραπεία για την εξάλειψη ή τον έλεγχο των αρρυθμιών.
Αλλαγές στον τρόπο ζωής:
- Υγιεινή διατροφή: Η τήρηση μιας δίαιτας που περιορίζει το λίπος και το αλάτι μπορεί να βοηθήσει στον έλεγχο των παραγόντων κινδύνου.
- Φυσική δραστηριότητα: Η τακτική άσκηση, υπό την επίβλεψη του γιατρού σας, μπορεί να ενδυναμώσει την καρδιά και τα αιμοφόρα αγγεία σας.
- Διακοπή καπνίσματος: Το κάπνισμα αποτελεί σοβαρό παράγοντα κινδύνου για ισχαιμική μυοκαρδιοπάθεια.
- Διαχείριση του στρες: Η άσκηση χαλάρωσης, ο διαλογισμός και η διατήρηση της ψυχολογικής ευεξίας μπορούν να μειώσουν το στρες και να έχουν θετικό αντίκτυπο στην υγεία της καρδιάς.
Τακτική παρακολούθηση από τον γιατρό σας: Συνιστάται στους ασθενείς με ICM να παρακολουθούν την κατάστασή τους τακτικά και να ακολουθούν όλα τα ραντεβού του γιατρού.
Η θεραπεία της ICM θα πρέπει να εξατομικεύεται και εξαρτάται από τις συγκεκριμένες περιστάσεις και τη σοβαρότητα της νόσου σε κάθε ασθενή. [ 3 ]
Κλινικές κατευθυντήριες γραμμές
Οι κλινικές συστάσεις για τη διαχείριση της ισχαιμικής μυοκαρδιοπάθειας (ICM) μπορεί να διαφέρουν ανάλογα με τη σοβαρότητα της νόσου, τους μεμονωμένους παράγοντες και το ιατρικό ιστορικό του ασθενούς. Οι ακόλουθες είναι γενικές συστάσεις που χρησιμοποιούνται συνήθως για τη διαχείριση της ICM:
Φαρμακευτική αγωγή:
- Στατίνες: Μπορούν να συνταγογραφηθούν φάρμακα που μειώνουν τη χοληστερόλη, όπως η ατορβαστατίνη ή η σιμβαστατίνη, για τη μείωση του κινδύνου αθηροσκλήρωσης και την πρόληψη του σχηματισμού νέων πλακών στις αρτηρίες.
- Φάρμακα για την αρτηριακή πίεση: Εάν ένας ασθενής έχει υψηλή αρτηριακή πίεση, μπορεί να συνταγογραφηθούν φάρμακα για τον έλεγχό της.
- Φάρμακα για τη διαχείριση του σακχαρώδη διαβήτη: Εάν ο ασθενής έχει σακχαρώδη διαβήτη, η θεραπεία θα πρέπει να προσαρμόζεται στον έλεγχο των επιπέδων γλυκόζης στο αίμα.
- Αντιθρομβωτική θεραπεία: Μπορεί να συνταγογραφηθεί ασπιρίνη ή/και άλλα φάρμακα για την πρόληψη θρόμβων αίματος.
Θεραπεία διαταραχών του καρδιακού ρυθμού: Εάν ένας ασθενής έχει ICM συνοδευόμενο από αρρυθμίες, μπορεί να χρειαστεί θεραπεία για τη διόρθωση ή τον έλεγχό τους.
Χειρουργική θεραπεία:
- Χειρουργική επέμβαση παράκαμψης στεφανιαίας αρτηρίας: Εάν υπάρχουν στένωση των στεφανιαίων αρτηριών, μπορεί να συνιστάται χειρουργική επέμβαση παράκαμψης στεφανιαίας αρτηρίας για την αποκατάσταση της φυσιολογικής ροής του αίματος προς την καρδιά.
- Αγγειοπλαστική και τοποθέτηση στενώσεων: Διαδικασίες για τη διεύρυνση και τη διατήρηση ανοιχτών των στενωμένων αρτηριών.
Αλλαγές στον τρόπο ζωής:
- Υγιεινή διατροφή: Η τήρηση μιας δίαιτας που περιορίζει το λίπος και το αλάτι μπορεί να βοηθήσει στον έλεγχο των παραγόντων κινδύνου.
- Φυσική δραστηριότητα: Η τακτική άσκηση, υπό την επίβλεψη του γιατρού σας, μπορεί να ενδυναμώσει την καρδιά και τα αιμοφόρα αγγεία σας.
- Διακοπή καπνίσματος: Το κάπνισμα αποτελεί σοβαρό παράγοντα κινδύνου για την ICM.
- Διαχείριση του στρες: Η άσκηση χαλάρωσης, ο διαλογισμός και η διατήρηση της ψυχολογικής ευεξίας μπορούν να μειώσουν το στρες και να έχουν θετικό αντίκτυπο στην υγεία της καρδιάς.
Τακτική παρακολούθηση από τον γιατρό σας: Οι ασθενείς με ICM συμβουλεύονται να παρακολουθούν την κατάστασή τους τακτικά και να ακολουθούν όλες τις οδηγίες του γιατρού.
Ακολουθώντας τις συστάσεις του γιατρού σας: Είναι σημαντικό να συνεργαστείτε με τον γιατρό σας και να ακολουθήσετε τις συστάσεις του για να επιτύχετε τα καλύτερα αποτελέσματα θεραπείας και διαχείρισης για αυτήν την καρδιακή πάθηση.
Η θεραπεία για την ICM θα πρέπει να εξατομικεύεται και οι ασθενείς θα πρέπει να συζητούν το θεραπευτικό τους σχέδιο με τον γιατρό τους για να καθορίσουν τον καλύτερο τρόπο διαχείρισης αυτής της πάθησης.
Πρόβλεψη
Η πρόγνωση της ισχαιμικής μυοκαρδιοπάθειας (ICM) εξαρτάται από διάφορους παράγοντες, όπως η σοβαρότητα της νόσου, η αποτελεσματικότητα της θεραπείας και η τήρηση των συστάσεων τροποποίησης του τρόπου ζωής από τον ασθενή. Σημαντικοί παράγοντες που επηρεάζουν την πρόγνωση της ICM περιλαμβάνουν:
- Βαθμός βλάβης του καρδιακού μυός: Όσο περισσότερο ο καρδιακός μυς έχει υποστεί βλάβη και εκφυλιστεί, τόσο λιγότερο ευνοϊκή είναι η πρόγνωση. Η μειωμένη καρδιακή λειτουργία μπορεί να οδηγήσει σε καρδιακή ανεπάρκεια και μειωμένη ποιότητα ζωής.
- Ώρα έναρξης θεραπείας: Η έγκαιρη ανίχνευση και η έναρξη αποτελεσματικής θεραπείας μπορούν να βελτιώσουν σημαντικά την πρόγνωση. Η θεραπεία περιλαμβάνει φαρμακευτική αγωγή, αγγειοπλαστική, παράκαμψη στεφανιαίας αρτηρίας ή ακόμη και μεταμόσχευση καρδιάς σε περιπτώσεις σοβαρής ανεπάρκειας αντιρρόπησης.
- Έλεγχος παραγόντων κινδύνου: Ο έλεγχος της υψηλής αρτηριακής πίεσης, η μείωση της χοληστερόλης, η διακοπή του καπνίσματος, ο έλεγχος του σακχαρώδους διαβήτη και η διατήρηση ενός υγιεινού τρόπου ζωής μπορούν να βελτιώσουν την πρόγνωση και να επιβραδύνουν την εξέλιξη της ICM.
- Τρόπος ζωής: Η σωματική δραστηριότητα, η υγιεινή διατροφή και η διαχείριση του στρες μπορούν να μειώσουν την επιβάρυνση της καρδιάς και να βοηθήσουν στη βελτίωση της πρόγνωσης.
- Συμμόρφωση με τη θεραπεία: Είναι σημαντικό να ακολουθείτε τις συστάσεις του γιατρού σας και να λαμβάνετε τα συνταγογραφούμενα φάρμακα. Η ακατάλληλη διαχείριση της νόσου μπορεί να επιδεινώσει την πρόγνωση.
- Συννοσηρότητες: Η παρουσία άλλων ιατρικών παθήσεων, όπως η χρόνια νεφρική νόσος ή ο σακχαρώδης διαβήτης, μπορεί να επιδεινώσει την πρόγνωση και να περιπλέξει τη θεραπεία.
Η πρόγνωση της ICM μπορεί να ποικίλλει από περίπτωση σε περίπτωση. Σε ορισμένες περιπτώσεις, με καλό έλεγχο των παραγόντων κινδύνου και αποτελεσματική θεραπεία, οι ασθενείς μπορούν να ζήσουν μια ενεργή και ποιοτική ζωή. Σε άλλες περιπτώσεις, ειδικά με σοβαρή καρδιακή ανεπάρκεια και έλλειψη αποτελεσματικής θεραπείας, η πρόγνωση μπορεί να είναι λιγότερο ευνοϊκή.
Αιτίες θανάτου
Η ισχαιμική μυοκαρδιοπάθεια είναι μια σοβαρή καρδιακή νόσος που μπορεί να οδηγήσει σε διάφορες επιπλοκές και τελικά να προκαλέσει τον θάνατο του ασθενούς. Η κύρια αιτία θανάτου στην ισχαιμική μυοκαρδιοπάθεια είναι συνήθως μια επιπλοκή όπως:
- Έμφραγμα του μυοκαρδίου (καρδιακή προσβολή): Μία από τις πιο επικίνδυνες επιπλοκές της ICM. Αυτή η πάθηση εμφανίζεται όταν η ροή του αίματος στις στεφανιαίες αρτηρίες της καρδιάς αποφράσσεται πλήρως ή μερικώς, με αποτέλεσμα τη νέκρωση μέρους του καρδιακού μυός. Εάν ένα έμφραγμα του μυοκαρδίου δεν αντιμετωπιστεί άμεσα με ιατρικά μέτρα, μπορεί να οδηγήσει σε θάνατο.
- Καρδιακή Ανεπάρκεια: Η καρδιακή ανεπάρκεια μπορεί να προκαλέσει χρόνια καρδιακή ανεπάρκεια, κατά την οποία η καρδιά δεν είναι σε θέση να αντλεί αίμα αποτελεσματικά σε όλο το σώμα. Αυτή η πάθηση μπορεί να οδηγήσει σε κακή υγεία και τελικά σε θάνατο.
- Αρρυθμίες: Η ενδοκαρδίτιδα μπορεί να προκαλέσει καρδιακές αρρυθμίες όπως κολπική μαρμαρυγή ή κοιλιακή μαρμαρυγή. Αυτές οι αρρυθμίες μπορεί να είναι επικίνδυνες και να αποβούν μοιραίες.
- Στηθάγχη: Η ενδοκαρδίτιδα μπορεί να προκαλέσει στηθάγχη (πόνο στο στήθος), η οποία μπορεί να οδηγήσει σε έμφραγμα του μυοκαρδίου ή αρρυθμίες εάν δεν αντιμετωπιστεί.
- Καρδιακό ανεύρυσμα και αορτικός διαχωρισμός: Αυτές οι επιπλοκές μπορούν επίσης να εμφανιστούν ως αποτέλεσμα της ενδοκαρδίτιδας (ICM) και είναι απειλητικές για τη ζωή.
Ο κίνδυνος θανάτου στην ICM αυξάνεται σημαντικά εάν ο ασθενής δεν λάβει έγκαιρη και επαρκή θεραπεία, δεν ελέγχει τους παράγοντες κινδύνου (π.χ. αρτηριακή πίεση, χοληστερόλη), δεν παρακολουθεί τον τρόπο ζωής του και δεν ακολουθεί τις συστάσεις του γιατρού.
Χρησιμοποιούμενη βιβλιογραφία
- Shlyakhto, EV Cardiology: εθνικός οδηγός / εκδ. Από τον EV Shlyakhto. - 2η έκδ., αναθεώρηση και προσθήκη - Μόσχα: GEOTAR-Media, 2021
- Καρδιολογία κατά Hurst. Τόμοι 1, 2, 3. 2023
- Ισχαιμική μυοκαρδιοπάθεια. Paukov Vyacheslav Semyonovich, Gavrish Alexander Semyonovich. 2015

