Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Θεραπεία κατάγματος μηριαίου αυχένα
Τελευταία επισκόπηση: 07.06.2024

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
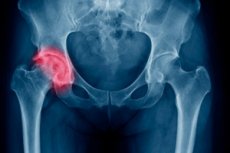
Το μεγαλύτερο και παχύτερο από όλα τα μακρά σωληνοειδή οστά στον σκελετό μας είναι ο μηρός. Στην κορυφή, το οστό τελειώνει σε στρογγυλεμένη αρθρική κεφαλή ή επιφυσία, που συνδέεται με το σώμα του οστού (διάφυση) από το λαιμό. Αυτή είναι η στενότερη θέση του μηριαίου οστού και ένα κάταγμα αυτού του εντοπισμού είναι ένας αρκετά κοινός τραυματισμός, ειδικά στους ηλικιωμένους, το οποίο οφείλεται στη μείωση της αντοχής των οστών που σχετίζεται με την ηλικία. Η θεραπεία του κάταγμα του μηριαίου λαιμού είναι συχνότερα χειρουργική και συνοδεύεται από μακροχρόνια αποκατάσταση - κατά μέσο όρο, αυτή η περίοδος διαρκεί έξι μήνες από τη στιγμή της χειρουργικής επέμβασης. Σε περιπτώσεις όπου η φύση του τραυματισμού επιτρέπει την αποφυγή της χειρουργικής επέμβασης και της ηλικίας του ασθενούς υποδηλώνει ότι ο μηριαίος λαιμός θα θεραπεύσει μόνη της, μπορεί να χρησιμοποιηθεί συντηρητική θεραπεία.
Ωστόσο, η θεραπεία χωρίς χειρουργική επέμβαση σχετίζεται με παρατεταμένη αναγκαστική ακινησία του ασθενούς, γεγονός που οδηγεί στην ανάπτυξη επιπλοκών. Στους ηλικιωμένους, αυτές περιλαμβάνουν πληγές πίεσης, ψυχοεπιχειρησιακές διαταραχές, θρόμβωση βαθιάς φλέβας και υποστογενή πνευμονία, που μπορεί να προκαλέσουν το θάνατο του ασθενούς. Επιπλέον, υπάρχει υψηλός κίνδυνος μη συνδικαλιστικής συνόμης οστών σε ηλικιακούς ασθενείς. Ως εκ τούτου, η χειρουργική αντιμετώπιση του θραύσματος του μηριαίου λαιμού ειδικά σε παλαιότερα θύματα που περπατούσαν πριν από τον τραυματισμό χρησιμοποιείται για ζωτικές ενδείξεις.
Σε νεαρούς και μεσήλικες ασθενείς, η παρατεταμένη ανάπαυση του κρεβατιού είναι επίσης δύσκολο να ανεχτεί και η συντηρητική θεραπεία συχνά δεν οδηγεί στο επιθυμητό αποτέλεσμα και είναι απλώς μια αναβολή της χειρουργικής επέμβασης. Επιπλέον, σε νεαρούς ασθενείς, τα κατάγματα είναι συχνότερα πολύπλοκα, που προκύπτουν από σημαντικές τραυματικές επιδράσεις, όπως πέφτει από ένα μεγάλο ύψος ή ατυχήματα αυτοκινήτων. Ως εκ τούτου, η χειρουργική θεραπεία είναι η μέθοδος επιλογής στις περισσότερες περιπτώσεις κατάγματα του μηριαίου λαιμού σε ασθενείς οποιασδήποτε ηλικίας.
Η έγκαιρη ιατρική φροντίδα (αμέσως μετά το κάταγμα) είναι το κλειδί για την επιτυχή θεραπεία. Σε σύνθετα κατάγματα του μηριαίου λαιμού, το άτομο δεν μπορεί να περπατήσει, έχει σοβαρό πόνο μέχρι να σοκ, ο τραυματισμός σε τέτοιες περιπτώσεις προκαλείται συνήθως από αντίκτυπο υψηλής ενέργειας, γεγονός που καθιστά απαραίτητο να ζητηθεί βοήθεια αμέσως.
Ωστόσο, σε ηλικιωμένους ασθενείς με αραιό οστικό ιστό, μπορεί να εμφανιστεί κάταγμα ακόμη και από μια ατυχή ανατροπή στο κρεβάτι, ξαφνική κάμψη ή από μια μικρή επίδραση, όπως στην άκρη ενός πίνακα. Η συμπτωματολογία σε τέτοιες περιπτώσεις είναι αδύναμη και ο ασθενής δεν υποθέτει την παρουσία κάταγμα. Συνεχίζει να περπατάει, να ασχολείται, να υποβληθεί σε θεραπεία για ριζοσπαστίτιδα ή λαϊκές θεραπείες της οστεοχονδρισμού και κατά τη διάρκεια αυτής της περιόδου η κατάσταση της μηριαίας άρθρωσης επιδεινώνεται - υπάρχει μετατόπιση, τελικά διαταράσσει την παροχή αίματος και αναπτύσσει ασηπτική νέκρωση του αρθρικού κεφαλιού. Ως εκ τούτου, σε περίπτωση ξαφνικής εμφάνισης νέων αισθήσεων στην περιοχή της άρθρωσης του ισχίου, είναι καλύτερο να δείξουμε ανησυχία και να υποβληθούν αμέσως σε εξέταση.
Τα ακόλουθα συμπτώματα θα πρέπει να προειδοποιούν: δεν είναι πολύ δυνατά, αλλά σταθερός πόνος στην περιοχή της βουβωνικής χώρας, η οποία αυξάνεται όταν προσπαθεί να περπατήσει γρηγορότερα, να ανεβαίνει ή να βγει στη φτέρνα. Κρουνάκια και δυσκολία να γυρίσει το κάτω σώμα στη θέση ύπτια. Στην ίδια θέση μπορεί κανείς να παρατηρήσει τη συντόμευση του μήκους του προσβεβλημένου ποδιού και μια αξιοσημείωτη στροφή του ποδιού με το προς τα έξω (η εξωτερική πλευρά του ποδιού αγγίζει το επίπεδο του κρεβατιού). Τυπικό είναι το σύμπτωμα του "κολλημένου" τακουνιού, όταν ο ασθενής δεν μπορεί να το σχίσει από την οριζόντια επιφάνεια στη θέση του ύπνου, αλλά είναι σε θέση να λυγίσει και να ισιώσει το γόνατο. Επιπλέον, μπορείτε να κάνετε ανεξάρτητα με τη βοήθεια των αγαπημένων να διεξάγετε δοκιμές επαλήθευσης: ζητήστε από κάποιον να πιέσει ή να πατήσει στη φτέρνα - τέτοιες ενέργειες συνήθως ανταποκρίνονται με πόνο στην περιοχή της βουβωνικής χώρας ή της πυελικής περιοχής. Εμφανίζεται επίσης όταν ψηλάει την άρθρωση του ισχίου στην πληγείσα πλευρά. Θα πρέπει να ειδοποιηθεί για την ξαφνική εμφάνιση ενός αιμάτωματος - όταν ένα κάταγμα είναι κατεστραμμένα αγγεία που βρίσκονται στα βάθη, έτσι ώστε το αίμα στην επιφάνεια του δέρματος να μην διεισδύει αμέσως, αλλά μετά από κάποιο χρονικό διάστημα και η εμφάνιση μώλωπας δεν προηγείται άμεσα από ένα χτύπημα. Αυτά τα σημάδια - ένας λόγος για άμεση εξέταση. Ο χρόνος εργάζεται εναντίον σας. [1]
Κατά την επιλογή μεθόδων θεραπείας για κάταγμα του μηριαίου λαιμού, ο γιατρός λαμβάνει υπόψη πολλούς παράγοντες: τον τύπο και τον εντοπισμό της βλάβης των οστών, την ηλικία του ασθενούς, την κατάσταση της υγείας του και τον βαθμό παραμέλησης του προβλήματος. Μόνο μετά από μια ολοκληρωμένη εξέταση και μια πλήρη συλλογή αναμιμαχιών είναι το ζήτημα της προτιμώμενης τακτικής θεραπείας που αποφασίστηκαν.
Η ταξινόμηση των καταγμάτων του μηριαίου λαιμού εκτελείται σύμφωνα με πολλά κριτήρια που αντικατοπτρίζουν την κλινική φύση του τραυματισμού. Σύμφωνα με τη θέση της γραμμής κατάγματος του οστού του λαιμού σε σχέση με την επιφυσία, υποδιαιρούνται σε βασικές διατροφικές (στο κάτω μέρος του λαιμού, στη βάση του, στη βάση του), στο διακυβερνητικό (περίπου στη μέση), υποκαπίτσα (παραπάνω, κάτω από το ίδιο το κεφάλι). Αυτό το χαρακτηριστικό υποδεικνύει τον βαθμό κινδύνου της ασηπτικής νέκρωσης - όσο υψηλότερη είναι η γραμμή θραύσης, τόσο πιο διαταραγμένη είναι η επιφυσική παροχή αίματος και είναι λιγότερο πιθανό να συγχωνεύσει το οστό ανεξάρτητα, δηλαδή η επείγουσα χειρουργική επέμβαση είναι πιο σχετική.
Οι πιθανότητες ανάκτησης εξαρτώνται επίσης από τη γωνία της γραμμής θραύσης στον κάθετο άξονα (ταξινόμηση Powels). Η λιγότερο ευνοϊκή τοποθεσία είναι όταν αυτή η γωνία είναι μικρότερη από 30 ° (βαθμός πολυπλοκότητας θραύσης I). Ο μηριαίος λαιμός θεωρείται πιο βιώσιμος όταν η γωνία είναι μεταξύ 30 ° και 50 ° (βαθμός II). Κοντά στην οριζόντια θέση της γραμμής θραύσης είναι η πιο προγνωστικά ευνοϊκή (βαθμός III, γωνία άνω των 50 °).
Η υποκαπιτική, τα πιο επικίνδυνα κατάγματα του μηριαίου λαιμού, με τη σειρά του ταξινομούνται σύμφωνα με τον κήπο σε τέσσερις τύπους. Το πιο περίπλοκο είναι το τέταρτο, πλήρες (ολοκληρωμένο) κάταγμα με μετατόπιση των θραυσμάτων, οπότε είναι εντελώς διαχωρισμένα. Ο τρίτος τύπος περιλαμβάνει ολοκληρωμένα κατάγματα με μερική διατήρηση των θραυσμάτων και της μερικής μετατόπισης. Ο δεύτερος τύπος περιλαμβάνει πλήρη κατάγματα χωρίς μετατόπιση. Ο πρώτος τύπος περιλαμβάνει ελλιπή κατάγματα, λεγόμενες ρωγμές οστού, οι οποίες έχουν το σχήμα ενός πράσινου κλαδιά. Οι τελευταίοι είναι καλά επιδεκτικοί σε συντηρητική θεραπεία σε έγκαιρη θεραπεία, αλλά σε παραμελημένες περιπτώσεις, εάν ο ασθενής ανεχθεί δυσφορία και συνεχίζει να περπατά, να περάσει σε ένα πλήρες κάταγμα.
Επιπλέον, ανάλογα με τον τύπο μετατόπισης των θραυσμάτων της επιφυσίας, υπάρχουν varus (προς τα κάτω και προς τα μέσα), valgus (προς τα πάνω και προς τα έξω) και ενσωματωμένα, στο οποίο (ένα θραύσμα του λαιμού πέφτει μέσα σε άλλο). Το τελευταίο μπορεί να συγχέεται σε ακτίνες Χ με ελλιπές κάταγμα. Η υπολογιστική τομογραφία, για παράδειγμα, χρησιμοποιείται για τη διαφοροποίηση μεταξύ των δύο. Ένα κάταγμα του μηριαίου λαιμού είναι πλήρες, αλλά έχει ευνοϊκή πρόγνωση και μπορεί να θεραπευτεί συντηρητικά με έγκαιρη θεραπεία.
Θεραπεία του παραγράφου του μηριαίου λαιμού με χειρουργική επέμβαση
Η χειρουργική θεραπεία είναι η μέθοδος επιλογής για οποιοδήποτε είδος θραύσης. Είναι η πιο αποτελεσματική μέθοδος. Ο τραυματισμός είναι σοβαρή, η σύντηξη των οστών σε έναν ασθενή οποιασδήποτε ηλικίας, ακόμη και με ευνοϊκή πρόγνωση εξακολουθεί να είναι αμφισβητήσιμη. Επομένως, εάν ο ασθενής περπατούσε πριν από το κάταγμα και η κατάσταση υγείας του επιτρέπει να υποβληθεί σε μια μεγάλη χειρουργική επέμβαση και εάν χρησιμοποιείται οστεοσυνθέσεις - δύο, αφού οι μεταλλικές δομές απομακρύνονται μετά από 1,5-2 χρόνια, προτιμάται η χειρουργική θεραπεία.
Υπάρχουν δύο κύριες τεχνικές που χρησιμοποιούνται στη χειρουργική θεραπεία ενός θραύσης - οστεοσυνθεώσεως και ενδοπροστασίας. Η επιλογή μεταξύ των δύο είναι μικρότερη για το είδος του θραύσης και περισσότερο για την ηλικία του ασθενούς και το επίπεδο σωματικής δραστηριότητας πριν από τον τραυματισμό. Σε νεότερους και υγιέστερους ασθενείς, κατά μέσο όρο μέχρι την ηλικία των 60 ετών, χρησιμοποιείται οστεοσυνθεσία για τη διατήρηση όλων των φυσικών συστατικών της άρθρωσης του ισχίου. Στην ηλικιωμένη και γεροντική ηλικία, η παροχή αίματος στον οστικό ιστό έχει ήδη εξασθενήσει καθώς και την ικανότητα αποκατάστασης της ακεραιότητάς του, οπότε η ενδοπροσθήκη θεωρείται η προτιμώμενη λειτουργία. Είναι για τους ασθενείς ηλικίας ότι μια τέτοια επιχείρηση είναι η μόνη ευκαιρία να αποκατασταθεί η κινητική δραστηριότητα. [2]
Οι αντενδείξεις στη χειρουργική επέμβαση περιλαμβάνουν:
- Κακή σωματική ή ψυχική υγεία, εξάντληση, δηλαδή υπάρχει μεγάλη πιθανότητα ότι ο ασθενής δεν θα ανεχτεί τη λειτουργία.
- Εσωτερική αιμορραγία, προβλήματα πήξης.
- Μόλυνση της χειρουργικής περιοχής.
- Φλεβική ανεπάρκεια του προσβεβλημένου άκρου.
- Συστηματική ασθένεια των οστών.
- Σοβαρές χρόνιες και οξείες παθολογίες (σακχαρώδης διαβήτης, πρόσφατη καρδιακή προσβολή ή εγκεφαλικό επεισόδιο, σοβαρές μυοσκελετικές διαταραχές κ.λπ.).
Εάν ο ασθενής δεν περπατούσε πριν από το κάταγμα, η χειρουργική επέμβαση δεν θεωρείται καν ως επιλογή θεραπείας. Εάν ο ασθενής είναι υπέρβαρος, η χειρουργική επέμβαση μπορεί επίσης να αποτελέσει εμπόδιο. [3]
Οστεοσύνθεση
Αυτή η τεχνική συνίσταται στην αποκατάσταση της ακεραιότητας της άρθρωσης ισχίου χρησιμοποιώντας διάφορες δομές σταθεροποίησης. Τα θραύσματα των οστών τοποθετούνται στη σωστή θέση και σταθεροποιούνται σταθερά με σταθεροποιητές (ακίδες, βίδες, πλάκες) από αδρανή υλικά μέχρι να ολοκληρωθεί η σύντηξη.
Ελλείψει θραυσμάτων και μετατόπισης, η οστεοσυνθέτηση εκτελείται με κλειστή μέθοδο - μέσω μιας μικρής τομής χωρίς να ανοίξει η κάψουλα της άρθρωσης υπό τον έλεγχο μιας ακτινολογικής συσκευής και ενός ηλεκτρονικού οπτικού μετατροπέα ή σε σύνθετα κατάγματα που απαιτούν πλήρη πρόσβαση - ανοιχτή. Κατά τη διάρκεια της χειρουργικής επέμβασης, ο ασθενής βρίσκεται υπό αναισθησία, γενική ή σπονδυλική στήλη.
Επί του παρόντος, σπάνια χρησιμοποιείται η οστεοσυνθεσία. Αυτό οφείλεται κυρίως στο γεγονός ότι οι περισσότεροι ασθενείς με αυτό το τραυματισμό είναι ηλικιωμένοι. Η οστεοσυνθεσία είναι κατάλληλη για νεότερους ασθενείς, επειδή η πρόθεση του ισχίου έχει διάρκεια ζωής, μετά από την οποία πρέπει να αντικατασταθεί. Και αυτή είναι μια νέα επιχείρηση και, τόσο νεότερος είναι ο ασθενής, τόσο περισσότερο θα πρέπει να κάνουν στο μέλλον. Επίσης, εάν το κάταγμα του μηριαίου λαιμού συνέβη στην παιδική ηλικία ή την εφηβεία, προσπαθούν να σώσουν τη φυσική άρθρωση, η οποία θα εξακολουθεί να αναπτύσσεται. [4]
Οι ενδείξεις για τη χειρουργική επέμβαση οστεοσυνθέσεως είναι: το θραύσμα του μηριαίου λαιμού, η παρουσία μετατοπίσεων, το κάταγμα του βαθμού πολυπλοκότητας του Ι, ο συνδυασμός θραύσης και εξάρθρωσης, αναποτελεσματικότητα της συντηρητικής θεραπείας ή προηγούμενη χειρουργική επέμβαση και επίσης λαμβάνεται υπόψη:
- Βιωσιμότητα ιστών του μηριαίου κεφαλιού.
- Την ηλικία του ασθενούς (κατά μέσο όρο έως και 60 ετών).
- Τη δραστηριότητά του και την κινητικότητά του πριν από τον τραυματισμό.
- Αδυναμία να ταιριάζει σε μια πρόθεση.
Η μέθοδος οστεοσυνθέσεως χρησιμοποιείται κυρίως για τη θεραπεία των ενσωματωμένων, διακρατικών και βασικών καταγμάτων, αλλά και για τα υποβρύχια κατάγματα σε νεαρούς ασθενείς.
Τα θραύσματα των οστών συνδέονται με τη χρήση δύο μεθόδων: ενδοοσωμένες (ενδομυελικές) και περιοστολογικές (εξωβατικές). Σε σύνθετα κατάγματα, αυτές οι δύο μέθοδοι συνδυάζονται. Οι δομές στερέωσης τοποθετούνται με τέτοιο τρόπο ώστε να εξασφαλίζεται μια σταθερή επαφή των καταγμάτων σε μια ανατομικά σωστή θέση. Οι συνδετήρες επιλέγονται σύμφωνα με την αρχιτεκτονική των οστών της άρθρωσης του ισχίου, είναι άκαμπτες ή ημι-ελαστικές, καθιστώντας δυνατή την επίλυση πολλαπλών μικρών θραυσμάτων. Οι σύγχρονοι συνδετήρες είναι κατασκευασμένοι από αδρανή, βιολογικά συμβατά κράματα που βασίζονται σε χάλυβα ή τιτάνιο.
Η ενδομυελική (εμβάπτιση) οστεοσυνθέσεων χρησιμοποιείται συχνότερα, όπου οι καρφίτσες εισάγονται μέσω των μυελικών καναλιών των απομακρυσμένων και εγγύς θραυσμάτων για τη σύνδεσή τους. Τα άκρα των ακίδων συνήθως έχουν οπές βιδών ή λυγίζονται με κάποιο τρόπο για να δημιουργήσουν μια σταθερή ακινητοποιημένη δομή. Μερικές φορές το κανάλι διαρρέει για να εισαγάγει τον πείρο.
Μετά τη σύντηξη των οστών, αφαιρούνται όλες οι συσκευές σταθεροποίησης. Η λειτουργία για την κατάργησή τους συνήθως δεν σχετίζεται με επιπλοκές.
Η μεθόδου εξωραϊσμού (περιοσηγίας) αποτελείται από την τοποθέτηση δακτυλίων στην εξωτερική επιφάνεια του οστού, μια πλάκα σταθερή με βίδες και τη ραφή των θραυσμάτων με ράμματα serclage.
Οι ενδομυελικοί σταθεροποιητές καθώς και τα περιοστικά ράμματα και τα δαχτυλίδια απαιτούν συνήθως πρόσθετα μέτρα σταθεροποίησης, όπως η σοκάλη των άκρων. Οι εξωτρεντερικές πλάκες παρέχουν σταθερότητα από μόνα τους. [5]
Η χειρουργική επέμβαση οστεοσυνθέσεως θα πρέπει να εκτελείται το συντομότερο δυνατό, κατά προτίμηση εντός της πρώτης ημέρας μετά το κάταγμα. Η εξέταση του ασθενούς γίνεται σύμφωνα με ένα επιταχυνόμενο πρόγραμμα. Περιλαμβάνει εργαστηριακές και οργανικές μελέτες. Η ίδια η λειτουργία εκτελείται υπό γενική ή σπονδυλική αναισθησία. Κατά τη διάρκεια της χειρουργικής επέμβασης, ο χειρουργικός έλεγχος των ακτίνων Χ εκτελείται στην πρόσθια και αξονική προβολή της άρθρωσης.
Αμέσως μετά τη χειρουργική επέμβαση, ο ασθενής συνταγογραφείται μια πορεία αντιβακτηριακών φαρμάκων, καθώς πραγματοποιήθηκε βαθιά επεμβατική παρέμβαση. Αυτή η τακτική βοηθά στην πρόληψη μολυσματικών επιπλοκών. Επίσης συνταγογραφούνται παυσίπονα, βιταμίνες, φάρμακα με ασβέστιο και ενεργοποιούν την κυκλοφορία του αίματος. Ανάλογα με τη συγκεκριμένη κατάσταση, τα αντιπηκτικά, τα ανοσοδιαμορφωτές, τα μη στεροειδή αντιφλεγμονώδη φάρμακα, μπορούν να συνταγογραφηθούν τα μη φλεγμονώδη φάρμακα, τα γλυκοκορτικοστεροειδή. [6]
Ο ασθενής ενεργοποιείται από τη δεύτερη μέρα μετά τη λειτουργία - αρχίζει να περπατάει με τη βοήθεια των δεκανίκι.
Εκτός από τη μόλυνση, οι ακόλουθες επιπλοκές μπορούν να εμφανιστούν μετά από χειρουργική επέμβαση οστεοσυνθέσεως:
- Σταθερότητα σταθεροποίησης, διαχωρισμός των θραυσμάτων ·
- Ενδοαρθρικό αιμάτωμα.
- Προβλήματα παροχής αίματος και, ως εκ τούτου, το μηριαίο λαιμό και το μηριαίο κεφάλι δεν συγχωνεύονται ποτέ, το τελευταίο καταστρέφεται (ασηπτική νέκρωση).
- Τον σχηματισμό ψευδούς άρθρωσης.
- Οστεομυελίτιδα;
- Αρθρίτιδα/αρθρίτιδα της άρθρωσης του ισχίου.
- Βαθιά φλεβική θρόμβωση στο προσβεβλημένο πόδι.
- Πνευμονική εμβολή.
- Υποστατική πνευμονία.
Η ελαχιστοποίηση της πιθανότητας επιπλοκών διευκολύνεται από μια σαφή εφαρμογή του προγράμματος αποκατάστασης. [7]
Ενδοπροθικός
Σήμερα, η αντικατάσταση του ισχίου με μια πρόθεση συνιστάται συχνότερα για διατηρημένους ηλικιωμένους και ηλικιωμένους ασθενείς με κάταγμα του μηριαίου λαιμού. Αυτή η λειτουργία δίνει στον τραυματισμένο άτομο τη δυνατότητα να κινηθεί πλήρως. Μια ένδειξη για χειρουργική επέμβαση είναι η προηγμένη ηλικία του ασθενούς, γεγονός που υποδηλώνει ότι το κάταγμα δεν θα θεραπεύσει λόγω της εξασθενημένης παροχής αίματος. Η θεραπεία του θραύσματος του μηριαίου λαιμού με μετατόπιση σε ασθενείς ηλικίας με ενδοπροσθήκη είναι ζωτικής σημασίας και επιτρέπει την πρόληψη της αναπηρίας, ειδικά εάν υπάρχει έντονη μετατόπιση θραυσμάτων και μεγάλου αριθμού θραυσμάτων, η ασηπτική νέκρωση, η εκφυλιστική αποστολική μεταβολή της άρθρωσης, της φλεγμονής κλπ.
Οι αντενδείξεις, κοινές για τις λειτουργίες για την αποκατάσταση της κινητικότητας του TBS (άρθρωση του ισχίου), όταν είναι απαραίτητο να αντικατασταθεί η "εγγενής" άρθρωση με εμφύτευμα θεωρούνται μεμονωμένα.
Η επιλογή της πρόθεσης εξαρτάται από πολλούς παράγοντες. Η κύρια είναι η κινητικότητα του ασθενούς πριν από τον τραυματισμό και την κατάσταση των οστών. Για εκείνους που εγκατέλειψαν το σπίτι και κινήθηκαν ελεύθερα χωρίς ειδικούς περιορισμούς, συνιστάται να εγκατασταθούν διπολικές (συνολικές) ενδοπροσυσίες, οι οποίες περιλαμβάνουν την αντικατάσταση όχι μόνο του κεφαλιού και του λαιμού του μηριαίου μηριαίου, αλλά και της κοτύλης. Σε ηλικιωμένους ασθενείς (κατά μέσο όρο άνω των 75 ετών), οι οποίοι πριν από τον τραυματισμό είχαν περιορισμένη κινητικότητα, είτε σε ένα διαμέρισμα είτε όχι μακριά από το σπίτι, συνιστώνται μονοπολικά (υποεπίπεδη) ενδοπροσυσίες, αντικαθιστώντας μόνο τη μηριαία κεφαλή και το λαιμό, το οποίο τοποθετείται στο φυσικό κοτύλιο. [8]
Το τεχνητό εμφύτευμα επαναλαμβάνει πλήρως το σχήμα και τις διαστάσεις της φυσικής άρθρωσης και είναι κατασκευασμένο από ανθεκτικό αδρανές υλικό: το κύπελλο (κοτύλη) είναι συνήθως μέταλλο με κεραμικό ή πολυμερές ένθετο. Η επιφυσία (κεφαλή) είναι κατασκευασμένη από κράμα μετάλλου με επικάλυψη πολυμερούς. Ο λαιμός, ο οποίος μεταβαίνει στο στέλεχος, ως το πιο φορτωμένο τμήμα, γίνεται επίσης αποκλειστικά ανθεκτικών κραμάτων.
Χρησιμοποιούνται οι ακόλουθες μέθοδοι στερέωσης ενδοπροστασίας:
- Τσιμέντο - εμφύτευμα με πορώδη επικάλυψη, σφιχτά τοποθετημένη στη θέση του, με επακόλουθη βλάστηση οστών σε αυτό.
- Τσιμεντοειδές - σταθερό στη θέση του με ειδικό τσιμέντο από πολυμερές υλικό.
- Συνδυασμένη - Η κεφαλή των οστών είναι χωρίς τσιμέντο και το στέλεχος τσιμέντου ή σε νεαρούς ασθενείς με διπολική πρόθεση, το κύπελλο που αντικαθιστά την κοτύλη είναι επιπλέον ασφαλές με βίδες.
Οι ηλικιωμένοι ασθενείς με οστεοπόρωση συνήθως τσιμέντου με οδοντοστοιχία.
Εν συντομία, η διαδικασία της χειρουργικής επέμβασης γίνεται σταδιακά. Ο ασθενής τοποθετείται υπό αναισθησία. Μετά την παροχή χειρουργικής πρόσβασης στην άρθρωση, τα μέρη που πρόκειται να αντικατασταθούν απομακρύνονται, εγκαθίσταται η πρόθεση, εγκαθίσταται ένας σωλήνας αποστράγγισης για την εκροή υγρού, τότε εφαρμόζονται τα στρώματα των μυών και του δέρματος, ξεκινώντας από το βαθύτερο και εφαρμόζεται ένα μαλακό dressing. Κατά μέσο όρο, η ενδοπροθετική χειρουργική διαρκεί δύο έως τρεις ώρες. [9]
Αμέσως μετά τη χειρουργική επέμβαση, ο ασθενής έχει συνταγογραφηθεί αντιβιοτικά και παυσίπονα, άλλα φάρμακα και διαδικασίες - σύμφωνα με τα συμπτώματα.
Εκτός από τα προβλήματα λοίμωξης και επούλωσης, οι επιπλοκές της αρθροπλαστικής του ισχίου περιλαμβάνουν σπάνιες περιπτώσεις όπως η απόρριψη εμφυτεύματος και το περιπαροστασικό κάταγμα του μηριαίου οστού, το οποίο εμφανίζεται κάτω από το επίπεδο όπου εισάγεται η πρόθεση και προκαλείται από σφάλματα εισαγωγής. Τα άτομα με αραιό οστικό ιστό (οστεοπόρωση) είναι πιο πιθανό να υποφέρουν από τη δεύτερη επιπλοκή. [10]
Η διάρκεια ζωής μιας ποιότητας κνημιαίας πρόσθεσης είναι συνήθως περισσότερο από 10-12 χρόνια, αλλά πρέπει να αντικατασταθεί σε κάποιο σημείο. Τα κινούμενα μέρη της πρόθεσης υποβάλλονται σε φθορά και δάκρυ που προκαλούνται από τριβή. Αυτό είναι το κύριο μειονέκτημα της ενδοπροστασικής.
Από άλλες απόψεις, αυτή η λειτουργία έχει πολλά πλεονεκτήματα έναντι της οστεοσυνθέσεως: ταχύτερη αποκατάσταση (κατά μέσο όρο διαρκεί 2-3 μήνες), γενικά - λιγότερες επιπλοκές. [11]
Θεραπεία του θραύσματος του μηριαίου λαιμού χωρίς χειρουργική επέμβαση (συντηρητική θεραπεία)
Η χειρουργική θεραπεία είναι η μέθοδος επιλογής για οποιοδήποτε κάταγμα του μηριαίου λαιμού για ασθενείς οποιασδήποτε ηλικίας. Μετά από χειρουργική επέμβαση, ένα άτομο σίγουρα ανακάμπτει γρηγορότερα, επιστρέφει στα πόδια του και αρχίζει να περπατάει.
Θεωρητικά, η θεραπεία του κάταγμα του μηριαίου λαιμού χωρίς μετατόπιση μπορεί να πραγματοποιηθεί με συντηρητικές μεθόδους και έγινε στο παρελθόν, αλλά η θεραπεία χωρίς χειρουργική επέμβαση δεν έχει δικαιολογηθεί. Δεν είναι εύκολο για ένα νεαρό υγιές άτομο και για τους ηλικιωμένους συνέπειες όπως οι κρεβάτια, ο θρομβοεμβολισμός, η υποτομική πνευμονία, η κατάθλιψη μπορεί να οδηγήσει σε πρόωρο θάνατο.
Παρ 'όλα αυτά, ένα ορισμένο τμήμα των ασθενών αντενδείκνυται για λόγους υγείας. Αυτά είναι άτομα με σοβαρές συστηματικές παθολογίες, οι οποίοι δεν θα ανεχθούν αναισθησία. Δεν έχει νόημα να εκτελείται χειρουργική επέμβαση σε ασθενείς που δεν περπατούσαν πριν από το κάταγμα. Μερικές φορές ακόμη και νέοι με κάταγμα του μηριαίου λαιμού για διάφορους λόγους αρνούνται χειρουργική επέμβαση ή έχουν αντενδείξεις σε αυτό.
Η συντηρητική θεραπεία μπορεί να είναι αποτελεσματική εάν το κάταγμα είναι ελλιπές ή η γραμμή θραύσης βρίσκεται στη βάση του λαιμού και είναι σχεδόν οριζόντια, δεν υπάρχει μετατόπιση, ο ασθενής είναι αρκετά νέος και δεν υπάρχουν προβλήματα με την παροχή αίματος στο εγγύς θραύσμα.
Η μη χειρουργική θεραπεία ενός μη μετακομισμένου θραυστικού θραυστικού λαιμού χωρίς εκτοπισμό μπορεί επίσης να είναι επιτυχής.
Η έγκαιρη θεραπεία είναι σημαντική, η οποία αποτελείται από σκελετική έλξη του τραυματισμένου άκρου και ακινητοποίησης εφαρμόζοντας ένα χυτό γύψο. Η πορεία της θεραπείας περιλαμβάνει επίσης τη λήψη φαρμάκων που συνταγογραφούνται από το γιατρό, το μασάζ, την αναπνοή και τις θεραπευτικές ασκήσεις και τη χρήση φυσικών μεθόδων συσκευής.
Η θεραπεία του μέσου θραυστικού λαιμού (δηλαδή, ενδοαρθρική) χωρίς ενδοπροστασία σπάνια έχει ευνοϊκή πρόγνωση, πολύ λιγότερο συντηρητική θεραπεία. Όταν η γραμμή θραύσης βρίσκεται στη μέση και στο πάνω μέρος του μηριαίου λαιμού, υπάρχει μεγάλη πιθανότητα πλήρους παύσης του αίματος στο μηριαίο κεφάλι και η επακόλουθη νέκρωση. Ακόμη και η οστεοσυνθεσία σπάνια συνιστάται για αυτόν τον τύπο θραύσης.
Ως αποτέλεσμα της παρατεταμένης συντηρητικής θεραπείας, ακόμη και σε νεαρούς ασθενείς, η πραγματική σύντηξη δεν συμβαίνει στις περισσότερες περιπτώσεις. Ένα συνδετικό ιστό των τύπων κάλων στην περιοχή κατάγματος, η οποία συγκρατεί τα θραύσματα μαζί. Ακόμη και μετά την οστεοσυνθεσία, τα οστά συχνά δεν συγχωνεύονται, αλλά συγκρατούνται από μια ισχυρότερη δομή. Επομένως, η λειτουργία της άρθρωσης παραμένει εξασθενημένη σε διαφορετικούς βαθμούς.
Ωστόσο, εάν ο ασθενής έχει κατηγορηματικές αντενδείξεις στη χειρουργική επέμβαση (που αναφέρεται παραπάνω), ο τύπος του θραύσης δεν έχει σημασία. Σε κάθε περίπτωση, ο ασθενής πρέπει να συνταγογραφηθεί και να υποβληθεί σε αγωγή, ο κύριος σκοπός του οποίου είναι η πρόληψη και η εξάλειψη των επιπλοκών που σχετίζονται με την παρατεταμένη ακινησία: πληγές πίεσης, μυϊκή ατροφία, θρομβοεμβολισμό, υποστατική πνευμονία. Η παραμονή στο νοσοκομείο στη θεραπεία ενός μη χειρουργικού θραυστικού θραυστικού λαιμού είναι συνήθως τουλάχιστον τρεις μήνες.
Εάν η ηλικία και η κατάσταση των οστών του τραυματισμένου δίνει ελπίδα ότι τα οστά θα συγχωνευθούν, χρησιμοποιούνται οι ακόλουθες τακτικές θεραπείας. Πρώτα απ 'όλα, πραγματοποιείται σκελετική έλξη στο τραυματισμένο άκρο. Η διαδικασία έχει διαφορετικούς στόχους ανάλογα με τον τύπο του θραύσματος: στην περίπτωση ενός θραύσματος - η επανατοποθέτηση των θραυσμάτων, στην περίπτωση ενός ενσωματωμένου κατάγματος - επιτρέπει στο οστό να πέσει στη θέση του και να αποτρέψει τη μείωση του ποδιού. Η πρόσφυση μπορεί να είναι η κύρια μέθοδος θεραπείας ή πρόσθετη πριν από την ακινητοποίηση του άκρου, αντίστοιχα, και η διάρκεια αυτού του σταδίου μπορεί να είναι διαφορετική - από δέκα ημέρες έως δύο ή περισσότερους μήνες.
Η κύρια μέθοδος θεραπείας χρησιμοποιείται για κατάγματα του μηριαίου λαιμού: η πρόσφυση εκτελείται αμέσως μετά τον τραυματισμό. Το πόδι αναισθητοποιείται και τοποθετείται σε ένα ειδικό νάρθηκα Belair, στο οποίο συνδέεται ένα βάρος περίπου τριών κιλών. Το πόδι του ασθενούς είναι ανυψωμένο και απομακρύνεται από την κεντρική γραμμή του σώματος. Το κεφάλι του ασθενούς αυξάνεται επίσης. Μετά από περίπου δύο μήνες, η πρόσφυση αφαιρείται. Ο ασθενής επιτρέπεται να κινείται με πατερίτσες χωρίς να κλίνει στο προσβεβλημένο πόδι. Μετά από άλλους δύο μήνες, υπό την επίβλεψη ενός γιατρού, ο ασθενής αρχίζει να χρησιμοποιεί απαλά το επηρεαζόμενο άκρο όταν περπατάει. Η όλη περίοδος θεραπείας διαρκεί περίπου 6-8 μήνες.
Η ακινητοποίηση χρησιμοποιείται για τα βασιλικά κατάγματα. Η σκελετική πρόσφυση εφαρμόζεται στο επηρεαζόμενο άκρο όταν υπάρχει εξάρθρωση των θραυσμάτων για δέκα ημέρες ή δύο εβδομάδες (στην περίπτωση ενός μη ανασταλμένου κατάγματος, η σταθεροποίηση εκτελείται αμέσως). Στη συνέχεια, η άρθρωση του ισχίου σταθεροποιείται με ένα γύψο για μια περίοδο τριών μηνών ή περισσότερο: ένα κορσέ εφαρμόζεται στην κοιλιακή περιοχή και προσαρμόζεται ένα χυτό γύψο για το σπασμένο πόδι (επίδεσμος Coxit). Είναι σταθερό σε μια θέση ελαφρώς στο πλάι. Μερικές φορές το χυτό γύψο θα πρέπει να φορεθεί για περισσότερο από έξι μήνες. Αφού αφαιρεθεί το cast, ο ασθενής μπορεί να περπατήσει σε πατερίτσες χωρίς να κλίνει στο πόδι. Μια εκκίνηση απόρριψης χρησιμοποιείται για να διορθώσει το πονηρό πόδι και να μειώσει τον πόνο. Όταν η ακτινογραφία δείχνει ότι το οστό έχει συγχωνευθεί, μπορείτε να αρχίσετε να το φορτώνετε σταδιακά.
Τέτοιες μέθοδοι σύντηξης των οστών σπάνια χρησιμοποιούνται, καθώς συνδέονται με την παρατεταμένη ακινησία και τις πολλές επιπλοκές που προκαλεί. Για να τους αποτρέψουν, από τις πρώτες ημέρες, οι ακινητοποιημένοι ασθενείς είναι συνταγογραφούμενες ασκήσεις αναπνοής, φυσική θεραπεία και μασάζ. Είναι απαραίτητο να εργαστείτε ως άρρωστο πόδι, καθώς και ένα υγιές. Συνιστάται να εργάζεστε ενεργά τα πόδια και τα δάχτυλα των ποδιών, να τεντώσετε τους μύες του μηρού και στον αστράγαλο, να εκτελέσετε στροφές και στροφές του κεφαλιού και του κορμού, που καταλήγουν στο κρεβάτι. Η έγκαιρη ενεργοποίηση του ασθενούς διευκολύνεται από ένα βαλκανικό πλαίσιο για τη θεραπεία του θραύσματος του μηριαίου λαιμού, το οποίο είναι συνήθως εξοπλισμένο με κρεβάτι στο ορθοπεδικό τμήμα. Είναι μια συσκευή που επιτρέπει στον ασθενή να τραβήξει τον εαυτό του επάνω στα χέρια και να καταλήξει ανεξάρτητα στο κρεβάτι, καθώς και να κάνει μερικές ασκήσεις θεραπευτικής γυμναστικής.
Οι αδύναμοι ηλικιωμένοι ασθενείς που αντενδείκνυνται από τη χειρουργική επέμβαση για λόγους υγείας αντιμετωπίζονται χωρίς τέτοιες οδυνηρές διαδικασίες όπως η σκελετική έλξη, η ακινητοποίηση και η επανατοποθέτηση θραυσμάτων. Χρησιμοποιείται η λεγόμενη λειτουργική θεραπεία. Ο ασθενής νοσηλεύεται, η κύρια λειτουργία - ανάπαυση στο κρεβάτι. Στη θέση του ύπτια, τοποθετείται ένας κύλινδρος κάτω από το γόνατο για να το κρατήσει σε ανυψωμένη θέση, η οποία περιορίζει την περιστροφή του ποδιού. Τα παυσίπονα συνταγογραφούνται.
Κυριολεκτικά από τις πρώτες ημέρες, πραγματοποιούνται οι πρώιμες τακτικές ενεργοποίησης του ασθενούς: αυτός ή αυτή κάθεται στο κρεβάτι χρησιμοποιώντας ένα βαλκανικό πλαίσιο, ενεργοποιείται από την πλευρά του και δίδαξε να περπατήσει σε πατερίτσες ή με περιπατητή. Τα οστά σε αυτούς τους ασθενείς δεν συγχωνεύονται, το άκρο μειώνεται, παραμένει εξωτερική περιστροφή και πρέπει να περπατούν σε πατερίτσες για το υπόλοιπο της ζωής τους. Ωστόσο, επειδή παραμένουν ενεργοί, δεν αναπτύσσουν απειλητικές για τη ζωή επιπλοκές.
Αναμόρφωση
Η περίοδος ανάκαμψης αρχίζει αμέσως μετά τη χειρουργική επέμβαση και σε συντηρητική θεραπεία είναι δύσκολο να το διακρίνουμε από τη θεραπεία καθόλου. Επί του παρόντος, προτιμάται η έγκαιρη ενεργοποίηση των ασθενών, καθώς ο παθητικός τρόπος ζωής οδηγεί σε μυϊκή ατροφία και ανάπτυξη σοβαρών επιπλοκών.
Τα μέτρα αποκατάστασης περιλαμβάνουν θεραπεία αποκατάστασης φαρμάκων, θεραπευτικές ασκήσεις, μασάζ, φυσιοθεραπεία συσκευών (ηλεκτρο-και μαγνητοθεραπεία απευθείας μέσω του χυτού γύψου), μια συγκεκριμένη δίαιτα, διαδικασίες υγιεινής, πρόληψη των πληγών πίεσης και συμφόρηση.
Τόσο στη συντηρητική θεραπεία όσο και μετά τη χειρουργική επέμβαση, ο ασθενής έχει συνταγογραφηθεί βιταμίνη και ορυκτά σύμπλοκα για να επιταχύνει τη σύντηξη, τον σχηματισμό του οστού και του συνδετικού ιστού, την αποκατάσταση της εξασθενημένης παροχής αίματος και την πρόληψη των εκφυλιστικών μεταβολών της αποστολής-αποσπροφικής άρθρωσης. Δεν υπάρχουν συγκεκριμένα φάρμακα για TBS, τα σύμπλοκα επιλέγονται μεμονωμένα, αλλά τα υποχρεωτικά στοιχεία τους είναι ασβέστιο, βιταμίνη D, χονδροϊτίνη και γλυκοζαμίνη.
Τα κατάγματα μπορεί να συνοδεύονται από πόνο. Σε αυτή την περίπτωση, τα μη ναρκωτικά αναλγητικά από την ομάδα των ΜΣΑΦ. Οι ασθενείς που είναι επιρρεπείς σε θρόμβωση συνιστώνται για να λαμβάνουν αντιπηκτικά, όσοι πάσχουν από παράγοντες οίδημα - αντι-εκδημείωμα.
Τα ανοσοδιεγερτικά μπορούν να συνταγογραφηθούν για ανοικτά κατάγματα και ηλικιωμένους με μειωμένη ανοσία, ομοιοπαθητική, φυτοθεραπεία και συμπληρώματα βιοδραστικών τροφίμων χρησιμοποιούνται επίσης για την επιτάχυνση της επούλωσης.
Το σύμπλεγμα των φαρμάκων θα πρέπει να συνταγογραφείται από γιατρό μεμονωμένα. Ο ασθενής πρέπει να ακολουθήσει τις συστάσεις που λαμβάνονται, να μην είναι ερασιτεχνικοί, να ακολουθούν τους κανόνες πρόσληψης, καθώς η αλληλεπίδραση ορισμένων φαρμάκων μπορεί είτε να αποδυναμώσει τα αποτελέσματά τους είτε να οδηγήσει σε ανεπιθύμητα αποτελέσματα.
Το θεραπευτικό μασάζ συνταγογραφείται αμέσως μετά από ριζικά μέτρα (χειρουργική επέμβαση, σκελετική έλξη, ακινητοποίηση) και συνεχίζεται ακόμη και μετά την αφαίρεση του επίδεσμου στερέωσης. Στο νοσοκομείο, εκτελείται από ειδικό ειδικό. Μασάζ τον ασθενή όχι μόνο το τραυματισμένο άκρο και την οσφυϊκή περιοχή πάνω από το cast, αλλά και το στήθος (πρόληψη της συμφορητικής πνευμονίας), το υγιές πόδι (πρόληψη της ατροφικής διαδικασίας), τα πόδια και τα shins. Το γενικό μασάζ βελτιώνει την κυκλοφορία του αίματος, η οποία βοηθά στην επιτάχυνση της επούλωσης του τραυματισμού.
Θεραπευτικές ασκήσεις. Διεξάγεται επίσης αρχικά υπό την επίβλεψη ενός φυσιοθεραπευτή, εκπαιδευτή ή παρακολούθησης ορθοπεδικού γιατρού. Οι ασκήσεις για ασθενείς που δεν είναι υπερβολικά κινητές επιλέγονται με τέτοιο τρόπο ώστε να εμπλέκονται σχεδόν όλες οι ομάδες μυών. Αυτές είναι οι κεφαλές σε διαφορετικές κατευθύνσεις, ασκήσεις με σταθμισμένα χέρια, κινήσεις των ποδιών και των ποδιών (τέντωμα, συμπίεση, περιστροφή), ένα υγιές πόδι μπορεί να προσομοιώσει την οδήγηση ποδηλάτου, κάμψη και επεκτείνοντας το, τεταμένους τους μύες των άκρων, γλουταδικών, κοιλιακών μυών. Έχει αποδειχθεί ότι ακόμη και διανοητικά ασκήσεις ασκήσεων προκαλεί ροή αίματος στα εμπλεκόμενα όργανα και τα εκπαιδεύει.
Εκτελούνται επίσης ασκήσεις αναπνοής: το συνηθισμένο χαρούμενο τραγούδι, τα φουσκωτά μπαλόνια, η εκπνοή του αέρα σε ένα ποτήρι νερό μέσω ενός σωλήνα κλπ. Οι ασκήσεις αναπνοής εμποδίζουν τη συμφόρηση στους πνεύμονες και την ανάπτυξη της υποστατικής πνευμονίας. Τα φορτία κατά την εκτέλεση φυσικών ασκήσεων πρέπει να είναι εφικτές, ο ασθενής δεν πρέπει να υπερ-εργάζεται, αλλά η παθητικότητα δεν είναι ευπρόσδεκτη.
Η δίαιτα του ασθενούς θα πρέπει να περιέχει μια βέλτιστη ποσότητα πρωτεϊνών, λιπών και υδατανθράκων και βιταμινών, ιδιαίτερα ασβέστιο (μπανάνες, ζυμωμένα γαλακτοκομικά προϊόντα) και βιταμίνη D (ψάρια, αυγά, συκώτι γάδου), περιέχουν αρκετές ίνες (ακατέργαστα φρούτα και λαχανικά, ψωμί ολικής αλέσεως) Τροφοδοτήστε τον ασθενή κατά προτίμηση σε μικρές μερίδες 5-6 φορές την ημέρα. Δώστε για να πιείτε πολλά υγρά. Προτιμάτε να δώσετε προτίμηση σε πιάτα στιφάδο, ατμό ή μαγειρεμένο στο φούρνο. Περιορίστε πικάντικα, λιπαρά, τηγανητά, αποκλείουν αλκοόλ, γλυκά ανθρακούχα ποτά. Εν ολίγοις, ακολουθήστε τους γενικούς κανόνες υγιεινής διατροφής.
Για να αποφευχθούν πληγές πίεσης, χρησιμοποιείται ειδικά ορθοπεδικά κλινοσκεπάσματα και παρατηρείται υγιεινή του σώματος, ρούχα και κλινοσκεπάσματα. Το δέρμα σε τόπους πίεσης και τριβής αντιμετωπίζεται με ειδικές παρασκευές ή απλώς αλκοόλ.
Προσεκτικά παρατηρούμενη υγιεινή της στοματικής κοιλότητας, οικείων περιοχών, ολόκληρου του σώματος - ο ασθενής είναι βουρτσισμένο, πλυμένο, πλυμένο, βοηθά στο βούρτσισμα των δοντιών, σερβίρει ένα σκάφος ή αλλάζει πάνες.
Μετά την εκτόξευση του ασθενούς, όλες οι δραστηριότητες αποκατάστασης συνεχίζονται.
Ο χρόνος ανάκτησης εξαρτάται από πολλούς παράγοντες: τον τύπο του θραύσης, το χρονοδιάγραμμα των πρώτων βοηθειών, την επιλεγμένη μέθοδο θεραπείας, την ηλικία του τραυματισμένου ατόμου, την κατάσταση του οστικού ιστού του και την ικανότητά του να αναγεννηθεί, η γενική ιατρική κατάσταση, η επιθυμία να ανακάμψει και να ενεργοποιήσει τη συνειδητή συμμετοχή στη διαδικασία αποκατάστασης.
Οι ασθενείς που έχουν υποβληθεί σε ενδοπροθετική αντικατάσταση είναι οι ταχύτεροι για να ανακάμψουν από ένα κάταγμα του μηριαίου λαιμού και γενικά έχουν λιγότερες επιπλοκές. Μόνο πολύ ήπια κατάγματα μπορούν να ανακτηθούν πλήρως με συντηρητικές μεθόδους, στις περισσότερες περιπτώσεις δεν υπάρχει πλήρης ανάκαμψη. Η οστεοσυνθεσία καταλαμβάνει μια ενδιάμεση θέση μεταξύ των δύο μεθόδων. Κατά μέσο όρο, χρειάζονται έξι μήνες από τη στιγμή του θραύσματος σε πλήρη ανάκαμψη, αλλά σε ασθενείς με χρόνιες ασθένειες μπορεί να χρειαστεί ένα χρόνο ή ενάμιση χρόνο. Ο κίνδυνος επιπλοκών αυξάνει τους διαβητικούς, τους ασθενείς με καρκίνο, τα άτομα με προβλήματα του θυρεοειδούς, τους καπνιστές και τους πότες, την κακή διατροφή, την οστεοπόρωση και άλλες εκφυλιστικές διαδικασίες των οστών και των αρθρώσεων. Αυτό δεν είναι καθόλου πλήρης κατάλογος κινδύνων. Πολλά εξαρτώνται από τη διάθεση του ασθενούς: μερικές φορές ένας ασθενής πολύ γήρας ανακάμπτει πλήρως, και νεώτερο, αλλά παθητική, απαισιόδοξη στάση και βόλτες με ένα ραβδί, σκασίματα. Σε γενικές γραμμές, όμως, οι νεότεροι ασθενείς χρειάζονται λιγότερο χρόνο για να ανακάμψουν από τους ηλικιωμένους ασθενείς.
Ένα κάταγμα του μηριαίου λαιμού δεν είναι ετυμηγορία. Η σύγχρονη ιατρική και η επιθυμία να ανακάμψουν, καθώς και η βοήθεια των ανθρώπων που βρίσκονται κοντά σας μπορούν να κάνουν θαύματα. Η πρόληψη των τραυματισμών TBS, ειδικά σε γήρανση, είναι επίσης σημαντική. Ειδικά αν υπήρξε ήδη τραυματισμός ισχίου. Αυτοί οι άνθρωποι πρέπει να είναι προσεκτικοί όταν περπατούν σε σκάλες - να κολλήσουν στο κιγκλίδωμα, στη χειμερινή χρήση συσκευών κατά της ολίσθησης για παπούτσια, προσπαθήστε να μην αφήσετε το σπίτι στον πάγο. Επίσης, θα βοηθήσει στην αποφυγή του βάρους των τραυματισμών εντός των φυσιολογικών ορίων και της μέτριας σωματικής δραστηριότητας, της ισορροπημένης διατροφής, της απουσίας κακών συνηθειών, της λήψης συμπληρωμάτων βιταμίνης και ορυκτών εμπλουτισμένων με ασβέστιο και βιταμίνη D, φάρμακα που εμποδίζουν την απώλεια συνείδησης, διότι σε γήρας πολλοί άνθρωποι υποφέρουν από στεφανιαίες καρδιακές παθήσεις, εγκεφαλοαγγειακές ασθένειες, διακυμάνσεις πίεσης.
Χρησιμοποιήθηκε η λογοτεχνία
Vygovskaya O.N. Αρχές φροντίδας για κάταγμα του μηριαίου λαιμού, Novosibirsk, 2016
Dmitry Naidenov: 99 Συμβουλές για το κάταγμα του λαιμού ισχίου, Nevsky Prospect, 2011
Sergei Ivannikov, Nikolay Sideshow, Yusef Gamdi. Κατάγματα του μηριαίου λαιμού, 2005

