Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Χαμάρτωμα
Τελευταία επισκόπηση: 07.06.2024

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
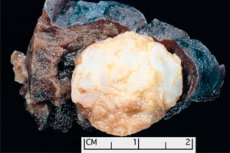
Ο σχηματισμός που μοιάζει με όγκο που εντοπίζεται σε οποιαδήποτε ανατομική περιοχή που προκύπτει από μη φυσιολογική ανάπτυξη καλοήθου ιστού, στην ιατρική ορίζεται ως Hamartoma (από την ελληνική Χαμάρτη - σφάλμα, ελάττωμα). [1]
Επιδημιολογία
Στατιστικά, τα hamartomas αντιπροσωπεύουν το 1,2% των καλοήθων νεοπλάσματος. Ο επιπολασμός των πνευμονικών hamartomas εκτιμάται ότι είναι περίπου 0,25% του γενικού πληθυσμού και αντιπροσωπεύει έως και 8% όλων των πνευμονικών νεοπλασμάτων. Τα περισσότερα πνευμονικά χαμάρματα διαγιγνώσκονται παρεμπιπτόντως σε ασθενείς ηλικίας 40 έως 70 ετών, αλλά είναι πολύ σπάνιες στην παιδιατρική πρακτική.
Γενικά, τα περισσότερα hamartomas διαγιγνώσκονται στους άνδρες, αν και στους νεφρούς είναι πιο συνηθισμένοι στις γυναίκες και αναγνωρίζονται στη μέση ηλικία.
Περίπου το 5% των καλοήθεις όγκους του μαστού είναι hamartomas και επηρεάζουν συνήθως τις γυναίκες ηλικίας άνω των 35 ετών.
Το 80-90% των αμάρτικων αλλοιώσεων του εγκεφάλου και πάνω από το 50% των hamartomas της καρδιάς συνδέονται με σκλήρυνση της κονδύλων.
Αιτίες χαμαρτωματα
Τα gamartomas ανήκουν σε συγγενείς δυσπλασίες και είναι σχηματισμοί καλοήθους χαρακτήρα, οι οποίοι σχηματίζονται από μεσεγχυματικούς ιστούς που προέρχονται από βλαστικά φύλλα. Και οι αιτίες της εμφάνισής τους σχετίζονται με ανεξέλεγκτη κυτταρική διαίρεση κυτταρολογικά φυσιολογικών ιστών (συνδετικός, λείος μυς, λίπος ή χόνδρος), χαρακτηριστικές μιας δεδομένης ανατομικής θέσης και η εστιακή τους υπερανάπτυξη κατά την εμβρυογένεση σχεδόν οποιουδήποτε οργάνου ή ανατομικής δομής.
Η εμφάνιση πολλαπλών hamartomas στον ίδιο ασθενή αναφέρεται συχνά ως hamartomatosis ή πλειοτροπικό hamartoma.
Αυτοί οι όγκοι μπορούν να εμφανιστούν σποραδικά ή παρουσία ορισμένων αυτοσωματικών κυρίαρχων κληρονομικών ασθενειών καθώς και γενετικά καθορισμένα σύνδρομα.
Σε πολλές περιπτώσεις, τα hamartomas σχηματίζονται όταν μια σπάνια γενετική ασθένεια πολυσυστολής φύσης - tuberous σκλήρυνση -εκδηλώνεται λίγο μετά τη γέννηση ή στην οικογενειακή ασθένεια του Recklinghausen-[2]
Παράγοντες κινδύνου
Οι κύριοι παράγοντες κινδύνου για τον σχηματισμό Hamartoma περιλαμβάνουν την παρουσία λεγόμενων γενετικών συνδρόμων της Hamartomatous Polyposis στο ιστορικό των ασθενών, συμπεριλαμβανομένων:
- Σύνδρομο πολλαπλών Hamartoma- σύνδρομο Cowden, στο οποίο σχηματίζονται πολλαπλά hamartomas της εκτομής, ενδο- και μεσοδερμικής προέλευσης, παρατηρούνται γαστρεντερική πολυποπία και βλεννογονικές εκδηλώσεις.
- σύνδρομο Peutz-Jeghers-Turen (που χαρακτηρίζεται από την ανάπτυξη καλοήθεις hamartomatous πολυπόδων στη γαστρεντερική οδό).
- Το σύνδρομο Proteus;
- Σύνδρομο Weil - νεανική πολυπόηση του παχέος εντέρου;
- Το σύνδρομο Bannayan-Riley-Ruvalcaba, το οποίο, όπως το σύνδρομο Cowden, παράγει πολλαπλά hamartomas (Hamartomatous Polyps) του εντέρου.
- Το σύνδρομο Carney-Stratakis και το συγκρότημα Carney.
Επιπλέον, τα hamartomas σχηματίζονται σε ασθενείς με κληρονομικό σύνδρομο Watson και σε περιπτώσεις σποραδικά ή συγγενή σύνδρομο παλατιών με υποθαλαμικό hamartoma και polydactyly.
Παθογένεση
Ο μηχανισμός αυξημένου πολλαπλασιασμού των βλαστικών ιστών με τον σχηματισμό δυσπλασιών που μοιάζουν με όγκο σε διάφορα όργανα εξηγείται από χρωμοσωμικές εκτροπές και γονιδιακές μεταλλάξεις που μπορούν να εμφανιστούν αυθόρμητα ή κληρονομούνται.
Στη σκλήρυνση της κονδύλας, έχουν εντοπιστεί μεταλλάξεις στα γονίδια TSC1 ή TSC2 - καταστολείς όγκων που εμποδίζουν και αναστέλλουν τον υπερβολικό πολλαπλασιασμό - έχουν εντοπιστεί υπερβολικά ταχεία ή ανεξέλεγκτη κυτταρική ανάπτυξη και διαίρεση. Και σε σύνδρομο νευροϊνωμάτωσης τύπου 1 και Watson - μεταλλάξεις βλαστικής γραμμής του γονιδίου καταστολής όγκου μιτοχονδριακού όγκου NF1.
Στο σύνδρομο του όγκου Hamartoma, το οποίο συνδυάζει το Cowden, το Protea, το Bannayan-Riley-Ruvalcaba και το σύνδρομο νεανικής πολυπόσεως, η παθογένεση σχετίζεται με τη μετάλλαξη του γονιδίου PTEN, το οποίο κωδικοποιεί ένα ένζυμο που εμπλέκεται στη ρύθμιση του πολλαπλασιασμού και θεωρείται ένα γονίδιο καταστολής όγκου.
Οι μεταλλάξεις στο γονίδιο STK11 που κωδικοποιούν τη δομή και τη λειτουργία ενός από τα διαμεμβρανικά ένζυμα σερίνης, γεγονός που μειώνει την ικανότητά του να συγκρατεί την κυτταρική διαίρεση, οδηγεί σε σύνδρομο Peutz-Jeghers-Turen, με την ανάπτυξη των εντερικών πολύποδων και των χρωματισμένων βλαβών του δέρματος. Μια μετάλλαξη στο γονίδιο Gli3, ένας παράγοντας μεταγραφής που εμπλέκεται στον σχηματισμό ενδομήτρου ιστού, έχει αναγνωριστεί στο σύνδρομο Pallister-Hall.
Έτσι, η ανεξέλεγκτη κυτταρική ανάπτυξη λόγω γονιδιακών μεταλλάξεων οδηγεί σε σχηματισμό Hamartoma.
Συμπτώματα χαμαρτωματα
Ανάλογα με τον εντοπισμό των hamartomas, οι τύποι τους διακρίνονται και κάθε ένας από αυτούς έχει τη δική του δομή και συμπτωματολογία.
Hamartoma του πνεύμονα
Το πνευμονικό hamartoma μπορεί να σχηματιστεί σε οποιοδήποτε λοβό και περιφερειακά μέρη των πνευμόνων και αποτελείται από φυσιολογικούς ιστούς που υπάρχουν στους πνεύμονες: λιπώδη, επιθηλιακή, ινώδη και χόνδρο. Στο 80% των περιπτώσεων, το χονδροειδές συστατικό (κύτταρα υαλώδους χόνδρου) κυριαρχεί με τη συμπερίληψη των λιποκυττάρων - κυττάρων λιπώδους ιστού και επιθηλιακά κύτταρα των αεραγωγών. [3]
Τα προηγούμενα ονόματα: το Χονντρόττμαμα, το Μεσέγχυμο, το Χονντροματώδη Χαμαρτάμα ή το Χακετοχόνντωμα δεν συνιστώνται επί του παρόντος από την ΠΟΥ.
Το μεσεγχυματικό κυστικό hamartoma του πνεύμονα, από την άλλη πλευρά, είναι λιγότερο συχνή και συνδέεται με το σύνδρομο Cowden στους περισσότερους ασθενείς.
Η βλάβη του πνεύμονα μπορεί να μην εκδηλωθεί, αλλά μπορεί να προκαλέσει συμπτώματα με τη μορφή χρόνιου βήχα (συχνά με αιμόπτυση), συριγμό όταν αναπνέει και δυσκολία στην αναπνοή. [4]
Ένα hamartoma της καρδιάς
Οι καλοήθεις πρωτοβάθμιοι Καρδιακοί όγκοι σε ενήλικες περιλαμβάνουν ώριμο μυοκύτταρο Hamartoma, και σε βρέφη και παιδιά με σκλήρυνση σκλήρυνσης, ραβδομυώματος, δηλαδή μυοκαρδιακό hamartoma των κοιλιακών ή παρεμβαλλίδων. [5]
Το Hamartoma του ώριμου καρδιομυοκυττάρων αναπτύσσεται στο κοιλιακό τοίχωμα (και σπάνια στο Atria) και μπορεί να εμφανιστεί ως πολλαπλές βλάβες που είναι πυκνές μάζες που συνδέονται στενά με το υποκείμενο μυοκαρδικό. Ο όγκος μπορεί να προκαλέσει συμπτώματα καρδιακής ανεπάρκειας: πόνο στο στήθος, παλμών και αρρυθμίες, καρδιακά μουρμουρούν, οίδημα, δύσπνοια, κυάνωση.
Τα καρδιακά ραβδομυώματα, τα περισσότερα από τα οποία διαγιγνώσκονται εντός του πρώτου έτους της ζωής, αποτελούνται από καρδιακές μυϊκές ιστούς που σχηματίζονται από εμβρυϊκές μυοβλάστες και έχουν την εμφάνιση στερεών εστιακών μαζών χωρίς κάψουλα.
Τυπικά, αυτά τα hamartomas παρουσιάζουν ασυμπτωτικά και αυθόρμητα υποχωρούν πριν από την ηλικία των 4 ετών.
Οι βλάβες Hamartomatous θεωρούνται επίσης από ορισμένους εμπειρογνώμονες που συνδέονται με το συγκρότημα Carney myxoma της καρδιάς. [6]
Gamartoma του γαστρεντερικού σωλήνα
Το γαστρικό hamartoma είναι μια μεσεγχυματική μάζα με τη μορφή ενός επιθηλιακού Άλλα ονόματα για αυτό το hamartoma περιλαμβάνουν το μυογλανδικό hamartoma, το αδενομυωματώδη hamartoma και το γαστρικό αδενομομυό. Οι τυπικές κλινικές εκδηλώσεις περιλαμβάνουν δυσπεψία, επιγαστρικό πόνο και αιμορραγία άνω GI. [7], [8]
Περισσότερες πληροφορίες στο υλικό - γαστρική πολυπόση
Ένα εντερικό hamartoma είναι ένα hamartomatous ή υπερπλαστικό πολύποδα του παχέος εντέρου Όταν το Hamartoma εντοπίζεται στον αδένα του Brunner του δωδεκαδακτύλου, τα συμπτώματα εκδηλώνονται από τον πόνο στην επιγαστρική περιοχή. ναυτία, έμετος και μετεωρισμός (υποδεικνύοντας εντερική απόφραξη). και, εάν σημαντικού μεγέθους, η γαστρεντερική αιμορραγία. Σε περιπτώσεις μυοεπιθηλιακού χαμάρωμα του ειλεού, οι ασθενείς διαμαρτύρονται για κοιλιακό πόνο, έχουν μειωμένο σωματικό βάρος και αναπτύσσουν χρόνια αναιμία. [9], [10]
Επίσης, διαβάστε - ορθό πολύποδες
Το Retrorectal Hamartoma είναι μια κυστική Hamartoma ή μια κύστη πολλαπλών ετικετών του χώρου αναδρομικής (ο χαλαρός συνδετικός ιστός μεταξύ του ορθού και της δικής του περιτονίας) που συμβαίνει συνήθως στις γυναίκες μέσης ηλικίας. Έχει την εμφάνιση μιας κύστη που διογκώνεται από το οπίσθιο τοίχωμα του ορθού, το οποίο είναι επενδεδυμένο με επιθήλιο και περιέχει χαοτικά διατεταγμένες ίνες λείων μυών. Αυτό το Hamartoma παρουσιάζει χαμηλότερο κοιλιακό πόνο και υποτροπιάζουσα δυσκοιλιότητα. [11], [12]
Χαμάρτες του ήπατος και του σπλήνα
Το πολλαπλό χολικό hamartoma του ήπατος είναι ένα hamartoma των ενδο-ενδοεπατικών χολικών αγωγών που σχετίζονται με δυσπλασίες της ανάπτυξής τους κατά τη διάρκεια της εμβρυϊκής περιόδου. Αυτό το hamartoma (μονό ή πολλαπλάσιο) αποτελείται από τυχαία διασταλμένα συστάδες χολικών αγωγών και ινώδους στρώματος. [13]
Τα χολικά hamartomas είναι ασυμπτωματικά και συνήθως ανακαλύπτονται παρεμπιπτόντως (κατά τη διάρκεια της ακτινολογικής εξέτασης ή της λαπαροτομής). [14]
Ένα σπάνιο και συχνά παρεμπιπτόντως ανιχνευμένο πρωτογενές νεόπλασμα καλοήθου χαρακτήρα είναι ένα hamartoma του σπλήνα, το οποίο αποτελείται από στοιχεία του κόκκινου πολτού της σπλήνας - με τη μορφή μιας σαφώς καθορισμένης ομοιογενούς μάζας σταθερής συνέπειας. Αυτή η δυσπλασία μπορεί να είναι ενιαία ή πολλαπλή. Κατά τη συμπίεση του σπληνικού παρέγχυμα, μπορεί να υπάρχει μια αίσθηση δυσφορίας και πόνου στην αριστερή υποδιαρχική περιοχή. [15], [16]
Νεφρικά χαμάρματα
Το πιο συνηθισμένο hamartoma του νεφρού διαγιγνώσκεται ως αγγειομυολιπόμα του νεφρού, καθώς αυτός ο καλοήθης όγκος αποτελείται από ώριμο λιπώδη ιστό με ενσωματωμένες ίνες λείου μυός και αιμοφόρα αγγεία. Σχηματίζεται σε σκλήρυνση της κονδύλας στο 40-80% των περιπτώσεων. Η αύξηση του μεγέθους του Hamartoma (περισσότερο από 4-5 cm) οδηγεί στον πόνο και την εμφάνιση αίματος στα ούρα. [17], [18]
Hamartoma του μαστού
Οι διαγνωστικοί ορισμοί του Hamartoma που έχουν αποδεχθεί από το WHO είναι όροι όπως το αδενολιπόμα, το χονδρολιπόμα και το μυοειδές hamartoma. Παρόλο που συχνά ονομάζεται fibroadenolipoma από θηλαστές, επειδή ο σχηματισμός όγκου περιέχει κύτταρα ινώδους, αδενικής και λιπώδους ιστού που περικλείονται σε μια λεπτή κάψουλα συνδετικού ιστού με ξεχωριστά περιγράμματα. Μπορεί να παρατηρηθούν εστιακές ασβεστοποιήσεις κατά την απεικόνιση. Σε αυτή την περίπτωση, απουσιάζουν οι κλινικές εκδηλώσεις. [19], [20]
Επίσης, διαβάστε - όγκοι μαστού
Hamartomas του εγκεφάλου
Το ένα τρίτο των ασθενών με κονδυλωτή σκλήρυνση έχουν ένα εγκεφαλικό hamartoma με τη μορφή ενδοκρανιακών φλοιώδους ανάπτυξης ή φυματίωσης σε διάφορους λοβούς - στα όρια της γκρίζας και λευκής ύλης - ή των υποεπενδυμικών οζιδίων κατά μήκος των τοίχων των εγκεφαλικών κοιλιών. Το αστροκυτταρικό hamartoma, ένα αστροκύτταρο του υποεπενδυμικού γιγαντιαίου κυττάρου με φλοιώδη διαταραχή, δυσμορφικούς νευρώνες και μεγάλα γλοιακά κύτταρα του εγκεφαλικού παρεγχύματος (αστροκύτταρα). Τα συμπτώματα των εγκεφαλικών hamartomas περιλαμβάνουν επιθέσεις επιληπτικών κρίσεων και νοητική καθυστέρηση στα παιδιά. [21], [22]
Μια σπάνια δυσπλασία που συμβαίνει κατά τη διάρκεια της εμβρυογένεσης και υπάρχει κατά τη γέννηση είναι ένα υποθαλαμικό hamartoma, το οποίο είναι μια μάζα ετεροτοπικών νευρώνων και γλοιακών κυττάρων. Καθώς ο εγκέφαλος του παιδιού μεγαλώνει, ο όγκος διευρύνει, αλλά δεν εξαπλώνεται σε άλλες εγκεφαλικές περιοχές. [23], [24]
Εάν σχηματίζονται υπερτροφικοί ιστοί στο πρόσθιο τμήμα του υποθαλάμου (κονσέρβας), όπου η υπόφυση συνδέεται με αυτό, η δυσπλασία εκδηλώνει συμπτώματα κεντρικών κοριτσιών. Πρώιμη ηβική τρίχα και φωνητική μετάλλαξη στα αγόρια.
When hamartomas form in the posterior part of the hypothalamus, there may be abnormalities in the electrical activity of the brain, which in early infancy is manifested by seizures, and at a later stage (ages 4 to 7 years) by epilepsy with focal epileptic seizures with sudden laughter or with involuntary crying, atonic and tonic-clonic seizures, as well as seizures of aggression, memory and cognitive problems.
Ένα hamartoma της υπόφυσης είναι ένα σποραδικά που συμβαίνει καλοήθη Αδενοδόμα της υπόφυσης.
Οι μεσήλικες ενήλικες με σύνδρομο Cowden μπορεί να έχουν σπάνια μάζα που μοιάζει με όγκο, ένα χάος της παρεγκεφαλίδας, που διαγιγνώσκεται ως δυσπλαστική παρεγκεφαλιδική γαγγλιοκυτάτη ή ασθένεια Lhermitte-Duclos. Τα συμπτώματα μπορεί να απουσιάζουν ή να εμφανίζονται ως πονοκέφαλος, ζάλη, μειωμένος συντονισμός των κινήσεων και παράλυση των μεμονωμένων κρανιακών νεύρων.
Χαματόμα λεμφαδένων
Όταν τα κύτταρα του λείου μυός και του λιπώδους ιστού, καθώς και τα αιμοφόρα αγγεία και το κολλαγόνο στρώμα του βουβωνικού, του οπισθοπεριτοναϊκού, του υπομυμπιώδους και του τραχήλου της αυχενικής υπερκάλυψης, ενός αγγειομυομυωτικού hamartoma ενός λεμφαδέματος ή του οζιδιακού αγγειομυομυωδίου Hamartoma - με μερικούς ή πλήρους αντικατάστασης των παρανίων του. [25], [26]
Ένα χάος του δέρματος
Παρουσία της σκλήρυνσης ή της νευροϊνωμάτωσης, παρατηρούνται διάφορα hamartomas του δέρματος, συχνότερα με τη μορφή υποθετικών σημείων. καφές και σημεία γάλακτος. angiofibroma (στα μάγουλα, το πηγούνι, οι ρισολαβικές πτυχές). shagreen σημεία διαφόρων εντοπισμών (που είναι συνδετικό ιστό nevi)? Ινώδεις πλάκες στο μέτωπο, το τριχωτό της κεφαλής ή το λαιμό.
Μια σπάνια δερματολογική εκδήλωση της σκλήρυνσης της κονδυλωτής (ειδικά στους άνδρες) είναι το Hamartoma των ωοθυλακίων και του κολλαγόνου, που χαρακτηρίζεται από την άφθονη εναπόθεση κολλαγόνου στο δερμίσιμο, την ομόκεντρη περιβολική ίνωση και τη γεμισμένη με κερατίνη υποδοχής σε σχήμα χοάνης σε σχήμα χοάνης. [27]
Για τα hamartoms που αποτελούνται από μελανοκύτταρα (κύτταρα που παράγουν τη μελανίνη χρωστικής), οι περισσότεροι εμπειρογνώμονες αναφέρονται επίσης σε διάφορα μελανοκυτταρικά νεοπλάσματα.
Όσον αφορά την αιτιολογία, τα hamartomas που αποτελούνται από αγγειακό ιστό είναι επίσης αιμαγγειώματα του δέρματος.
Οι ασθενείς με σύνδρομο Peutz-jeghers-Thuren έχουν Hamartoma με τη μορφή αποσπασματικής χρωματισμού του δέρματος και των βλεννογόνων-
Περιπτώσεις γραμμικού παλμικού εκτόδερμα-μεσοδερμικού hamartoma (Hamartoma moniliformis) παρουσιάζουν ένα γραμμικό σάρκα χρωματισμένο πανεπιστήμιο στο κεφάλι, το λαιμό και το άνω στήθος.
Και ένα σμηγματολογικό hamartoma είναι ένα hamartoma των σμηγματογόνων αδένων, διαβάστε περισσότερα στη δημοσίευση-
Χάμανμα του ματιού
Οι χρωματισμένες βλάβες των Hamartomatous της ίριδας σε νευροϊνωμάτωση τύπου 1 και σύνδρομο Watson - με τη μορφή οζιδιακών συστάδων των δενδριτικών μελανοκυττάρων - ορίζονται ως Iris Hamartomas ή ο κόμβοι Lisch. Είναι διαφανή (συνήθως δεν επηρεάζουν την όραση) στρογγυλεμένη κίτρινη καφέ-καφέ παλάμη που προεξέχουν πάνω από την επιφάνεια της ίριδας.
Και οι ασθενείς με νεανικό αγγειοπιβρόμα του ρινοφάρυγγα και [28]
Ένα χάος της μύτης
Το ρινικό hamartoma ορίζεται από ειδικούς ως ρινικό χονδρομεγχυματικό hamartoma ή Οι κλινικές εκδηλώσεις του εξαρτώνται από το μέγεθος και τον εντοπισμό της βλάβης και περιλαμβάνουν: ρινική συμφόρηση, δυσκολία στην ρινική αναπνοή και θηλασμό σε βρέφη, καθαρή υδατική ρινική εκκένωση και ρινική αιμορραγία. Ένα hamartoma μπορεί να αναπτυχθεί με το παιδί και να εξαπλωθεί στις τροχιές των ματιών, με αποτέλεσμα την μετατόπιση προς τα εμπρός ή προς τα πίσω του βολβού, του στραβισμού ή των οφθαλμοκινητικών διαταραχών. [29]
Ένα hamartoma σε ένα παιδί
Όλες οι προαναφερθείσες βλάβες Hamartomatous διαφόρων οργάνων και ανατομικών δομών υπάρχουν σε παιδιά με αντίστοιχα σύνδρομα.
Τα νεογέννητα παρουσιάζουν μεσεγχυματικό hamartoma του θωρακικού τοιχώματος ή χόνδρου Hamartoma της πλευράς, τα οποία είναι σταθερές ακίνητες μάζες που προκύπτουν από εστιακή υπερανάπτυξη των φυσιολογικών σκελετικών στοιχείων με χόνδρο, αγγειακά και μεσεγχυματικά στοιχεία. Αυτό το hamartoma μπορεί να προκαλέσει αναπνευστική ανεπάρκεια και την ανάπτυξη του συνδρόμου αναπνευστικής δυσφορίας. Το μεσεγχυματικό hamartoma του ήπατος είναι το δεύτερο πιο συχνό Αυτός ο σχηματισμός όγκου (συχνότερα εντοπίζεται στον δεξιό λοβό του οργάνου) αποτελείται από κύτταρα μεσεγχυματικού στρώματος, ηπατοκύτταρα και επιθηλιακά κύτταρα της επένδυσης των χολικών αγωγών. Η κλινική εικόνα περιλαμβάνει ψηλαφητή μάζα στην κοιλιακή κοιλότητα, ανορεξία και απώλεια βάρους και σε περίπτωση σημαντικού μεγέθους (έως 10 cm και περισσότερο) ο όγκος καλύπτει τους εξωηπατικούς χολικούς αγωγούς και την κατώτερη φλέβα, που οδηγεί σε ίκτερο και οίδημα κάτω άκρων.
Ένα hamartoma είναι ένα συγγενές μεσοδαβιαστικό νεφρόμα (που συμβαίνει σε 1 στα 200.000 βρέφη) που μπορεί να οδηγήσει σε κοιλιακή φούσκωμα στο νεογέννητο με μια ψηλαφητή μάζα πυκνής συνέπειας στο δεξί ανώτερο τεταρτημόριο της κοιλιάς. Τα βρέφη μπορούν επίσης να παρουσιάσουν ταχεία ρηχή αναπνοή.
Οι σπάνιες συγγενείς ανωμαλίες περιλαμβάνουν το ινώδες hamartoma της νηπιακής ηλικίας, το οποίο εμφανίζεται στα παιδιά κατά τα πρώτα δύο χρόνια της ζωής και παρουσιάζει ως μια ανώδυνη οζώδης μάζα στους υποδόριους ιστούς του άξυλου, του λαιμού, του ώμου και του αντιβραχίου, της πλάτης και του θώρακα, του μηρού, του ποδιού και των εξωτερικών γεννητικών οργάνων.
Το Eccrine Angiomatous Hamartoma σε ένα παιδί μπορεί να υπάρχει κατά τη γέννηση ή να εκδηλωθεί στην πρώιμη παιδική ηλικία. Αυτός ο καλοήθης όγκος της αμάρτικης φύσης συνήθως έχει την εμφάνιση γαλαζοπράσινων ή καφέ οζιδίων και/ή πλακών που προκύπτουν από τον πολλαπλασιασμό του Eccrine ιδρώτα ιστού και των τριχοειδών στα μέσα και βαθιά στρώματα του δέρματος. Αυτό το hamartoma μπορεί να προκαλέσει εντοπισμένη υπερνημία και αυξημένη ανάπτυξη των μαλλιών.
Επιπλοκές και συνέπειες
Γενικά συμφωνείται ότι τα hamartomas σπάνια επαναλαμβάνονται ή μετατρέπονται σε κακοήθεις όγκους. Συχνά δείχνουν ελάχιστα ή καθόλου συμπτώματα και μερικές φορές ακόμη και εξαφανίζονται με την πάροδο του χρόνου. Αλλά σε πιο σοβαρές περιπτώσεις και ανάλογα με τη θέση του σχηματισμού, αυτές οι δυσπλασίες μπορεί να έχουν σοβαρές επιπλοκές και συνέπειες.
Πρώτα απ 'όλα, ένα hamartoma μπορεί να αναπτυχθεί σε τέτοιο μέγεθος ώστε να αρχίζει να πιέζει στους γύρω ιστούς και τα όργανα, διαταράσσοντας τις λειτουργίες τους.
Το καρδιακό hamartoma στα παιδιά μπορεί να οδηγήσει σε ανωμαλίες επίμονων καρδιακών ρυθμών, ελαττώματα βαλβίδων και μειωμένη ενδοκραδιακή ροή αίματος με επακόλουθη συμφορητική καρδιακή ανεπάρκεια.
Οι επιπλοκές των hamartomatous πολυπόδων της γαστρεντερικής αιμορραγίας, η παρεμπόδιση και η εντερική intussusception (με πιθανή θανατηφόρα έκβαση). Και ένα μεγάλο νεφρικό hamartoma μπορεί να προκαλέσει ρήξη του νεφρού.
Ένα hamartoma στον εγκέφαλο μπορεί να προκαλέσει αποφρακτικό σύνδρομο υδροκεφαλίας.
Σε υποθαλαμικά και υπόφυσης Χαμαρμάματα, η παραγωγή της σωματοτροπικής ορμόνης (αυξητική ορμόνη) μπορεί να μειωθεί, οδηγώντας στην ανάπτυξη του Νανισμού (υποπυαλισμός) στα παιδιά. Τα υποθαλαμικά hamartomas στα παιδιά μπορούν επίσης να οδηγήσουν σε ανθεκτική στα φάρμακα επιληψία.
Οι επιπλοκές του Hamartoma του επιθηλίου του αμφιβληστροειδούς είναι γεμάτες με δυσλειτουργία του αμφιβληστροειδούς και/ή οπτικού νεύρου, οίδημα της ωχράς κηλίδας, νεοαγγείωση του χοριοειδούς και αποσύνδεσης του αμφιβληστροειδούς.
Διαγνωστικά χαμαρτωματα
Ένα σημαντικό μέρος της διάγνωσης των hamartomas και των σχετικών συνδρόμων είναι η συλλογή αναμιμένεσης, συμπεριλαμβανομένου του οικογενειακού ιστορικού.
Οι εργαστηριακές εξετάσεις περιλαμβάνουν εξετάσεις αίματος: γενικές κλινικές. ηλεκτρολύτες ορού. προφίλ λεμφοκυττάρων. Επίπεδα ασβεστίου, καλίου, φωσφορικού και ουρίας. και δοκιμές λειτουργίας του ήπατος. Εάν είναι δυνατόν, εκτελείται μια βιοψία διάτρησης με λεπτή βελόνα, καθώς η ιστολογική εξέταση είναι ζωτικής σημασίας για τη διάγνωση και την επιλογή των τακτικών θεραπείας.
Η οργανική διάγνωση παρέχει απεικόνιση του σχηματισμού και αναγνώρισης του ακριβούς εντοπισμού του Hamartomatous Tomor, για την οποία χρησιμοποιούνται η ακτινογραφία, η αγγειογραφία, η ηλεκτροεγκεφαλογραφία (EEG), ο υπερηχογράφος (Sonography), η CT (υπολογιστική τομογραφία),
Διαφορική διάγνωση
Σε οποιεσδήποτε μη φυσιολογικές μάζες, η διαφορική διάγνωση είναι πολύ σημαντική. Έτσι, το Tuberculoma και το Hamartoma διαφοροποιούνται. Πνευμονικό Χαμάρωμα και Πρωτογενής καρκίνο του πνεύμονα, βρογχογόνο καρκινοειδές, μεταστατική ασθένεια. Το Hamartoma του εγκεφάλου θα πρέπει να διακρίνεται από το κρανιόφαρυγγιωμα και το υποθαλαμικό-εθιστικό γλοιώμα. Και η διαφορική διάγνωση του Hamartoma ως συγγενή μεσοδαβρωτικό νεφρόμα περιλαμβάνει όγκο Wilms (κακοήθη νεφροβλαστώμα), σαφές κυτταρικό σάρκωμα του νεφρού και οστεώδους όγκου νεφρού σε βρέφη.
Ποιος θα επικοινωνήσει;
Θεραπεία χαμαρτωματα
Εάν το Hamartoma είναι ασυμπτωματικό και ανακαλυφθεί τυχαία, δεν απαιτείται θεραπεία, αλλά είναι απαραίτητο να παρακολουθείται η «συμπεριφορά» και η κατάσταση του ασθενούς. Σε άλλες περιπτώσεις, η θεραπεία αποσκοπεί στη μείωση της έντασης των συμπτωμάτων και στην πρόληψη των επιπλοκών. Για παράδειγμα, στο υποθαλαμικό hamartoma με συμπτώματα πρόωρης εφηβείας, συνταγογραφούνται ορισμένα φάρμακα που αναστέλλουν την απελευθέρωση ορισμένων ορμονών. Τα καρδιακά φάρμακα χρησιμοποιούνται για τη θεραπεία συμπτωμάτων καρδιακής ανεπάρκειας σε ασθενείς με καρδιακά hamartomas.
Η χειρουργική απομάκρυνση των hamartomas υποδεικνύεται για να επιβεβαιωθεί η διάγνωση και σε περιπτώσεις ιατρικά μη διορθωτικών έντονων συμπτωμάτων.
Για παράδειγμα, τα αμάρτλα των πνευμόνων μπορούν να εκχρωματιστούν με εκτομή σφήνας και, σε σοβαρές περιπτώσεις, με την απομάκρυνση ενός λοβού του πνεύμονα (λοβεκτομή). Μπορεί επίσης να αποκοπεί ένα χαμάρωμα του μαστού και εάν είναι μεγάλο, μπορεί να απαιτείται μερική ή πλήρη μαστεκτομή.
Στερεοτακτική θερμοτροφία ή αφαίρεση λέιζερ μπορεί να χρησιμοποιηθεί για την απομάκρυνση των πολυπόδων Hamartomatous. Η ακτινοχειρουργική με εξαιρετικά εστιασμένες ακτίνες γάμμα - μαχαίρι γάμμα για υποθαλαμικά hamartomas ή αστροκυτταρικά hamartomas - χρησιμοποιείται επίσης.
Πρόληψη
Η μόνη μέθοδος πρόληψης της ανάπτυξης των hamartomas μπορεί να θεωρηθεί γενετική εξέταση των μελλοντικών γονέων του παιδιού.
Πρόβλεψη
Η συνολική πρόγνωση αυτής της συγγενούς ανωμαλίας εξαρτάται από τον εντοπισμό και το μέγεθος του νεοπλάσματος, καθώς και από τις συννοσηρότητες και τη γενική υγεία του ασθενούς.

