Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Οστεοβλαστοκλάστωμα
Τελευταία επισκόπηση: 29.06.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
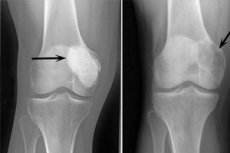
Το οστεοβλαστοκλάστωμα είναι μια καρκινική εξεργασία που μπορεί να είναι είτε καλοήθης είτε κακοήθης και βλάπτει διάφορα σκελετικά οστά. Αρχικά, η παθολογία ονομαζόταν γιγαντοκυτταρικός όγκος (από το 1912), 10 χρόνια αργότερα ο Δρ. Stewart πρότεινε την ονομασία οστεοκλάστωμα. Και μόνο το 1924, ο καθηγητής Rusakov εισήγαγε τον εκλεπτυσμένο όρο «οστεοβλαστοκλάστωμα», ο οποίος αντιστοιχούσε πληρέστερα στην κυτταρική σύνθεση του νεοπλάσματος.
Σήμερα, το οστεοβλαστοκλάστωμα θεωρείται πραγματικό νεόπλασμα, ένας όγκος μαλακών ιστών με εκτεταμένο αγγειακό δίκτυο. Η μόνη σωστή θεραπευτική επιλογή είναι η αφαίρεση του όγκου εντός υγιών ιστών, μερικές φορές ταυτόχρονα με οστικό μόσχευμα. [ 1 ]
Επιδημιολογία
Η συχνότητα εμφάνισης όγκων των οστών παγκοσμίως κυμαίνεται από 0,5 έως 2%. Σύμφωνα με στατιστικά στοιχεία των Ηνωμένων Πολιτειών, το οστεοσάρκωμα (περίπου το 34% των περιπτώσεων), το χονδροσάρκωμα (27%) και ο όγκος του Ewing (18-19%) είναι τα πιο συχνά. Τα χορδώματα, τα ινοσαρκώματα, τα ινοσαρκώματα, τα ιστιοκυττώματα, οι γιγαντοκυτταρικοί όγκοι και τα αγγειοσαρκώματα είναι λιγότερο συχνά.
Το ποσοστό εμφάνισης σχετίζεται σε μεγάλο βαθμό με την ηλικία. Έτσι, η πρώτη απότομη αύξηση του όγκου ανιχνεύεται στην εφηβεία (γύρω στα 16 έτη) και η δεύτερη απότομη αύξηση στη μέση ηλικία.
Το οστεοβλαστοκλάστωμα είναι ένας σχετικά συχνός όγκος. Εμφανίζεται σε περίπου 2-30% όλων των οστικών νεοπλασμάτων. Οι γυναίκες προσβάλλονται συχνότερα, αλλά μπορούν να προσβληθούν και άνδρες, κυρίως μεταξύ 18 και 40 ετών. Τα παιδιά κάτω των 12 ετών σπάνια προσβάλλονται, αλλά ακόμη και σε αυτή την ηλικιακή περίοδο η συχνότητα εμφάνισης δεν αποκλείεται. Υπάρχουν περιγραφές οικογενών και κληρονομικών περιπτώσεων οστεοβλαστοκλάστωμα.
Τις περισσότερες φορές (περίπου 75%) ο όγκος βρίσκεται σε μακρά σωληνοειδή οστά, πολύ λιγότερο συχνά επηρεάζονται επίπεδα και μικρά οστά.
Στα μακρά σωληνοειδή οστά, επηρεάζεται κυρίως η επιμετάφυση και στην παιδική ηλικία επηρεάζεται η μετάφυση. Το νεόπλασμα δεν εκφύεται στην περιοχή της επιφύσεως και του αρθρικού χόνδρου. Πολύ σπάνια το πρόβλημα εντοπίζεται στη διάφυση (λιγότερο από 0,5% των περιπτώσεων).
Σημειώνεται ότι με την ανάπτυξη της ιατρικής, η συχνότητα εμφάνισης οστεοβλαστοκλαστώματος παραμένει σταθερή, αλλά τα ποσοστά θνησιμότητας έχουν μειωθεί σημαντικά. Η κύρια και πιθανότερη αιτία παθολογίας θεωρείται η επίδραση της ιονίζουσας ακτινοβολίας. Έτσι, οι κίνδυνοι αυξάνονται σε άτομα που έχουν λάβει υψηλές δόσεις ακτινοθεραπείας, καθώς και σε ασθενείς στους οποίους έχουν εγχυθεί ραδιοϊσότοπα (για διαγνωστικούς ή θεραπευτικούς σκοπούς). Άλλοι συνηθισμένοι αιτιολογικοί παράγοντες περιλαμβάνουν την δυσμενή οικολογία και την κληρονομικότητα. [ 2 ]
Αιτίες οστεοβλαστοκλαστώματα
Το οστεοβλαστοκλάστωμα είναι μια εστία παθολογικά τροποποιημένων κυττάρων που μπορούν να εμφανιστούν σε σχεδόν οποιοδήποτε μέρος του σκελετού. Παρά τις ανωμαλίες στη δομή, τα παθολογικά κύτταρα συνεχίζουν να διαιρούνται, όπως και στους υγιείς ιστούς. Η δομή τους διαφέρει σε μεγάλο βαθμό από τον κανόνα, γεγονός που συνεπάγεται την αντικατάσταση των ιδιοτήτων του άμεσα προσβεβλημένου οστού και της τυπικής λειτουργίας του. Τα παθολογικά τροποποιημένα κακοήθη κύτταρα αποκτούν μια τάση για ανεξέλεγκτο, συχνά ταχύ πολλαπλασιασμό, με αποτέλεσμα την αύξηση του όγκου του όγκου. Ο προηγουμένως φυσιολογικός οστικός ιστός μπορεί να εκτοπιστεί από τις δομές του νεοπλάσματος και τα μεμονωμένα παθολογικά κύτταρα μπορούν να διαχωριστούν και να μεταφερθούν με αίμα ή λέμφο σε άλλες, απομακρυσμένες ανατομικές ζώνες. Με αυτόν τον τρόπο, σχηματίζονται μεταστάσεις.
Είναι γνωστό ότι η πηγή του κακοήθους οστεοβλαστοκλαστώματος μπορεί να είναι οποιοδήποτε κακόηθες νεόπλασμα που βρίσκεται σε οποιοδήποτε μέρος του σώματος (συμπεριλαμβανομένων των όγκων των εσωτερικών οργάνων). Ο τρόπος εξάπλωσης της διαδικασίας είναι η μετάσταση. Αλλά τα περισσότερα οστεοβλαστοκλαστώματα (τόσο καλοήθη όσο και κακοήθη) είναι πρωτοπαθή νεοπλάσματα που εμφανίζονται και αναπτύσσονται πρώτα και στην ίδια θέση.
Γενικά, τα οστεοβλαστοκλάστωμα είναι πολυπαραγοντικοί όγκοι των οποίων οι ακριβείς αιτίες δεν έχουν ακόμη προσδιοριστεί. Οι προϋποθέσεις για την εμφάνιση νεοπλάσματος περιλαμβάνουν πράγματα όπως:
- Μια κατάσταση ανοσοανεπάρκειας.
- Συγγενείς αλλαγές στους ιστούς.
- Μεταλλαξιογόνες περιβαλλοντικές επιδράσεις;
- Ορμονικές αλλαγές;
- Συνοδές παθολογίες και τραυματισμοί (τραύμα υπάρχει συχνά στο ιστορικό).
Παράγοντες κινδύνου
Δεν υπάρχουν ακριβή δεδομένα σχετικά με τις αιτίες σχηματισμού οστεοβλαστοκλαστώματος. Ωστόσο, οι ειδικοί υποδεικνύουν τη συμμετοχή ορισμένων παραγόντων που σχετίζονται με αυξημένο κίνδυνο ογκοπαθολογιών των οστών:
- Κληρονομικότητα. Σε πολλές περιπτώσεις, η τάση για καρκινικές διεργασίες καθορίζεται γενετικά. Συγκεκριμένα, αυτό μπορεί να συμβαίνει με το σύνδρομο Leigh Fraumeni, το οποίο προδιαθέτει για την ανάπτυξη διαφόρων νεοπλασμάτων, συμπεριλαμβανομένων καρκινικών όγκων και σαρκωμάτων.
- Νόσος Paget. Η νόσος μπορεί να επηρεάσει ένα ή περισσότερα οστά και ανήκει στις προκαρκινικές παθολογίες. Σε ασθενείς με αυτή τη διαταραχή, τα οστά παχύνονται και γίνονται εύθραυστα ταυτόχρονα, με αποτέλεσμα συχνά παθολογικά κατάγματα. Τα οστεοσαρκώματα εμφανίζονται σε περίπου 8% των περιπτώσεων σοβαρής νόσου Paget.
- Πολλαπλές οστικές υπεραναπτύξεις, εξοστώσεις.
- Πολλαπλά οστεοχονδρώματα (συμπεριλαμβανομένων των κληρονομικών).
- Πολλαπλά εγχονδρώματα (ο κίνδυνος είναι μικρός αλλά εξακολουθεί να υπάρχει).
- Έκθεση σε ακτινοβολία (συμπεριλαμβανομένης της έντονης ακτινοβολίας που χρησιμοποιείται για τη θεραπεία άλλων καρκινικών διεργασιών και των επιδράσεων του ραδιενεργού ραδίου και στροντίου).
Μια ειδική κατηγορία κινδύνου περιλαμβάνει την ακτινοθεραπεία στην παιδική και νεαρή ηλικία, λαμβάνοντας δόσεις άνω των 60 Gray.
Οι ειδικοί εφιστούν την προσοχή στο γεγονός ότι οι μη ιονίζουσες ακτίνες - ιδίως η μικροκυματική και η ηλεκτρομαγνητική ακτινοβολία, οι οποίες σχηματίζονται από γραμμές μεταφοράς ηλεκτρικής ενέργειας, κινητά τηλέφωνα και οικιακές συσκευές - δεν ενέχουν κινδύνους οστεοβλαστοκλάστωμα.
Παθογένεση
Τα παθογενετικά χαρακτηριστικά της εμφάνισης και της ανάπτυξης του οστεοβλαστοκλάστωμα δεν είναι πλήρως κατανοητά, γεγονός που οφείλεται στην πολυπλοκότητα της παθολογίας. Η βασική αιτία σχηματισμού όγκου είναι η αποτυχία στη διαφοροποίηση των κυττάρων λόγω της ακατάλληλης λειτουργίας του ανοσοποιητικού συστήματος. Αυτό προκαλεί την ανάπτυξη ενός όγκου που αποτελείται από «λάθος», αδιαφοροποίητα κύτταρα, τα οποία καθορίζουν τις ιδιότητες του νεοπλάσματος και δομικά μοιάζουν με ανώριμα κύτταρα. Εάν η κυτταρική δομή είναι κοντά στο φυσιολογικό, αλλά δεν είναι, λέγεται ότι είναι καλοήθης οστεοβλαστοκλάστωμα. Με έντονες αλλαγές στη δομή των κυττάρων, ο όγκος αποδίδεται σε κακοήθεις διεργασίες. Για ένα τέτοιο νεόπλασμα, μια αλλαγή στην αντιγονική κυτταρική πτυχή, η ανεξέλεγκτη ανάπτυξη και η κυτταρική διαίρεση είναι τυπικές. Μαζί με την απώλεια της εξειδίκευσης της κυτταρικής δομής, υποφέρει και η λειτουργικότητα. Μεταξύ άλλων, το κακόηθες οστεοβλαστοκλάστωμα διαφέρει από το καλοήθη οστεοβλαστοκλάστωμα με τη διαδικασία της εισβολής σε κοντινούς υγιείς ιστούς. Στο καλοήθη νεόπλασμα των οστών δεν υπάρχει βλάστηση σε υγιείς δομές, δεν υπάρχει τάση για ταχεία ανάπτυξη και εξάπλωση σε όλο το σώμα, δεν υπάρχει τάση για αυθαίρετη αυτοκαταστροφή και δηλητηρίαση από προϊόντα αποσύνθεσης του όγκου.
Η οστική δομή καταστρέφεται σε όλες τις περιπτώσεις, ανεξάρτητα από την καλοήθεια της παθολογίας. Ως αποτέλεσμα, το προσβεβλημένο οστικό τμήμα γίνεται εύθραυστο. Συχνά ο λόγος για την προσφυγή σε γιατρούς είναι ένα παθολογικό κάταγμα που εμφανίζεται ακόμη και υπό ελάχιστο φορτίο.
Είναι σημαντικό να σημειωθεί: η καλοήθεια της διαδικασίας είναι πάντα μια υπό όρους κατάσταση, επειδή υπάρχουν κίνδυνοι κακοήθειας και η καλοήθης εστίαση μετασχηματίζεται, εμφανίζεται κακόηθες οστεοβλαστοκλάστωμα.
Συμπτώματα οστεοβλαστοκλαστώματα
Η κλινική εικόνα στο οστεοβλαστοκλάστωμα εξαρτάται κυρίως από την εντόπιση και το στάδιο της παθολογικής διαδικασίας. Κατά κανόνα, ο όγκος χαρακτηρίζεται από τα ακόλουθα χαρακτηριστικά:
- Το νεόπλασμα είναι μονήρες.
- Επηρεάζει κυρίως τα σωληνωτά οστά των κάτω ή άνω άκρων.
- Λιγότερο συχνά βρίσκεται σε επίπεδα οστά.
- Υπάρχει ένας επίμονος πόνος στο προσβεβλημένο τμήμα.
- Το δερματικό και αγγειακό μοτίβο πάνω από την παθολογική εστία αυξάνεται.
- Το άρρωστο άκρο παραμορφώνεται (τοπική αύξηση όγκου).
- Η λειτουργία της άρθρωσης που βρίσκεται πλησιέστερα στο οστεοβλαστοκλάστωμα ή στο άκρο ως σύνολο διαταράσσεται.
- Παλμικά προσδιορισμένη συμπιεσμένη εστίαση με χαρακτηριστική "τραγανότητα περγαμηνής".
Γενικά, τα συμπτώματα μπορούν να χωριστούν σε τοπικά και γενικά συμπτώματα. Τα τοπικά συμπτώματα ανιχνεύονται οπτικά - συγκεκριμένα, μπορείτε να δείτε την παρουσία καμπυλότητας ή διόγκωσης του οστικού θραύσματος. Εφιστάται επίσης η προσοχή στην αλλαγή στο δέρμα πάνω από την παθολογική εστία: ένα αγγειακό πρότυπο εκδηλώνεται σαφώς, οι ιστοί είναι πρησμένοι ή πεπλατυσμένοι. Ο όγκος μπορεί να ψηλαφηθεί - συχνά είναι ανώδυνος, αλλά έχει μια χαρακτηριστική δομή. Οι κακοήθεις όγκοι είναι συνήθως ογκώδεις και ακανόνιστοι σε διαμόρφωση.
Η παρακείμενη άρθρωση μπορεί να έχει περιορισμένη κίνηση, με επίμονο πόνο. Λόγω της συμπίεσης των αγγείων και των νευρικών στελεχών, η ευαισθησία συχνά μειώνεται και εμφανίζεται επίμονο πρήξιμο. Το λεμφικό σύστημα αντιδρά επίσης: οι κοντινοί λεμφαδένες διογκώνονται.
Η γενική συμπτωματολογία είναι πιο χαρακτηριστική για τα κακοήθη οστεοβλαστοκλάστωμα και οφείλεται στις διαδικασίες δηλητηρίασης του σώματος. Οι ασθενείς μπορεί να έχουν:
- Πυρετός, πυρετικές καταστάσεις.
- Ισχνότητα;
- Συνεχής αδυναμία;
- Νωθρότητα ή αϋπνία, διαταραχές της όρεξης.
- Υπερβολική εφίδρωση κατά τη διάρκεια της νύχτας.
- Κατάρρευση.
Υπάρχει επίσης ένα μικρό ποσοστό οστεοβλαστοκλαστωμάτων, τα οποία είναι συνήθως μικρά και δεν είναι κλινικά εμφανή. Αποτελούν τυχαίο εύρημα κατά τη διάρκεια ακτινολογικών ή απεικονιστικών εξετάσεων για άλλους λόγους.
Πρώτα σημάδια οστεοποίησης οστεοβλαστοκλάστωμα
- Επιτάχυνση της ανάπτυξης του νεοπλάσματος.
- Αυξημένο σύνδρομο πόνου.
- Επέκταση της καταστροφικής εστίας σε διάμετρο ή μετασχηματισμός της κυτταρο-τραβεκουλικής μορφής σε λυτική μορφή.
- Αποσύνθεση του φλοιώδους στρώματος σε μια σχετικά μεγάλη περιοχή.
- Απώλεια σαφήνειας των διαμορφώσεων της καταστροφικής εστίασης.
- Αποσάθρωση της πλάκας κλεισίματος που παλιά φράσσει τον μυελικό πόρο.
- Περιοστική αντίδραση.
Η κακοήθεια του οστεοβλαστοκλάστωμα βασίζεται σε κλινικούς και ακτινολογικούς δείκτες και επιβεβαιώνεται απαραίτητα από τη μορφολογική διάγνωση των ιστών του όγκου.
Εκτός από την οσμοπλαστικοποίηση ενός αρχικά καλοήθους νεοπλάσματος, υπάρχει και ένα πρωτοπαθές κακόηθες οστεοβλαστοκλάστωμα. Στην πραγματικότητα, ένας τέτοιος όγκος είναι ένας τύπος σαρκώματος οστεογενούς αιτιολογίας.
Η εντόπιση του κακοήθους οστεοβλαστοκλάστωμα είναι η ίδια όπως και στην καλοήθη εξεργασία. Η ακτινογραφία αποκαλύπτει μια καταστροφική εστία στον οστίτη ιστό χωρίς σαφή περιγράμματα. Η καταστροφή του φλοιώδους στρώματος είναι εκτεταμένη, συχνά παρατηρείται βλάστηση σε δομές μαλακών ιστών.
Σημάδια για τη διάκριση του κακοήθους οστεοβλαστοκλάστωμα από την οστεογενή μορφή του οστεοκλαστικού σαρκώματος:
- Η κυρίως ηλικιωμένη ηλικία των ασθενών.
- Λιγότερο έντονη συμπτωματολογία.
- Μια πιο ευνοϊκή μακροπρόθεσμη πρόγνωση.
Οστεοβλαστοκλάστωμα σε παιδιά
Το οστεοβλαστοκλάστωμα στην παιδική ηλικία είναι σπάνιο: υπάρχουν μόνο δύο ή τρεις περιπτώσεις ανά ένα εκατομμύριο παιδιά. Πρέπει να σημειωθεί ότι μεταξύ όλων των παιδιατρικών ασθενών, κυριαρχούν όσοι είναι άνω των 10-15 ετών.
Οι επιστήμονες δεν μπορούν να προσδιορίσουν την ακριβή αιτία του οστεοβλαστοκλάστωμα στα παιδιά. Πιθανώς, η παθολογία σχετίζεται με την έντονη ανάπτυξη του σώματος του παιδιού, καθώς και με έναν γενετικό παράγοντα.
Υπάρχουν επίσης ενδείξεις για πιθανές αιτίες όπως η έκθεση σε ραδιενέργεια (ιδιαίτερα η ακτινοθεραπεία), η χημειοθεραπεία (λήψη κυτταροστατικών). Πολλά χημειοθεραπευτικά φάρμακα μπορούν να καταστρέψουν το γενετικό υλικό των οστικών κυττάρων, γεγονός που οδηγεί στην ανάπτυξη καρκινογένεσης.
Επιπλέον, ο κίνδυνος εμφάνισης οστεοβλαστοκλάστωμα είναι υψηλότερος σε παιδιά με ορισμένες συγγενείς παθήσεις, όπως το αμφοτερόπλευρο ρετινοβλάστωμα ή το σύνδρομο Li-Fraumeni. Υπάρχει επίσης αιτιώδης σύνδεση με τη νόσο του Paget.
Είναι επίσης γνωστό ότι στη συντριπτική πλειοψηφία των παιδιών (περίπου 90%), οι γιατροί δεν είναι σε θέση να ανιχνεύσουν κανέναν από τους παράγοντες κινδύνου που αναφέρθηκαν παραπάνω.
Είναι δύσκολο να προβλεφθεί η πορεία του οστεοβλαστοκλάστωμα στην παιδική ηλικία, καθώς εξαρτάται από τα χαρακτηριστικά ενός συγκεκριμένου όγκου, την εντόπισή του, τον βαθμό εξάπλωσης κατά τη στιγμή της διάγνωσης, την έγκαιρη θεραπεία και την πληρότητα της αφαίρεσης του νεοπλάσματος.
Η ποιότητα της θεραπείας του οστεοβλαστοκλάστωμα έχει σημειώσει μεγάλη πρόοδο τις τελευταίες 2-3 δεκαετίες. Το θεραπευτικό πρωτόκολλο έχει συνδυαστεί και το ποσοστό ίασης έχει αυξηθεί σε περισσότερο από 70-80%. Ένα ευνοϊκό αποτέλεσμα μπορεί να θεωρηθεί εάν η καρκινική απόφυση αφαιρεθεί ριζικά χειρουργικά και το αποτέλεσμα εδραιωθεί με μια επαρκή αγωγή χημειοθεραπείας. Τα παιδιά με καλοήθη οστεοβλαστοκλάστωμα έχουν τις καλύτερες πιθανότητες ανάρρωσης.
Όταν ανακοινώνονται συγκεκριμένα στοιχεία για τους θεραπευμένους ασθενείς, βλέπουμε μόνο γενικά στοιχεία: καμία στατιστική δεν μπορεί να προβλέψει και να προσδιορίσει με ακρίβεια τις πιθανότητες για ένα συγκεκριμένο παιδί. Ο όρος «ανάρρωση» νοείται κυρίως ως «απουσία καρκινικής διαδικασίας στο σώμα», καθώς οι σύγχρονες θεραπευτικές προσεγγίσεις είναι σε θέση να διασφαλίσουν τη μακροπρόθεσμη απουσία υποτροπής. Ωστόσο, δεν πρέπει να ξεχνάμε την πιθανότητα ανεπιθύμητων παρενεργειών και όψιμων επιπλοκών. Επομένως, οποιαδήποτε θεραπεία, ανεξάρτητα από την πολυπλοκότητά της, θα πρέπει να συνεπάγεται μέτρα αποκατάστασης υψηλής ποιότητας. Επιπλέον, τα παιδιά εξακολουθούν να χρειάζονται ορθοπεδική φροντίδα για μεγάλο χρονικό διάστημα.
Έντυπα
Η ταξινόμηση των νεοπλασμάτων του οστικού ιστού είναι αρκετά ευρεία. Δίνεται κυρίως προσοχή στις διακυμάνσεις της κυτταρικής δομής και στα μορφολογικά χαρακτηριστικά της καρκινικής απόφυσης. Έτσι, οι όγκοι χωρίζονται σε δύο κατηγορίες:
- Οστεογενής (σχηματίζεται με βάση τα οστικά κύτταρα).
- Νεοστεογενής (σχηματίζεται στα οστά υπό την επίδραση άλλων κυτταρικών τύπων - για παράδειγμα, αγγειακών ή συνδετικών ιστών).
Το οστεοβλαστοκλάστωμα των οστών είναι κυρίως ένα καλοήθη νεόπλασμα. Ωστόσο, παρά ταύτα, συχνά έχει επιθετική ανάπτυξη, συμβάλλει στην καταστροφή και λέπτυνση των οστικών ιστών, γεγονός που καθιστά απαραίτητη τη χειρουργική επέμβαση. Ταυτόχρονα, το γιγαντοκυτταρικό οστεοβλαστοκλάστωμα μπορεί επίσης να είναι κακόηθες.
Ανάλογα με τις κλινικές και ακτινολογικές παραμέτρους και τη μορφολογική εικόνα, διακρίνονται τρεις βασικές μορφές οστεοβλαστοκλαστωμάτων:
- Η κυτταρική μορφή εντοπίζεται κυρίως σε ηλικιωμένους και χαρακτηρίζεται από αργή ανάπτυξη. Η διάγνωση αποκαλύπτει ένα παχύ, ογκώδες οίδημα, χωρίς τη δυνατότητα κλινικής οριοθέτησης της εστίας του όγκου από τις υγιείς οστικές ζώνες.
- Η κυστική μορφή, πρώτα απ 'όλα, εκδηλώνεται με πόνο. Ψηλαφικά, προσδιορίζεται το σύμπτωμα της "τραγανότητας της περγαμηνής". Οπτικά, παρατηρείται ένας οστέινος όγκος ομαλά κυρτής, θολωτής διαμόρφωσης.
- Η λυτική μορφή θεωρείται μια σπάνια παραλλαγή της παθολογίας, ανιχνεύεται κυρίως στην εφηβεία. Η διαδικασία του όγκου αναπτύσσεται αρκετά γρήγορα, ο ασθενής αρχίζει να ενοχλείται από τον πόνο, συμπεριλαμβανομένης της ψηλάφησης.
Ένας γιγαντοκυτταρικός όγκος μπορεί να σχηματιστεί σε σχεδόν οποιοδήποτε οστό του σκελετού, αν και τα σωληνοειδή οστά των άκρων, των πλευρών και της σπονδυλικής στήλης επηρεάζονται κάπως πιο συχνά. Το οστεοβλαστοκλάστωμα της κάτω γνάθου εμφανίζεται δύο φορές πιο συχνά από ό,τι στην άνω γνάθο. Ψηλαφητικά, παρατηρείται ένα πυκνό νεόπλασμα με μαλακωμένες ζώνες. Τα πιο συνηθισμένα παράπονα των ασθενών: η παρουσία ενός εξογκώματος που αιμορραγεί και δημιουργεί δυσφορία κατά τη μάσηση της τροφής. Καθώς το πρόβλημα εξελίσσεται, συμπληρώνεται από μειωμένη λειτουργία της κροταφογναθικής άρθρωσης. Μεταξύ των σωληνοειδών οστών, ο όγκος επηρεάζει συχνότερα το μηριαίο οστό και την κνήμη. Το οστεοβλαστοκλάστωμα του μηριαίου οστού βρίσκεται κυρίως σε άτομα μέσης ηλικίας. Η ασθένεια συνοδεύεται από μειωμένη λειτουργία της αντίστοιχης άρθρωσης, εμφανίζεται χωλότητα και το δέρμα πάνω από το νεόπλασμα καλύπτεται με έντονο αγγειακό μοτίβο.
Εκτός από την παραπάνω ταξινόμηση, υπάρχουν κεντρικές και περιφερειακές μορφές παθολογίας, αν και δεν υπάρχουν μορφολογικές διαφορές μεταξύ τους. Το περιφερικό οστεοβλαστοκλάστωμα έχει ουλική εντόπιση και η κεντρική μορφή αναπτύσσεται στο οστό και διακρίνεται από την παρουσία πολλαπλών αιμορραγιών σε αυτό (επομένως, η δεύτερη ονομασία του κεντρικού οστεοβλαστοκλάστωμα είναι ένας καφέ όγκος). Η εμφάνιση ενός καφέ χρώματος οφείλεται στην εναπόθεση ερυθροκυττάρων, τα οποία αποσυντίθενται με το σχηματισμό αιμοσιδεδίνης.
Τα κακοήθη νεοπλάσματα των οστών περνούν από τα ακόλουθα στάδια στην ανάπτυξή τους:
- Μια εστία Τ1 διαστάσεων 3-5 cm βρίσκεται εντός του οστού και ενός μυοπεριτονιακού τμήματος.
- Οι εστίες Τ2 δεν εκτείνονται περισσότερο από 10 cm κατά μήκος του οστού, αλλά δεν εκτείνονται πέρα από μία περιτονιακή θήκη.
- Οι εστίες Τ3 εγκαταλείπουν τα όρια μιας μυοπεριτονιακής θήκης και εξαπλώνονται σε μια γειτονική.
- Οι εστίες Τ4 εκφύονται από το δέρμα ή τους νευροαγγειακούς κορμούς.
Με παρόμοιο τρόπο, κατηγοριοποιείται ο βαθμός εμπλοκής των λεμφαδένων και η εξάπλωση των μεταστάσεων.
Επιπλοκές και συνέπειες
Μεταξύ των επιπλοκών του οστεοβλαστοκλάστωμα είναι οποιαδήποτε αύξηση της δραστηριότητας του νεοπλάσματος, η οποία συμβαίνει ιδιαίτερα συχνά στο πλαίσιο μιας μακράς περιόδου ηρεμίας. Σε ορισμένες τέτοιες περιπτώσεις, μιλάμε για κακοήθη εκφύλιση της καρκινικής διαδικασίας ή για την εξάπλωσή της σε ευαίσθητες κοντινές ανατομικές δομές:
- Η εξάπλωση στον νευρικό κορμό προκαλεί την εμφάνιση συνδρόμου νευροπαθητικού πόνου λόγω της επίδρασης στο νεύρο μεγάλου διαμετρήματος. Αυτός ο πόνος πρακτικά δεν εξαλείφεται μετά τη λήψη συμβατικών αναλγητικών, επομένως κυριολεκτικά εξαντλεί τον ασθενή.
- Η εξάπλωση στα αιμοφόρα αγγεία μπορεί να περιπλακεί από αιφνίδια μαζική αιμορραγία και σχηματισμό αιματώματος.
Δεν αποκλείονται επιπλοκές, οι οποίες συνοδεύονται από παραβίαση της λειτουργίας των κοντινών αρθρώσεων: η ανάπτυξη του οστεοβλαστοκλάστωμα σε μια τέτοια κατάσταση εμποδίζει την επαρκή λειτουργία του μυοσκελετικού μηχανισμού, γεγονός που οδηγεί σε περιορισμένο εύρος κίνησης και εμφάνιση συνδρόμου πόνου.
Οι πιο συχνές επιπλοκές του οστεοβλαστοκλάστωμα θεωρούνται τα παθολογικά κατάγματα στην πάσχουσα περιοχή. Το πρόβλημα εμφανίζεται ακόμη και με μικρή τραυματική επίδραση, καθώς ο οστίτης ιστός γίνεται εξαιρετικά εύθραυστος και ασταθής.
Επιπλέον, οι ειδικοί μιλούν επίσης για συγκεκριμένες γενικές και τοπικές ανεπιθύμητες ενέργειες που χαρακτηρίζουν το κακόηθες οστεοβλαστοκλάστωμα:
- Ο σχηματισμός απομακρυσμένων και κοντινών μεταστάσεων.
- Δηλητηρίαση του σώματος με προϊόντα αποσύνθεσης.
Εάν οι μεταστάσεις ανιχνευθούν κάποια στιγμή μετά τα αρχικά διαγνωστικά μέτρα, αυτό υποδηλώνει την αναποτελεσματικότητα της συνεχιζόμενης θεραπείας και την εξέλιξη του νεοπλάσματος.
Μια ξεχωριστή σειρά επιπλοκών είναι η εμφάνιση νέου όγκου ή γενικής παθολογίας λόγω χημειοθεραπείας ή ακτινοβολίας της οστικής εστίας του οστεοβλαστοκλάστωμα.
Διαγνωστικά οστεοβλαστοκλαστώματα
Οι διαγνωστικές μέθοδοι που χρησιμοποιούνται για την ανίχνευση οστεοβλαστοκλαστώματος περιλαμβάνουν:
- Κλινική, η οποία περιλαμβάνει εξωτερική εξέταση και ψηλάφηση της παθολογικά τροποποιημένης περιοχής.
- Ακτινογραφία (πρόσθια και πλάγια ακτινογραφία, εάν ενδείκνυται - στοχευμένη και πλάγια ακτινογραφία).
- Τομογραφική (χρησιμοποιώντας ηλεκτρονική ή μαγνητική τομογραφία).
- Ραδιοϊσότοπο;
- Μορφολογική, η οποία περιλαμβάνει ιστολογική, ιστοχημική, κυτταρολογική ανάλυση βιοϋλικού που λαμβάνεται κατά την παρακέντηση ή την τρεπανοβιοψία.
- Εργαστήριο.
Ο γιατρός μελετά προσεκτικά το ιστορικό της νόσου, προσδιορίζει τα πρώτα σημάδια, προσδιορίζει την εντόπιση και τον τύπο του συνδρόμου πόνου, τα χαρακτηριστικά του, λαμβάνει υπόψη τα αποτελέσματα προηγούμενων εξετάσεων και θεραπευτικών διαδικασιών, αξιολογεί τη δυναμική της γενικής κατάστασης του ασθενούς. Εάν υπάρχει υποψία για παθολογία μακρών σωληνοειδών οστών, ο ειδικός δίνει προσοχή στην παρουσία οιδήματος, περιορισμού της κίνησης στην πιο στενή άρθρωση, καθώς και στην παρουσία νευρολογικών συμπτωμάτων, μυϊκής αδυναμίας και υποτροφίας. Είναι σημαντικό να εξεταστούν προσεκτικά τα εσωτερικά όργανα για πιθανή εξάπλωση μεταστάσεων σε αυτά.
Όλοι οι ασθενείς υποβάλλονται σε γενικές εξετάσεις αίματος και ούρων με προσδιορισμό πρωτεΐνης και κλασμάτων πρωτεΐνης, φωσφόρου και ασβεστίου, σιαλικών οξέων. Είναι επίσης απαραίτητο να προσδιοριστεί η ενζυμική δράση των φωσφατασών, να διεξαχθεί μια δοκιμασία ορισμού, να μελετηθεί ο δείκτης της C-αντιδρώσας πρωτεΐνης. Εάν είναι απαραίτητο να διαφοροποιηθεί το οστεοβλαστοκλάστωμα από το μύωμα, ο ασθενής υποβάλλεται σε εξέταση ούρων για την παρουσία παθολογικής πρωτεΐνης Bence-Jones.
Η ακτινολογική διάγνωση είναι θεμελιώδης για τη διάγνωση του οστεοβλαστοκλαστώματος. Υποχρεωτική εξέταση και στοχευμένη ακτινογραφία, υψηλής ποιότητας τομογραφία, που επιτρέπουν τη διευκρίνιση της θέσης, του τύπου της παθολογικής εστίας, της εξάπλωσής της σε άλλους ιστούς και όργανα. Χάρη στην αξονική τομογραφία, είναι δυνατό να διευκρινιστεί η κατάσταση των μαλακών ιστών και των λεπτότερων οστικών δομών στο απαραίτητο επίπεδο, να εντοπιστούν βαθιές εστίες παθολογικής καταστροφής, να περιγραφούν οι παράμετροί τους εντός των οστικών ορίων, να προσδιοριστεί ο βαθμός βλάβης στους περιβάλλοντες ιστούς.
Ταυτόχρονα, η μαγνητική τομογραφία θεωρείται η πιο ενημερωτική διαγνωστική διαδικασία, η οποία έχει πολλά πλεονεκτήματα σε σχέση με την ακτινογραφία και την αξονική τομογραφία. Η μέθοδος σας επιτρέπει να εξετάσετε ακόμη και τα λεπτότερα στρώματα ιστών, σχηματίζοντας μια εικόνα παθολογικού chag χρησιμοποιώντας μια χωρική τρισδιάστατη εικόνα.
Η υποχρεωτική ενόργανη διάγνωση αντιπροσωπεύεται από μορφολογικές μελέτες. Αξιολογείται βιοϋλικό, το οποίο λαμβάνεται κατά την αναρρόφηση και την τρεπανοβιοψία ή κατά την εκτομή οστικών τμημάτων μαζί με το νεόπλασμα. Η βιοψία παρακέντησης πραγματοποιείται με τη χρήση ειδικών βελόνων και ακτινολογικού ελέγχου.
Τα ακόλουθα ακτινογραφικά σημεία θεωρούνται τυπικά του οστεοβλαστοκλάστωμα:
- Περιορισμός πορώδους;
- Ομοιογένεια της οστικής λύσης στον τύπο της λεπτής τραβεκουλίωσης.
- Η παρουσία ψευδοκυστικών διαυγάσεων που έχουν τη δομή ιδιόμορφων "σαπουνόφουσκων".
Αυτή η ακτινολογική εικόνα συνοδεύεται από την απουσία πρωτοπαθούς ή δευτεροπαθούς αντιδραστικής οστεοδιαμορφωτικής περιόστωσης. Ανιχνεύεται λέπτυνση και ατροφία του φλοιώδους στρώματος.
Ο κακοήθης τύπος οστεοβλαστοκλάστωμα ως αποτέλεσμα της έντονης αγγειακής βλάστησης συνεπάγεται αύξηση της φλεβικής στάσης. Οι αγγειακές αλλαγές έχουν την εμφάνιση νεοπλάσματος με άφθονη αγγείωση.
Διαφορική διάγνωση
Μερικές φορές είναι πολύ δύσκολο να εντοπιστεί το οστεοβλαστοκλάστωμα. Προβλήματα προκύπτουν κατά τη διαφορική διάγνωση της νόσου με οστεογενές σάρκωμα και οστικές κύστεις σε ασθενείς διαφορετικών ηλικιών. Σύμφωνα με στατιστικά στοιχεία, σε περισσότερο από 3% των περιπτώσεων το οστεοβλαστοκλάστωμα εκλήφθηκε λανθασμένα ως οστεογενές σάρκωμα και σε σχεδόν 14% των περιπτώσεων - ως οστική κύστη.
Ο πίνακας συνοψίζει τα κύρια σημάδια αυτών των παθολογιών:
Δείκτες |
Οστεοβλαστοκλάστωμα |
Οστεογενές οστεοπλαστικό σάρκωμα |
Κύστη οστών |
Η πιο συχνή ηλικία εμφάνισης |
20 έως 30 ετών |
20 έως 26 ετών |
Παιδιά κάτω των 14 ετών |
Τοποθεσία |
Επιμεταφυσιακή περιοχή |
Επιμεταφυσιακή περιοχή |
Περιοχή μεταδιάφυσης |
Αναδιάρθρωση των οστών |
Έντονη ασύμμετρη διόγκωση. |
Μικρή εγκάρσια διαστολή |
Μια εξόγκωση σε σχήμα ατράκτου. |
Διαμόρφωση της καταστροφικής εστίασης |
Τα περιγράμματα είναι καθαρά |
Τα περιγράμματα είναι θολά, δεν υπάρχει σαφήνεια |
Τα περιγράμματα είναι καθαρά |
Η κατάσταση του σπονδυλικού σωλήνα |
Καλύπτεται από πλάκα κλεισίματος |
Ανοιχτό στα όρια με το νεόπλασμα |
Καμία αλλαγή. |
Κατάσταση του φλοιώδους στρώματος |
Λεπτό, ινώδες, ασυνεχές. |
Αραίωση, καταστροφή |
Λεπτό, επίπεδο |
Φαινόμενα σκλήρυνσης |
Ατυπος |
Παρόν |
Ατυπος |
Περιοστική αντίδραση |
Απών |
Παρουσιάζεται με τρόπο τύπου "περιοστικού γείσου" |
Απών |
Η κατάσταση της επίφυσης |
Το έλασμα είναι λεπτό, κυματιστό. |
Στο αρχικό στάδιο, μέρος της επίφυσης παραμένει άθικτο |
Καμία αλλαγή. |
Κοντινό τμήμα οστών |
Καμία αλλαγή. |
Σημάδια οστεοπόρωσης |
Καμία αλλαγή. |
Η υποχρεωτική προσοχή απαιτεί δείκτες όπως η ηλικία του ασθενούς, η διάρκεια της παθολογίας, η θέση της προσβεβλημένης εστίασης, άλλες αναμνηστικές πληροφορίες που αναφέρονται στον πίνακα.
Τα ακόλουθα διαγνωστικά σφάλματα είναι τα πιο συνηθισμένα, όταν το οστεοβλαστοκλάστωμα συγχέεται με τέτοιες παθολογικές διεργασίες:
- Ανευρυσματική κύστη (εντοπισμένη στη διάφυση ή τη μετάφυση μακρών σωληνοειδών οστών).
- Μονοαξονικός τύπος ινώδους οστεοδυσπλασίας (εκδηλώνεται κυρίως στην παιδική ηλικία, συνοδεύεται από καμπυλότητα των οστών χωρίς οστική μπαλονιά).
- Υπερπαραθυρεοειδική οστεοδυστροφία (δεν υπάρχει σαφής οριοθέτηση της εστίας από την υγιή οστική περιοχή, καμία σαφής οστική διόγκωση)
- Μονή καρκινική οστική μετάσταση (χαρακτηριζόμενη από καταστροφικές εστίες με καμπύλα "φαγωμένα" περιγράμματα).
Είναι σημαντικό να έχουμε κατά νου ότι το καλοήθη οστεοβλαστοκλάστωμα μπορεί πάντα να μετατραπεί και να γίνει κακόηθες. Τα αίτια της κακοήθειας δεν έχουν ακόμη προσδιοριστεί με ακρίβεια, αλλά οι επιστήμονες πιστεύουν ότι το τραύμα και οι ορμονικές αλλαγές (π.χ. κατά τη διάρκεια της εγκυμοσύνης) συμβάλλουν σε αυτήν. Σύμφωνα με ορισμένες παρατηρήσεις, κακοήθεια έχει επίσης συμβεί με επαναλαμβανόμενες σειρές ακτινοθεραπειών εξ αποστάσεως.
Συμπτώματα οστεοποίησης:
- Το νεόπλασμα αρχίζει να αναπτύσσεται ταχέως.
- Ο πόνος χειροτερεύει.
- Το μέγεθος της καταστροφικής εστίας αυξάνεται και η κυτταρο-τραβεκουλική φάση μεταβαίνει στη λυτική φάση.
- Το φλοιώδες στρώμα αποσυντίθεται.
- Τα περιγράμματα της καταστροφικής εστίασης γίνονται ασαφή.
- Η πλάκα ασφάλισης καταρρέει.
- Υπάρχει μια περιοστική αντίδραση.
Κατά τη διαδικασία διαφοροποίησης του πρωτοπαθούς κακοήθους νεοπλάσματος (οστεογενές οστεοκλαστικό σάρκωμα) και του κακοήθους οστεοβλαστοκλάστωμα, δίνεται ιδιαίτερη προσοχή στη διάρκεια της παθολογίας, στην αξιολόγηση της ακτινολογικής εικόνας σε δυναμική. Στην ακτινογραφία του πρωτοπαθούς κακοήθους νεοπλάσματος δεν υπάρχει οστική προεξοχή τυπική για το οστεοβλαστοκλάστωμα, δεν υπάρχουν οστικές γέφυρες, μπορεί να ανιχνευθεί σκληρωμένη περιοχή με δυσδιάκριτα περιγράμματα. Στην κακοήθεια, ωστόσο, υπάρχει συχνά μια μικρή περιοχή της πλάκας κλεισίματος, η οποία παλιά χρησίμευε ως φραγμός στο υγιές οστικό τμήμα.
Ποιος θα επικοινωνήσει;
Θεραπεία οστεοβλαστοκλαστώματα
Η μόνη σωστή θεραπεία για ασθενείς με οστεοβλαστοκλάστωμα είναι η χειρουργική επέμβαση. Η πιο ήπια παρέμβαση λαμβάνει χώρα στα αρχικά στάδια ανάπτυξης της καρκινικής απόφυσης και συνίσταται στην εκτομή των προσβεβλημένων ιστών με περαιτέρω πλήρωση της κοιλότητας με μόσχευμα. Το μόσχευμα λαμβάνεται από ένα άλλο υγιές οστό του ασθενούς. Αυτή η παρέμβαση είναι η πιο ευνοϊκή και λιγότερο τραυματική, ωστόσο, σε ορισμένες περιπτώσεις είναι και λιγότερο ριζική. Η εκτομή του προσβεβλημένου οστικού θραύσματος μαζί με το νεόπλασμα θεωρείται μια πιο αξιόπιστη μέθοδος, η οποία μειώνει την πιθανότητα επανεμφάνισης του όγκου στο ελάχιστο.
Εάν πρόκειται για παραμελημένο οστεοβλαστοκλάστωμα μεγάλου μεγέθους, ιδιαίτερα επιρρεπές σε κακοήθεια ή ήδη κακοήθη, συχνά εξετάζεται ο μερικός ή πλήρης ακρωτηριασμός του άκρου.
Γενικά, η τακτική της χειρουργικής θεραπείας για το οστεοβλαστοκλάστωμα επιλέγεται ανάλογα με την εντόπιση, την εξάπλωση και την επιθετικότητα της παθολογικής εστίας.
Εάν ο όγκος επηρεάζει τα μακρά σωληνωτά οστά, τότε συνιστάται να δοθεί προσοχή σε αυτούς τους τύπους χειρουργικών επεμβάσεων:
- Εκτομή ακμής με αλλοπλαστική ή αυτοπλαστική για καλοήθη, καθυστερημένη απόφυση, εστίες με κυτταρική δομή και στην περιφέρεια της επιμεταφύσεως. Στερέωση με μεταλλικές βίδες.
- Όταν το κυτταρικό οστεοβλαστοκλάστωμα εξαπλώνεται στο μέσο της διαμέτρου του οστού, τα δύο τρίτα του κονδύλου, εν μέρει της διάφυσης και της αρθρικής επιφάνειας αφαιρούνται. Το έλλειμμα γεμίζεται με αλλομόσχευμα αρθρικού χόνδρου. Στερεώνεται σταθερά με μπουλόνια και βίδες.
- Σε περίπτωση φθοράς της επιμεταφύσεως σε όλο το μήκος ή παθολογικού κατάγματος, χρησιμοποιούνται τακτικές όπως η τμηματική εκτομή με αρθρική εκτομή και η πλήρωση του ελαττώματος με αλλομόσχευμα. Στερεώνεται με τσιμεντένια ράβδο.
- Σε περίπτωση παθολογικού κατάγματος και κακοήθειας οστεοβλαστοκλάστωμα στην εγγύς μηριαία περιοχή, πραγματοποιείται ολική αρθροπλαστική ισχίου.
- Σε περίπτωση εκτομής των άκρων στην αρθρική ζώνη του γόνατος, χρησιμοποιείται η τεχνική της μεταμόσχευσης αλλοπολυσούχων ουσιών με στερέωση. Η ολική ενδοπρόθεση με εκτεταμένο στέλεχος τιτανίου προτιμάται συχνά για να διασφαλιστεί η επακόλουθη ακτινοθεραπεία.
- Εάν η παθολογική εστία εντοπίζεται στο περιφερικό άκρο της κνήμης, πραγματοποιείται εκτομή με οστικοπλαστική αρθρόδεση ποδοκνημικής. Εάν επηρεάζεται ο αστράγαλος, αυτός εκτοπίζεται με αρθρόδεση έκτασης.
- Σε βλάβες της αυχενικής μοίρας της σπονδυλικής στήλης, πραγματοποιείται πρόσθια πρόσβαση στους σπονδύλους C1 και C2. Προτιμάται η πρόσθια-πλάγια πρόσβαση. Στο επίπεδο Th1-Th2, χρησιμοποιείται πρόσθια πρόσβαση με λοξή στερνοτομή στον τρίτο μεσοπλεύριο χώρο (τα αγγεία μετατοπίζονται προσεκτικά προς τα κάτω). Εάν ο όγκος επηρεάζει τα σώματα 3-5 θωρακικών σπονδύλων, πραγματοποιείται πρόσθια-πλάγια πρόσβαση με εκτομή της τρίτης πλευράς. Η ωμοπλάτη μετατοπίζεται προς τα πίσω χωρίς να αποκόπτεται το μυϊκό σύστημα. Εάν το οστεοβλαστοκλάστωμα βρίσκεται στην θωρακοοσφυϊκή περιοχή μεταξύ Th11 και L2, η επέμβαση εκλογής είναι η δεξιά θωρακοφρενολουμποτομή. Η πρόσβαση στο πρόσθιο τμήμα των 3 άνω σπονδύλων του ιερού οστού είναι πιο δύσκολη. Συνιστάται πρόσθια-πλάγια οπισθοπεριτοναϊκή πρόσβαση δεξιά με προσεκτική παροχέτευση των αγγειακών στελεχών και του ουρητήρα.
- Εάν τα σπονδυλικά σώματα έχουν υποστεί σοβαρή καταστροφή ή η παθολογία έχει εξαπλωθεί στην περιοχή της καμάρας στη θωρακική και οσφυοϊερή μοίρα της σπονδυλικής στήλης, τότε σε αυτή την περίπτωση πραγματοποιείται διαπεδική-διαστρωματική στερέωση της σπονδυλικής στήλης, μετά την οποία οι κατεστραμμένοι σπόνδυλοι αφαιρούνται με περαιτέρω αυτοπλαστική.
- Εάν ανιχνευθεί καλοήθης μορφή οστεοβλαστοκλάστωμα στο μέτωπο και στο ισχιακό οστό, το παθολογικά αλλοιωμένο τμήμα αφαιρείται εντός υγιών ιστών, χωρίς οστικό μόσχευμα. Εάν επηρεάζεται το δάπεδο και η οροφή της κοτύλης, πραγματοποιείται εκτομή με περαιτέρω οστικό μόσχευμα για την αντικατάσταση του ελαττώματος, με στερέωση με σφιγκτήρες σπογγώδους ιστού.
- Εάν επηρεαστεί το λαγόνιο, το στήθος ή το ισχιακό οστό, πραγματοποιείται αλλοπλαστική με δομικό αλλομόσχευμα, οστεοσύνθεση μοσχεύματος, εισαγωγή πλαστικού με βάση το τσιμέντο και επανατοποθέτηση της προσθετικής κεφαλής σε τεχνητή κοιλότητα.
- Εάν επηρεαστούν το ιερό οστό και το L2, πραγματοποιείται παρέμβαση δύο σταδίων, η οποία περιλαμβάνει εκτομή με οπίσθια πρόσβαση του παθολογικά αλλοιωμένου κάτω ιερού θραύσματος (έως το S2 ), διαπεδική οστεοσύνθεση και αφαίρεση του νεοπλάσματος από την πρόσθια πλευρά με οπισθοπεριτοναϊκή μέθοδο με οστικό μόσχευμα.
Σε κάθε συγκεκριμένη περίπτωση, ο γιατρός καθορίζει την καταλληλότερη μέθοδο χειρουργικής επέμβασης, συμπεριλαμβανομένης της εξέτασης της δυνατότητας εφαρμογής της τελευταίας τεχνολογίας για τη βελτίωση των αποτελεσμάτων της θεραπείας και τη διασφάλιση της φυσιολογικής ποιότητας ζωής του ασθενούς.
Πρόληψη
Δεν υπάρχει ειδική πρόληψη του οστεοβλαστοκλαστώματος. Πρώτα απ 'όλα, αυτό οφείλεται στην ανεπαρκή μελέτη των αιτιών ανάπτυξης τέτοιων όγκων. Πολλοί ειδικοί τονίζουν την πρόληψη του τραύματος στο οστικό σύστημα μεταξύ των κύριων προληπτικών σημείων. Ωστόσο, δεν υπάρχουν στοιχεία για την άμεση επίδραση του τραύματος στο σχηματισμό οστικών νεοπλασμάτων και το τραύμα σε πολλές περιπτώσεις εφιστά μόνο την προσοχή στην υπάρχουσα διαδικασία του όγκου και δεν έχει προφανή σημασία στην προέλευση της παθολογικής εστίας, αλλά ταυτόχρονα μπορεί να συμβάλει στην ανάπτυξή της.
Δεν πρέπει να ξεχνάμε ότι το οστεοβλαστοκλάστωμα σχηματίζεται συχνά σε οστά που έχουν προηγουμένως εκτεθεί σε ιονίζουσα ακτινοβολία - για παράδειγμα, για τη θεραπεία άλλων καρκινικών διεργασιών. Τα ραδιοεπαγόμενα νεοπλάσματα εμφανίζονται συνήθως όχι νωρίτερα από 3 χρόνια μετά την έκθεση στην ακτινοβολία.
Τα μη ειδικά προληπτικά μέτρα περιλαμβάνουν:
- Εξάλειψη κακών συνηθειών.
- Ακολουθώντας έναν υγιεινό τρόπο ζωής.
- Ποιοτική και βιώσιμη διατροφή;
- Μέτρια τακτική σωματική δραστηριότητα.
- Πρόληψη τραυματισμών, έγκαιρη θεραπεία οποιωνδήποτε παθολογικών διεργασιών στο σώμα, σταθεροποίηση της ανοσίας.
Πρόβλεψη
Παθολογικά κατάγματα εμφανίζονται συχνά στην προσβεβλημένη περιοχή του οστικού ιστού. Σε αυτή την περίπτωση, τα καλοήθη νεοπλάσματα, υπό την προϋπόθεση ότι χρησιμοποιείται μια ριζική μέθοδος θεραπείας, έχουν ευνοϊκή πρόγνωση, αν και δεν αποκλείεται η πιθανότητα υποτροπών και κακοήθειας της παθολογικής εστίας. Δεν αποκλείεται μια δυσμενής έκβαση του καλοήθους οστεοβλαστοκλάστωμα εάν η εστία χαρακτηρίζεται από ενεργό ανάπτυξη και έντονη καταστροφή των οστών. Ένας τέτοιος όγκος μπορεί να καταστρέψει γρήγορα ένα ολόκληρο τμήμα των οστών, γεγονός που συνεπάγεται την ανάπτυξη ενός παθολογικού κατάγματος και σημαντική εξασθένηση της οστικής λειτουργίας. Τέτοιοι ασθενείς συχνά αντιμετωπίζουν προβλήματα με τη χειρουργική αντικατάσταση του ελαττώματος του οστικού ιστού και αναπτύσσονται επιπλοκές που σχετίζονται με τη μη επούλωση του κατάγματος.
Το μέσο ποσοστό πενταετούς επιβίωσης για όλες τις παραλλαγές κακοήθων οστεοβλαστοκλαστωμάτων τόσο σε παιδιά όσο και σε ενήλικες είναι 70%, το οποίο μπορεί να θεωρηθεί αρκετά καλό. Ως εκ τούτου, μπορούμε να συμπεράνουμε ότι σε πολλές περιπτώσεις τέτοια νεοπλάσματα θεραπεύονται με αρκετή επιτυχία. Φυσικά, σημεία όπως ο τύπος της καρκινικής διαδικασίας, το στάδιο, ο βαθμός της βλάβης και η κακοήθεια έχουν επίσης μεγάλη σημασία.
Προφανώς, το κακόηθες οστεοβλαστοκλάστωμα αποτελεί τη μεγαλύτερη απειλή. Σε αυτή την περίπτωση, μπορούμε να μιλήσουμε για ευνοϊκή πρόγνωση μόνο σε περιπτώσεις έγκαιρης ανίχνευσης, προσβάσιμης χειρουργικής εντόπισης, ευαισθησίας της εστίας σε χημειοπροληπτικούς παράγοντες και ακτινοθεραπείας.

