Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Κονταγγειώδες μαλάκιο
Τελευταία επισκόπηση: 04.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Αιτίες κονταγιόκοκκος
Ο αιτιολογικός παράγοντας της νόσου είναι ο ιός της μολυσματικής μαλάκιο, ο οποίος θεωρείται παθογόνος μόνο για τον άνθρωπο και μεταδίδεται είτε μέσω άμεσης επαφής (σε ενήλικες - συχνά κατά τη σεξουαλική επαφή) είτε έμμεσα μέσω της χρήσης κοινών ειδών υγιεινής (πετσέτες, σφουγγάρια, πετσέτες κ.λπ.).
Η περίοδος επώασης ποικίλλει από αρκετές εβδομάδες έως αρκετούς μήνες. Μερικές φορές η ασθένεια εμφανίζεται σε άτομα με μειωμένη ανοσία, σοβαρές συστηματικές ασθένειες.
Ο ιός (MCV) είναι ένας μη ταξινομημένος τύπος ιού της ευλογιάς. Η ασθένεια είναι ευρέως διαδεδομένη και επηρεάζει μόνο τους ανθρώπους. Τα παιδιά κάτω του ενός έτους σπάνια αρρωσταίνουν, πιθανώς λόγω της ανοσίας που αποκτούν από τη μητέρα και της μακράς περιόδου επώασης.
Σύμφωνα με πολυάριθμες παρατηρήσεις, το molluscum contagiosum είναι πιο συχνό σε ασθενείς που πάσχουν από ατοπική δερματίτιδα και έκζεμα. Αυτό οφείλεται τόσο στη μειωμένη αντιδραστικότητα του δέρματος όσο και στη μακροχρόνια χρήση τοπικών στεροειδών. Ασυνήθιστα εκτεταμένα εξανθήματα έχουν παρατηρηθεί σε ασθενείς με σαρκοείδωση, σε ασθενείς που λαμβάνουν ανοσοκατασταλτική θεραπεία και σε ασθενείς που έχουν μολυνθεί από τον ιό HIV. Έτσι, η κυτταρική ανοσία έχει μεγάλη σημασία στην εμφάνιση και την ανάπτυξη της μολυσματικής διαδικασίας.
Παθογένεση
Οι σύνδεσμοι παθογένεσης δεν έχουν μελετηθεί επαρκώς, αλλά ο καθοριστικός ρόλος παίζει η διαταραχή του επιδερμικού αυξητικού παράγοντα. Ο ιός διεισδύει στα κερατινοκύτταρα της βασικής στιβάδας της επιδερμίδας και αυξάνει σημαντικά τον ρυθμό κυτταρικής διαίρεσης. Στη συνέχεια, στην ακανθώδη στιβάδα, υπάρχει μια ενεργή συσσώρευση ιικού DNA. Ως αποτέλεσμα, σχηματίζεται ένα οζίδιο, στο κέντρο του οποίου συμβαίνει καταστροφή και αποσύνθεση των επιδερμικών κυττάρων, ενώ τα κύτταρα της βασικής στιβάδας δεν επηρεάζονται. Έτσι, το κεντρικό τμήμα του οζιδίου αντιπροσωπεύεται από υπολείμματα που περιέχουν υαλώδη σώματα (σώματα μαλακίων) με διάμετρο περίπου 25 μm, τα οποία, με τη σειρά τους, περιέχουν μάζες ιικού υλικού. Οι φλεγμονώδεις αλλαγές στο χόριο είναι ασήμαντες ή απουσιάζουν, αλλά στην περίπτωση μακροχρόνιων στοιχείων μπορούν να αντιπροσωπευτούν από μια χρόνια κοκκιωματώδη διήθηση.
Πώς μεταδίδεται το molluscum contagiosum;
Το Molluscum contagiosum μεταδίδεται μέσω άμεσης επαφής με τραυματισμένο δέρμα ή μολυσμένα αντικείμενα. Οι κύριοι τρόποι μετάδοσης του molluscum contagiosum είναι:
- Ο κύριος τρόπος μετάδοσης του molluscum contagiosum είναι μέσω της άμεσης σωματικής επαφής με ένα μολυσμένο άτομο. Αυτό μπορεί να περιλαμβάνει επαφή δέρματος με δέρμα με το εξάνθημα, επαφή χέρι με χέρι, φιλί ή σεξουαλική επαφή.
- Κοινά αντικείμενα: Ο ιός της μολυσματικής τέρμινθος μπορεί επίσης να μεταδοθεί μέσω κοινόχρηστων αντικειμένων, όπως πετσέτες, ρούχα, παιχνίδια, πισίνες ή ντους, που έχουν χρησιμοποιηθεί από μολυσμένα άτομα. Ο ιός μπορεί να παραμείνει σε αυτά τα αντικείμενα και να μεταδοθεί σε άλλα άτομα όταν χρησιμοποιούνται.
- Ξύσιμο και τραύμα: Οι προσβεβλημένες περιοχές του δέρματος μπορούν να γίνουν πηγή του ιού μέσω μηχανικής δράσης, όπως το ξύσιμο, το ξύσιμο ή η αφαίρεση του εξανθήματος. Αυτό μπορεί να οδηγήσει στην εξάπλωση του ιού σε άλλες περιοχές του δέρματος.
- Αυτομόλυνση: Σε σπάνιες περιπτώσεις, το molluscum contagiosum μπορεί να εξαπλωθεί από το ένα μέρος του σώματος στο άλλο στο ίδιο άτομο. Αυτό μπορεί να συμβεί εάν το μολυσμένο δέρμα έρθει σε επαφή με υγιές δέρμα.
Είναι σημαντικό να τονιστεί ότι το molluscum contagiosum μπορεί εύκολα να μεταδοθεί, ειδικά μεταξύ των παιδιών και σε καταστάσεις όπου οι άνθρωποι βρίσκονται κοντά ο ένας στον άλλον ή χρησιμοποιούν κοινά είδη υγιεινής. Επομένως, είναι σημαντικό να ακολουθείτε τις προφυλάξεις υγιεινής και να αποφεύγετε την άμεση επαφή με το προσβεβλημένο δέρμα για να αποτρέψετε τη μετάδοση του ιού.
Συμπτώματα κονταγιόκοκκος
Το Molluscum contagiosum έχει περίοδο επώασης από 14 ημέρες έως 6 μήνες. Το εξάνθημα αντιπροσωπεύεται από λαμπερές ημισφαιρικές βλατίδες με μαργαριταρένιο εσοχή στο κέντρο. Αυξάνοντας αργά σε μέγεθος, η βλατίδα μπορεί να φτάσει τα 5-10 mm σε διάμετρο σε 6-12 εβδομάδες. Σε μεμονωμένες αλλοιώσεις, η διάμετρος της βλατίδας φτάνει σε σημαντικά μεγέθη. Μετά από τραυματισμό ή αυθόρμητα, μετά από αρκετούς μήνες, οι βλατίδες μπορούν να πυώσουν και να ελκωθούν. Συνήθως, μετά από 6-9 μήνες, το εξάνθημα υποχωρεί αυθόρμητα, αλλά ορισμένα επιμένουν έως και 3-4 χρόνια. Το εξάνθημα εντοπίζεται συχνότερα στο πρόσωπο, τον λαιμό, τον κορμό, ειδικά στις μασχάλες, με εξαίρεση τις σεξουαλικά μεταδιδόμενες λοιμώξεις, όταν συνήθως επηρεάζεται η πρωκτογεννητική περιοχή. Στοιχεία μπορούν επίσης να εντοπιστούν στο τριχωτό της κεφαλής, τα χείλη, τη γλώσσα, τον βλεννογόνο των μάγουλων, σε οποιοδήποτε μέρος του δέρματος, συμπεριλαμβανομένης μιας άτυπης εντόπισης - το δέρμα των πέλματος. Οι βλατίδες μπορούν να εντοπιστούν σε ουλές, τατουάζ.
Στα σημεία εισαγωγής του ιού, εμφανίζονται μεμονωμένα ή πολλαπλά, πυκνά, λαμπερά, ανώδυνα, ροζ ή γκριζωπό-κίτρινα οζίδια, το μέγεθος των οποίων ποικίλλει από έναν κόκκο κεχρί έως ένα μπιζέλι. Υπάρχει μια χαρακτηριστική κοιλότητα στο κέντρο του στοιχείου. Στα παιδιά, εντοπίζονται συχνότερα στο πρόσωπο, τον λαιμό, το πίσω μέρος των χεριών και μπορούν να είναι τυχαία διάσπαρτα σε ολόκληρο το δέρμα ή να ομαδοποιούνται σε ξεχωριστές εστίες.
Σε παιδιά κάτω των 10 ετών, το molluscum contagiosum εντοπίζεται συχνότερα στο πρόσωπο. Εδώ, τα εξανθήματα εντοπίζονται συχνότερα στα βλέφαρα, ιδιαίτερα κατά μήκος της γραμμής των βλεφαρίδων, γύρω από τα μάτια, στη μύτη και γύρω από αυτήν, στα μάγουλα, στο πηγούνι. Εκτός από το πρόσωπο, επηρεάζονται συχνά και άλλες περιοχές - η υπογνάθια, ο λαιμός, το στήθος, τα άνω άκρα, ο κορμός, τα εξωτερικά γεννητικά όργανα κ.λπ.
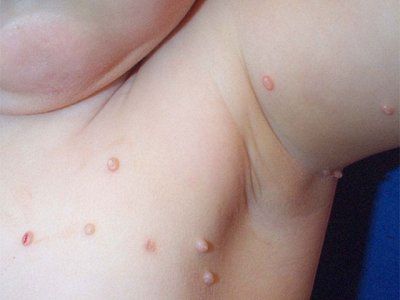
Εάν στα παιδιά η συχνή εντόπιση στο πρόσωπο (περίπου το 1/2 όλων των περιπτώσεων) είναι εξηγήσιμη και αποτελεί συχνό φαινόμενο, τότε το molluscum contagiosum στους ενήλικες σπάνια εντοπίζεται στο πρόσωπο και θεωρείται αποτέλεσμα εξασθενημένης ανοσίας (ατοπία, ανοσοκατασταλτική θεραπεία, AIDS κ.λπ.). Οι ενήλικες θεωρούνται άνοσοι στον ιό, επομένως η ταχεία εξάπλωσή του στο δέρμα, ειδικά στο πρόσωπο, καθώς και η εμφάνιση άτυπων μορφών υποδηλώνουν επίκτητη ανοσοανεπάρκεια. Σε τέτοιες περιπτώσεις, είναι απαραίτητο να διευκρινιστεί το ιστορικό, να διεξαχθούν οι απαραίτητες μελέτες (συμπεριλαμβανομένης της λοίμωξης από HIV) για να διευκρινιστεί η παθογένεση.
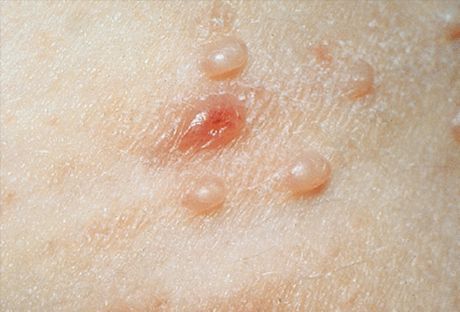
Σε τυπικές περιπτώσεις, τα κύρια στοιχεία του εξανθήματος είναι μη φλεγμονώδη, ημιδιαφανή οζίδια, υπόλευκο-ματ, χρώματος σάρκας ή κιτρινωπού-ροζ, στο μέγεθος μιας κεφαλής καρφίτσας ή ενός κόκκου κεχρί. Πιο συχνά, υπάρχουν πολλά τέτοια στοιχεία, βρίσκονται σε μικρές ομάδες, ασύμμετρα και δεν προκαλούν υποκειμενικές αισθήσεις. Τα μικρά στοιχεία δεν εμφανίζουν ομφαλικές κοιλότητες στο κέντρο και θυμίζουν πολύ τα μίλια ή νεαρές μορφές επίπεδων κονδυλωμάτων. Ο αριθμός και το μέγεθος αυξάνονται αργά και φτάνουν σε ένα μέσο μέγεθος μπιζελιού. Τέτοια στοιχεία έχουν ημισφαιρικό σχήμα, μια χαρακτηριστική κοιλότητα στο κέντρο και μια πυκνή υφή. Όταν πιέζεται το οζίδιο από τα πλάγια με τσιμπιδάκι, απελευθερώνεται μια υπόλευκη, μαλακή μάζα από την ομφαλική κοιλότητα, που αποτελείται από κερατινοποιημένα επιδερμικά κύτταρα, σωμάτια μαλακίων και λίπος. Αυτό βοηθά στην κλινική και μικροσκοπική διάγνωση.
Οι κλινικές εκδηλώσεις στο πρόσωπο μπορεί να είναι αρκετά ποικίλες και να μοιάζουν με ορισμένες άλλες δερματοπάθειες με παρόμοιες εκδηλώσεις. Εκτός από τα τυπικά στοιχεία που περιγράφονται παραπάνω, μπορούν επίσης να συναντηθούν άτυπες μορφές. Σε περιπτώσεις όπου ένα μεμονωμένο στοιχείο φτάνει σε μέγεθος 1 cm ή περισσότερο, παρατηρείται μια γιγαντιαία μορφή παρόμοια με κύστη. Ορισμένα στοιχεία (συνήθως γιγάντια) ελκώνονται και μοιάζουν με κερατοακάνθωμα, ελκωμένο βασιλίωμα ή πλακώδες καρκίνο του δέρματος. Μεμονωμένα στοιχεία μπορεί να φλεγμονώσουν, να πυώσουν, επομένως να αλλάξουν την εμφάνισή τους και να γίνουν παρόμοια με ακμή (ακνεϊκή), στοιχεία ανεμοβλογιάς (ανεμοβλογιάς), θυλακίτιδα (θυλακιώδης) ή δοθιήνα (δοθιήνα). Τέτοιες κλινικές μορφές παρουσιάζουν ορισμένες δυσκολίες στη διάγνωση. Η ταυτόχρονη παρουσία τυπικών οζιδίων διευκολύνει τη διάγνωση. Η πυώδης εμφάνιση συνήθως καταλήγει σε αυθόρμητη υποχώρηση αυτού του στοιχείου.
Σε άτομα που έχουν μολυνθεί από τον ιό HIV, τα εξανθήματα είναι πολλαπλά, εντοπίζονται κυρίως στο πρόσωπο και είναι ανθεκτικά στην παραδοσιακή θεραπεία.
Σε ενήλικες, με σεξουαλικά μεταδιδόμενες λοιμώξεις, τα εξανθήματα μπορούν να εντοπιστούν στα γεννητικά όργανα και στις περιγεννητικές περιοχές.
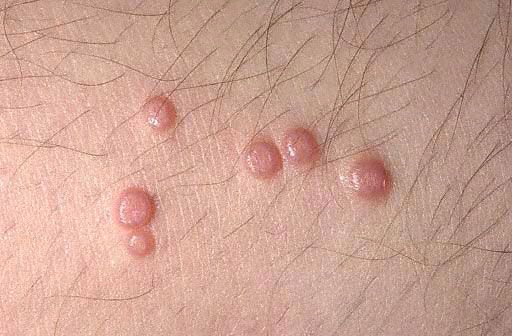
Χαρακτηριστικό γνώρισμα των οζιδίων είναι η απελευθέρωση μιας λευκής, παχύρρευστης μάζας από την κεντρική κοιλότητα των βλατίδων όταν πιέζονται με τσιμπιδάκι. Οι υποκειμενικές αισθήσεις συνήθως απουσιάζουν. Μερικές φορές τα εξανθήματα μπορούν να συγχωνευθούν σε μεγάλους, ανομοιόμορφους σχηματισμούς που μοιάζουν με όγκους ("γιγαντιαίο μαλάκιο") ή να εξαφανιστούν αυθόρμητα.
Ιστοπαθολογία
Παρατηρείται ένας χαρακτηριστικός σχηματισμός που αποτελείται από λοβίδια σε σχήμα αχλαδιού. Τα επιδερμικά κύτταρα είναι διευρυμένα, υπάρχουν πολλά ενδοπλασματικά εγκλείσματα (σώματα μαλακίων) που περιέχουν ιικά σωματίδια. Υπάρχει μια μικρή φλεγμονώδης διήθηση στο χόριο.
Η διάγνωση βασίζεται στην χαρακτηριστική κλινική εικόνα. Η διάγνωση μπορεί να επαληθευτεί με την ανίχνευση χαρακτηριστικών «σωμάτων μαλακίων» κατά τη διάρκεια μικροσκοπικής εξέτασης της μαλακής μάζας που έχει συμπιεστεί από το μαλάκιο (λαμπερή κατά την προβολή του φυσικού παρασκευάσματος σε σκοτεινό πεδίο του μικροσκοπίου ή βαμμένη σκούρο μπλε με τους κύριους σωτήρες - μπλε του μεθυλενίου ή Romanovsky-Giemsa). Σε ορισμένες περιπτώσεις, πραγματοποιείται ιστολογική εξέταση του προσβεβλημένου δέρματος για να διευκρινιστεί η διάγνωση.
Διαγνωστικά κονταγιόκοκκος
Στο πρόσωπο των παιδιών και των εφήβων, το molluscum contagiosum διαφοροποιείται κυρίως από επίπεδες μυρμηγκιές, κηλίδες, αγγειοϊνώματα (μεμονωμένα και συμμετρικά), συρίγγωμα, επιδερμοδυσπλασία verruciformis, νόσο του Darier, τριχοεπιθηλίωμα και άτυπες μορφές - από κύστεις, ακμή, εξανθήματα ανεμοβλογιάς, θυλακίτιδα, βρασμό, κριθάρι.
Σε άτομα μέσης ηλικίας και ηλικιωμένων, εκτός από τις προαναφερθείσες δερματοπάθειες, οι οποίες είναι σπανιότερες για αυτήν την ομάδα, η διαφορική διάγνωση του molluscum contagiosum πραγματοποιείται με γεροντική υπερπλασία των σμηγματογόνων αδένων, ξανθέλασμα, βλατιδώδες ξάνθωμα, οζώδη ελαστοείδωση με κύστεις και φαγέσωρες (νόσος Favre-Racouchot), με υδροκύστωμα (στα βλέφαρα), κερατοακάνθωμα, ελκώδες βασιλίωμα ή πλακώδες κυτταρικό καρκίνωμα του δέρματος.
Τι χρειάζεται να εξετάσετε;
Ποιος θα επικοινωνήσει;
Θεραπεία κονταγιόκοκκος
Οι ασθενείς θα πρέπει να αποφεύγουν την επίσκεψη σε πισίνες, δημόσια λουτρά και να τηρούν προσεκτικά τους κανόνες προσωπικής υγιεινής. Οποιεσδήποτε αισθητικές επεμβάσεις είναι ανεπιθύμητες. Δεν υπάρχει ειδική θεραπεία για το molluscum contagiosum.
Φάρμακα
Η θεραπεία για το molluscum contagiosum μπορεί να περιλαμβάνει τη χρήση διαφόρων φαρμάκων. Ακολουθούν μερικά από αυτά:
- Τοπικά ρετινοειδή: Παραδείγματα αυτών των φαρμάκων περιλαμβάνουν την τρετινοΐνη (Retin-A) και την ταζαροτένη (Tazorac). Αυτά τα φάρμακα μπορούν να βοηθήσουν στην επιτάχυνση της διαδικασίας ξήρανσης του μαλακίου.
- Τριχλωροοξικό οξύ (TCA): Αυτή η χημική ουσία μπορεί να εφαρμοστεί απευθείας στα μαλάκια για την απομάκρυνσή τους. Η διαδικασία πρέπει να εκτελείται από γιατρό.
- Ιμικουιμόδη (Aldara): Αυτή η κρέμα μπορεί να χρησιμοποιηθεί για την τόνωση του ανοσοποιητικού συστήματος ώστε να σκοτώσει τα κύτταρα του ιού της μολυσματικής τέρμινθος.
- Υποδόρια ιμικιμόδη (Zyclara): Αυτό το φάρμακο είναι παρόμοιο με την κρέμα Aldara, αλλά χορηγείται ως ένεση κάτω από το δέρμα.
- Κανθαριδίνη: Αυτή η χημική ουσία μπορεί να χρησιμοποιηθεί για τη θεραπεία του molluscum contagiosum, αλλά πρέπει να εφαρμόζεται από γιατρό επειδή μπορεί να προκαλέσει ερεθισμό του δέρματος.
Πώς να αφαιρέσετε το molluscum contagiosum;
Μπορείτε να αφαιρέσετε το molluscum contagiosum με τσιμπιδάκι αποτρίχωσης και ξύσιμο με κουτάλι, ακολουθούμενο από λίπανση της διάβρωσης με διάλυμα ιωδίου 1% αλκοόλης. Πριν από την αφαίρεση, συνιστάται τοπική αναισθησία με σπρέι λιδοκαΐνης 10% ή βραχυπρόθεσμη κατάψυξη με υγρό άζωτο (ειδικά σε παιδιά). Μια τέτοια θεραπεία δεν αφήνει μόνιμα σημάδια. Η διαθερμοπηξία, η κρυο- ή η καταστροφή με λέιζερ στο πρόσωπο είναι καλύτερο να αποφεύγονται, καθώς μπορούν να αφήσουν ουλώδεις αλλοιώσεις. Σε μικρά παιδιά, σε ορισμένες περιπτώσεις, συνιστάται να αφήνετε τα στοιχεία της φύσης χωρίς θεραπεία ή να περιορίζεστε στη μακροχρόνια εξωτερική χρήση αλοιφής ιντερφερόνης.
Οι ασθενείς (ή οι γονείς των παιδιών) θα πρέπει να γνωρίζουν πιθανές υποτροπές της νόσου, επομένως όλα τα μέλη της οικογένειας, καθώς και ο ασθενής, θα πρέπει να εξεταστούν 2-3 εβδομάδες μετά την ολοκλήρωση της θεραπείας και να ληφθούν υπόψη οι προσδιορισμένοι προδιαθεσικοί παράγοντες.
Είναι απαραίτητο να αφαιρεθούν οι κόμβοι από το κουτάλι Volkman, να γίνει διαθερμοπηξία ακολουθούμενη από λίπανση με διάλυμα αλκοόλης ιωδίου 2-5%. Είναι επίσης δυνατή η διαθερμοπηξία των στοιχείων. Σε διάσπαρτες μορφές της νόσου, χρησιμοποιούνται αντιιικοί παράγοντες: πρωτεφλαζίτης (15-20 σταγόνες 2 φορές την ημέρα για ενήλικες), ιντερφερόνη (3-4 σταγόνες στη μύτη 4-5 φορές την ημέρα) ή μεθιζαζόνη από το στόμα.
Κλινικές οδηγίες
Η μολυσματική τέρμινθος είναι μια ιογενής ασθένεια που προκαλείται από τον ιό της μολυσματικής τέρμινθος. Εμφανίζεται ως μικρές, στρογγυλές, λείες, βλατιδώδεις αλλοιώσεις στο δέρμα που μπορεί να είναι λευκές, ροζ ή σκληρές. Ο ιός μεταδίδεται μέσω επαφής με μολυσμένους ασθενείς ή αντικείμενα όπως πετσέτες ή ρούχα.
Οι κλινικές οδηγίες για τη θεραπεία του molluscum contagiosum μπορεί να περιλαμβάνουν τα ακόλουθα:
- Παρατήρηση χωρίς θεραπεία: Σε ορισμένους ασθενείς, η μαλθακίτιδα μπορεί να υποχωρήσει μόνη της μέσα σε λίγους μήνες έως λίγα χρόνια. Αυτή η παρατηρητική προσέγγιση μπορεί να προταθεί για παιδιά και ενήλικες με μικρό αριθμό αλλοιώσεων.
- Εξώθηση (εξαγωγή): Πρόκειται για μια διαδικασία κατά την οποία ένας γιατρός χρησιμοποιεί ένα όργανο για να αποσπάσει το περιεχόμενο του μαλακίου. Η εξώθηση συνήθως εκτελείται από γιατρό ή δερματολόγο και μπορεί να είναι επώδυνη. Μπορεί να είναι αποτελεσματική, αλλά μπορεί να εμφανιστούν εγκαύματα, ουλές ή υποτροπή.
- Χημικές θεραπείες: Ο γιατρός σας μπορεί να σας συνταγογραφήσει χημικές ουσίες, όπως τριχλωροοξικό οξύ (TCA) ή υποδόρια ιμικουιμόδη, για να βοηθήσει στην απομάκρυνση της τέρμινθος. Αυτές οι θεραπείες μπορεί επίσης να προκαλέσουν ερυθρότητα, κάψιμο και απολέπιση.
- Χειρουργική θεραπεία: Η χειρουργική αφαίρεση της μαλθακίας με ψαλίδι, λέιζερ ή ηλεκτροκαυτηρίαση μπορεί να εξεταστεί σε περιπτώσεις όπου άλλες μέθοδοι είναι αναποτελεσματικές.
- Πρόληψη της εξάπλωσης: Επειδή το molluscum contagiosum μεταδίδεται εύκολα, είναι σημαντικό να αποφεύγετε την επαφή με μολυσμένες περιοχές του δέρματος και αντικείμενα που ενδέχεται να έχουν μολυνθεί με τον ιό.
Η θεραπεία του molluscum contagiosum πρέπει να γίνεται υπό την επίβλεψη γιατρού και η επιλογή της μεθόδου εξαρτάται από τον αριθμό και την εντόπιση του molluscum, καθώς και από την ηλικία και τη γενική κατάσταση του ασθενούς. Για συγκεκριμένες συστάσεις και συνταγές, θα πρέπει πάντα να συμβουλεύεστε έναν ειδικό ιατρό.
Λίστα με ορισμένα βιβλία και μελέτες που σχετίζονται με τη μελέτη του molluscum contagiosum
- «Μολυσματική Μολύσκη: Διάγνωση και Κλινική Διαχείριση» Συγγραφέας: John Bordeau, MD Έτος έκδοσης: 2012
- «Μολυσματική Μολύσκη: Ιατρικό Λεξικό, Βιβλιογραφία και Σχολιασμένος Οδηγός Έρευνας για Αναφορές στο Διαδίκτυο» Συγγραφέας: Health Publica Icon Health Publications Έτος έκδοσης: 2004
- "Molluscum Contagiosum: Ο πλήρης οδηγός" Συγγραφέας: Frederick Babinski, MD Έτος έκδοσης: 2017
- «Επιδημιολογία του Molluscum Contagiosum στα παιδιά: Μια συστηματική ανασκόπηση» Συγγραφείς: Seyed Alireza Abtahi-Naeini, Mahin Aflatoonian και άλλοι Έτος έκδοσης: 2015
- «Ιός Molluscum Contagiosum: Τρέχουσες τάσεις και μελλοντικές προοπτικές» Συγγραφείς: Anubhav Das, AK Singh και άλλοι Έτος έκδοσης: 2019
- «Ιός Μολυσματικής Μαλακίδας: Ο Παραμελημένος Ξάδερφος των Ιών Ευλογιάς» Συγγραφείς: SR Patel, G. Varveri και άλλοι Έτος έκδοσης: 2019
Λογοτεχνία
Butov, Yu. S. Δερματοβρετονολογία. Εθνική ηγεσία. Σύντομη έκδοση / επιμ. Yu. S. Butova, Yu. K. Skripkina, OL Ivanova. - Μόσχα: GEOTAR-Media, 2020.


 [
[