Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Μη στενωτική αθηροσκλήρωση
Τελευταία επισκόπηση: 29.06.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
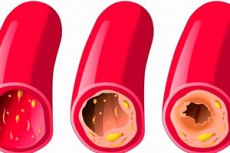
Οι εναποθέσεις χοληστερόλης και η πλάκα στα εσωτερικά τοιχώματα των αγγείων μπορεί να μην φράζουν πλήρως τον αρτηριακό αυλό, αλλά μόνο να τον στενεύουν, γεγονός που οδηγεί σε αγγειακή ανεπάρκεια σε κάποιο βαθμό. Σε αυτή την περίπτωση, τίθεται η διάγνωση της «μη στενωτικής αθηροσκλήρωσης». Πρόκειται για ένα πρώιμο στάδιο γνωστών αθηροσκληρωτικών αλλαγών, κατά τις οποίες το πλήρες κλείσιμο της αρτηρίας είναι πολύ μακριά, αλλά η διαδικασία έχει ήδη ξεκινήσει. Ο κίνδυνος αυτής της πάθησης είναι ότι η κλινική εικόνα της παθολογίας είναι ως επί το πλείστον κρυμμένη, τα συμπτώματα δεν είναι έντονα. Ως αποτέλεσμα, οι ασθενείς δεν βιάζονται να ζητήσουν ιατρική βοήθεια και η ασθένεια εν τω μεταξύ συνεχίζει να επιδεινώνεται. [ 1 ]
Επιδημιολογία
Η μη στενωτική αθηροσκλήρωση είναι μια κοινή χρόνια παθολογία, η οποία χαρακτηρίζεται από βλάβη μεγάλων αρτηριακών αγγείων. Τέτοιες αρτηρίες μεταφέρουν ενεργά οξυγόνο, θρεπτικά συστατικά, ορμόνες σε όργανα και ιστούς. Το μεγαλύτερο αγγείο που επηρεάζει την αθηροσκλήρωση είναι η αορτή.
Στη μη στενωτική αθηροσκλήρωση, τα εσωτερικά αρτηριακά τοιχώματα καλύπτονται σταδιακά με πλάκα ή οζίδια που αποτελούνται κυρίως από λιπίδια και ασβέστιο. Ταυτόχρονα με την πλάκα, τα αγγεία χάνουν την ελαστικότητά τους και ο αρτηριακός αυλός στενεύει σε λιγότερο από το μισό. Εάν αυτή η στένωση συνεχίσει να εξελίσσεται, μιλάμε για τη στενωτική (αποφρακτική) μορφή της παθολογίας - μια επικίνδυνη κατάσταση στην οποία η κυκλοφορία του αίματος επιδεινώνεται απότομα και ο κίνδυνος επιπλοκών αυξάνεται.
Σύμφωνα με στατιστικά στοιχεία, υπάρχει σαφής επικράτηση της νόσου στον ανδρικό πληθυσμό. Έτσι, οι άνδρες πάσχουν από αθηροσκλήρωση 3,5 φορές συχνότερα από τις γυναίκες. Στις περισσότερες περιπτώσεις, η παθολογία επηρεάζει άτομα μέσης και τρίτης ηλικίας (από 40-45 ετών και άνω).
Η συχνότητα εμφάνισης της μη στενωτικής αθηροσκλήρωσης στον κόσμο έχει τις δικές της ιδιαιτερότητες. Για παράδειγμα, η ασθένεια είναι εξαιρετικά διαδεδομένη στον αμερικανικό πληθυσμό. Συχνά αποτελεί αιτία θανάτου και ξεπερνά ακόμη και τον καρκίνο από αυτή την άποψη. Αλλά στις νότιες περιοχές, το πρόβλημα είναι πολύ λιγότερο συχνό. Για λόγους σύγκρισης, στους Αμερικανούς, η στεφανιαία αθηροσκλήρωση αντιπροσωπεύει περισσότερο από το 42% όλων των καρδιαγγειακών παθήσεων και στους Ιταλούς αυτό το ποσοστό σπάνια υπερβαίνει το 6%. Στις αφρικανικές χώρες, η συχνότητα εμφάνισης είναι ακόμη πιο σπάνια.
Το υψηλότερο ποσοστό ατόμων με αθηροσκλήρωση παρατηρείται στις Ηνωμένες Πολιτείες, την Αυστραλία, τον Καναδά, τη Μεγάλη Βρετανία και τη Φινλανδία. Το χαμηλότερο ποσοστό αναμένεται να παρατηρηθεί στην Ιαπωνία, κάτι που οφείλεται στις διατροφικές και στον τρόπο ζωής συνήθειες.
Η κύρια αιτία για την ανάπτυξη της παθολογίας, οι επιστήμονες αποκαλούν την αποτυχία του μεταβολισμού των λιπών και των πρωτεϊνών, η οποία οδηγεί στο σχηματισμό των γνωστών πλακών. Η αιτία για μια τέτοια αποτυχία δίνεται από την ακατάλληλη διατροφή και επιδεινώνει την κατάσταση με το άγχος, την ασθενή ανοσία, τις ορμονικές και γενετικές διαταραχές στο σώμα, καθώς και τα τραύματα στα αγγεία. Επιπλέον αρνητική συμβολή έχουν οι κακές συνήθειες, η κακή σωματική δραστηριότητα, ο σακχαρώδης διαβήτης και άλλες ενδοκρινικές και καρδιαγγειακές παθήσεις. [ 2 ]
Αιτίες μη στενωτική αθηροσκλήρωση
Η αυξημένη χοληστερόλη είναι η υποκείμενη αιτία της μη στενωτικής αθηροσκλήρωσης. Η συσσώρευση λιπιδίων και ασβεστίου στο εσωτερικό τοίχωμα των αρτηριών προκαλεί μια επίμονη διαταραχή της ροής του αίματος. Πρόσθετες αιτίες περιλαμβάνουν τα ακόλουθα:
- Κατάχρηση αλκοόλ - διαταράσσει την πορεία των μεταβολικών διεργασιών, βλάπτει το νευρικό σύστημα, συμβάλλει στην κυκλοφορία μεγάλων ποσοτήτων χοληστερόλης στο αίμα.
- Υπερβολικό βάρος, παχυσαρκία οποιουδήποτε βαθμού - προκαλεί έντονη μεταβολική διαταραχή και ασθένειες του πεπτικού συστήματος, επηρεάζει αρνητικά την πέψη, εμποδίζει την εργασία όλων των οργάνων και συστημάτων.
- Η παρατεταμένη ή συστηματική αύξηση της αρτηριακής πίεσης μπορεί να είναι τόσο συνέπεια όσο και πρόδρομος μη στενωτικής αθηροσκλήρωσης. Σε πολλούς ασθενείς, σχηματίζονται λιπιδικές εναποθέσεις ως αποτέλεσμα της υπέρτασης, συμβάλλοντας στην πήξη του αίματος και στις διαταραχές της κυκλοφορίας του αίματος.
- Στρες - διαταράσσουν το νευρικό σύστημα, διαταράσσουν τις διαδικασίες παροχής και αφομοίωσης θρεπτικών συστατικών και οξυγόνου στους ιστούς, εμποδίζουν την απομάκρυνση των τοξινών και της χοληστερόλης από την κυκλοφορία του αίματος.
- Το κάπνισμα - προκαλεί αγγειόσπασμο, την παραμόρφωσή τους, η οποία γενικά οδηγεί σε μειωμένη κυκλοφορία του αίματος και προάγει την εναπόθεση πλακών χοληστερόλης.
- Ακατάλληλη διατροφή - υποδηλώνει υπερκορεσμό του σώματος με ζωικά λίπη, trans λιπαρά, σάκχαρα, γεγονός που επιδεινώνει την κατάσταση των αγγειακών τοιχωμάτων και δημιουργεί ευνοϊκές συνθήκες για την εναπόθεση λίπους και ασβεστίου.
- Υποδυναμία - προκαλεί αργή ροή αίματος, με αποτέλεσμα οι ιστοί και τα όργανα να αρχίζουν να στερούνται οξυγόνου και θρεπτικών συστατικών και οι μεταβολικές διεργασίες να επιβραδύνονται.
Παράγοντες κινδύνου
Ο κύριος λόγος για την ανάπτυξη μη στενωτικής αθηροσκλήρωσης είναι ο ακατάλληλος μεταβολισμός της χοληστερόλης στο σώμα. Παράγοντες που συμβάλλουν στην ανάπτυξη της παθολογικής διαδικασίας είναι:
- Ηλικία. Ο κίνδυνος εμφάνισης μη στενωτικής αθηροσκλήρωσης αυξάνεται σημαντικά σχεδόν σε όλα τα άτομα άνω των 40 ετών.
- Ανδρικό φύλο. Στους άνδρες, η παθολογία αναπτύσσεται νωρίτερα και συχνότερα από ό,τι στις γυναίκες. Οι επιστήμονες το αποδίδουν στις ιδιαιτερότητες της διατροφής, του τρόπου ζωής και του ορμονικού υποβάθρου.
- Κληρονομική προδιάθεση. Πολλοί άνθρωποι έχουν γενετική προδιάθεση για διαταραχές του μεταβολισμού των λιπιδίων, καρδιαγγειακές παθολογίες, διαταραχές της ορμονικής ισορροπίας. Ένας ορισμένος ρόλος παίζει επίσης η δραστηριότητα της ανοσίας.
- Επιβλαβείς συνήθειες. Το κάπνισμα και η κατάχρηση αλκοόλ συμβάλλουν στην ενεργοποίηση της ανάπτυξης μη στενωτικής αθηροσκλήρωσης.
- Παχυσαρκία. Ακόμα και μερικά κιλά περιπλέκουν πολύ την εργασία του σώματος, γεγονός που οδηγεί σε παραβίαση των μεταβολικών διεργασιών και αυξημένο φορτίο στο αγγειακό σύστημα.
- Σακχαρώδης διαβήτης. Τα άτομα που πάσχουν από διαβήτη εμφανίζουν στις περισσότερες περιπτώσεις επιπλοκές όπως καρδιακή προσβολή, εγκεφαλικό επεισόδιο, υπέρταση και αγγειακή αθηροσκλήρωση.
- Ακατάλληλη διατροφή. Η παράλογη, χαοτική, κακής ποιότητας διατροφή με επιβλαβή προϊόντα, η κυριαρχία των λιπαρών τροφών με βάση το κρέας στη διατροφή είναι ο κύριος παράγοντας στην ανάπτυξη τόσο της μη στένωσης όσο και της στένωσης (εξαλειπτικής) αθηροσκλήρωσης.
Παθογένεση
Η ανάπτυξη της μη στενωτικής αθηροσκλήρωσης περιλαμβάνει όλα τα στάδια και τους παράγοντες που συμβάλλουν στην έναρξη της παθολογικής διαδικασίας. Ωστόσο, ιδιαίτερο ρόλο παίζουν οι διεργασίες της αθηρογόνου λιποπρωτεϊναιμίας και η αυξημένη διαπερατότητα των μεμβρανών του αρτηριακού τοιχώματος. Αυτοί οι παράγοντες οδηγούν σε επακόλουθη βλάβη στο αγγειακό ενδοθήλιο, συσσώρευση τροποποιημένων από το πλάσμα λιποπρωτεϊνών στην εσωτερική μεμβράνη, πολλαπλασιασμό στον έσω χιτώνα των λείων μυϊκών κυττάρων και των μακροφάγων με περαιτέρω μετασχηματισμό σε "αφρώδη κύτταρα", τα οποία σχετίζονται άμεσα με τον σχηματισμό όλων των αθηροσκληρωτικών μετασχηματισμών.
Η παθογενετική ουσία της αθηροσκληρωτικής διαδικασίας έχει ως εξής. Μαλακό λιπιδικό-πρωτεϊνικό υπόλειμμα εμφανίζεται στον αρτηριακό έσω χιτώνα, ο συνδετικός ιστός αναπτύσσεται εστιακά, γεγονός που αποτελεί τη βάση για τον σχηματισμό αθηροσκληρωτικής στρωματοποίησης, στενώνοντας (στένωση, εξάλειψη) του αγγειακού αυλού. Η βλάβη επηρεάζει κυρίως μυοελαστικά και ελαστικά αγγεία, αγγεία μεσαίου και μεγάλου διαμετρήματος. Οι διεργασίες σχηματισμού μη στενωτικής αθηροσκλήρωσης περνούν από διαδοχικά μορφογενετικά στάδια:
- Η εμφάνιση λιπιδικών κηλίδων και ραβδώσεων.
- Ο σχηματισμός ινωδών πλακών.
- Η εμφάνιση ελκώσεων πλακών, αιμορραγιών και συσσώρευσης θρομβωτικών μαζών.
- Αθηροκαλσινίωση.
Οι λιπιδικές κηλίδες και ραβδώσεις είναι περιοχές κιτρινωπού-γκριζωπού χρώματος, που μερικές φορές συγχωνεύονται αλλά δεν ανεβαίνουν πάνω από την επιφάνεια της ευαίσθητης μεμβράνης. Σε αυτές τις κηλίδες υπάρχουν λιπαρά εγκλείσματα.
Οι ινώδεις πλάκες περιέχουν επίσης λίπος, αλλά υψώνονται πάνω από την επιφάνεια του έσω χιτώνα. Μερικές φορές συγχωνεύονται μεταξύ τους. Συχνότερα επηρεάζουν εκείνες τις αγγειακές περιοχές που υφίστανται αιμοδυναμική επίδραση. Συγκεκριμένα, επηρεάζονται συχνότερα οι περιοχές διχάλασης των αρτηριών - δηλαδή, οι περιοχές με άνισα κατανεμημένη ροή αίματος.
Οι αθηρωματικές αλλαγές εμφανίζονται στο πλαίσιο της κυρίαρχης διάσπασης των συμπλεγμάτων λιπιδίων-πρωτεϊνών και του σχηματισμού υπολειμμάτων που μοιάζουν με το περιεχόμενο του αθηρώματος. Η επιδείνωση τέτοιων αλλαγών οδηγεί σε καταστροφή του καλύμματος της πλάκας, εξέλκωση, ενδοπλακική αιμορραγία και σχηματισμό θρομβωτικών στρωμάτων.
Η αθηροκαλσινωση είναι το τελικό στάδιο των αθηροσκληρωτικών αλλοιώσεων. Άλατα ασβεστίου εναποτίθενται σε ινώδεις πλάκες, με αποτέλεσμα την ασβεστοποίηση του ασβεστίου, την απολίθωση και την παραμόρφωση του αγγειακού τοιχώματος. [ 3 ]
Συμπτώματα μη στενωτική αθηροσκλήρωση
Η κλινική εικόνα είναι τις περισσότερες φορές λανθάνουσα και δεν αντιστοιχεί στο μορφολογικό στάδιο της νόσου. Μόνο με την αυξανόμενη απόφραξη του αγγειακού αυλού, μπορεί να εμφανιστούν συμπτώματα ισχαιμίας του αντίστοιχου οργάνου. Η κυρίαρχη βλάβη της μίας ή της άλλης αρτηριακής λεκάνης είναι τυπική, η οποία καθορίζει τη συμπτωματολογία της μη στενωτικής αθηροσκλήρωσης.
Οι στεφανιαίες βλάβες συνήθως προκαλούν μια εικόνα στεφανιαίας ανεπάρκειας και, ειδικότερα, σημάδια στεφανιαίας νόσου. Οι αθηροσκληρωτικές αλλαγές στις εγκεφαλικές αρτηρίες εκδηλώνονται με σημάδια παροδικής εγκεφαλικής ισχαιμίας ή εγκεφαλικών επεισοδίων. Όταν επηρεάζονται τα αγγεία των άκρων, υπάρχει διαλείπουσα χωλότητα, ξηρή γάγγραινα. Η εμπλοκή των μεσεντερίων αρτηριών στη διαδικασία συνεπάγεται ισχαιμία και έμφραγμα του εντέρου (η λεγόμενη μεσεντερική θρόμβωση). Εάν επηρεαστούν οι νεφρικές αρτηρίες, μπορεί να αναπτυχθεί σύνδρομο Goldblatt. [ 4 ]
Πρώτα σημάδια μη στενωτικής αθηροσκλήρωσης
Οι αρχικές εκδηλώσεις είναι μη ειδικές και εξαρτώνται από την ειδικότητα του προσβεβλημένου αγγείου.
Όταν επηρεάζονται οι βραχυκεφαλικές αρτηρίες, διάφορες δομές του εγκεφάλου υποφέρουν από διατροφική ανεπάρκεια. Οι ασθενείς παραπονιούνται για αδυναμία, ζάλη όταν γυρίζουν απότομα το κεφάλι ή αλλάζουν τη θέση του σώματος και «ανατριχίλα» μπροστά στα μάτια.
Σε ορισμένους ασθενείς, τα πρώτα σημάδια μη στενωτικής αθηροσκλήρωσης είναι εμβοές στα αυτιά ή στο κεφάλι, παροδικό μούδιασμα των άκρων. Συχνά, μεταξύ των πρώτων παραπόνων υπάρχει πονοκέφαλος, ο οποίος είναι δύσκολο να ελεγχθεί με συμβατικά παυσίπονα. Επιπλέον, οι ασθενείς αποσπώνται, η συγκέντρωση υποφέρει, η αϋπνία, η αυξημένη κόπωση.
Η έγκαιρη ανίχνευση παθολογικών συμπτωμάτων και η επικοινωνία με τους γιατρούς αποτελεί σημαντικό βήμα για την πρόληψη της ανάπτυξης στενωτικής αθηροσκλήρωσης, η οποία προκαλεί αρτηριακές αποφράξεις και άλλες σχετικές επιπλοκές.
Μη στενωτική αθηροσκλήρωση βραχιοκεφαλικών αρτηριών
Τα θρεπτικά συστατικά μεταφέρονται στον εγκέφαλο μέσω των κύριων αγγείων, ιδιαίτερα της καρωτίδας αρτηρίας και του βραχιοκεφαλικού στελέχους, τα οποία σχηματίζουν τον κλειστό κύκλο του Willis. Στη μη στενωτική αθηροσκλήρωση, τα αγγεία που παρέχουν αίμα δεν είναι πλήρως φραγμένα, αλλά όλες οι βραχιοκεφαλικές αρτηρίες στενώνονται, με αποτέλεσμα την εσφαλμένη κατανομή του αίματος και τη μείωση της συνολικής ροής του.
Μεταξύ των πιο πιθανών συμπτωμάτων:
- Εμβοές στα αυτιά και το κεφάλι.
- Ζάλη που μοιάζει με επιληπτική κρίση.
- Παροδικό σκούρο χρώμα των ματιών, εμφάνιση μυγών μπροστά στα μάτια.
- Διαλείπουσα αίσθηση μουδιάσματος στα άνω άκρα.
Η μη στενωτική αθηροσκλήρωση των εξωκρανιακών τμημάτων των βραχιοκεφαλικών αρτηριών είναι πιο έντονη:
- Υπάρχουν συχνοί και αρκετά σοβαροί πονοκέφαλοι.
- Η συγκέντρωση της προσοχής διαταράσσεται, η ομιλία και η μνήμη επηρεάζονται και μερικές φορές παρατηρούνται αλλαγές στην προσωπικότητα.
Εάν δώσετε προσοχή στην υγεία σας, η μη στενωτική αθηροσκλήρωση των κύριων αρτηριών της κεφαλής μπορεί να υποπτευθεί στα πρώιμα στάδια ανάπτυξης και έτσι να αποτρέψει την ανάπτυξη τρομερών επιπλοκών. Τα κύρια αγγεία της κεφαλής είναι σημαντικές αρτηρίες αίματος που παρέχουν ροή αίματος στις δομές του εγκεφάλου. Η μη στενωτική αθηροσκλήρωση των εγκεφαλικών αρτηριών ενέχει κίνδυνο πιθανού νευρωνικού θανάτου, ανάπτυξης εγκεφαλικών επεισοδίων, επιδείνωσης των εγκεφαλικών λειτουργιών.
Μη σκληρυντική αθηροσκλήρωση αρτηριών των κάτω άκρων
Οι βλάβες των αρτηριών των κάτω άκρων είναι κάπως λιγότερο συχνές από τις βραχιοκεφαλικές αρτηρίες. Αυτή η παθολογία έχει επίσης τη δική της κλινική εικόνα. Συγκεκριμένα, οι ασθενείς σε πολλές περιπτώσεις εκφράζουν τα ακόλουθα παράπονα:
- Πόνος που μοιάζει με σύσπαση με κουτσαίνισμα.
- Οξείες κράμπες στα κάτω άκρα.
- Πόνος κατά το περπάτημα.
- Κρύα πόδια;
- Αδυναμία του σφυγμού στο πίσω μέρος του ποδιού.
Τα συμπτώματα εμφανίζονται και εξαφανίζονται ανάλογα με τη σωματική δραστηριότητα του ασθενούς. Με την αύξηση της σωματικής δραστηριότητας, η εικόνα επιδεινώνεται και τα συμπτώματα που είχαν εξαφανιστεί νωρίτερα επιστρέφουν.
Μη στενωτική αθηροσκλήρωση των καρωτιδικών αρτηριών
Οι αθηροσκληρωτικές αλλοιώσεις των καρωτιδικών αρτηριών στενεύουν τα μεγάλα αγγεία παροχής αίματος στον λαιμό, που ονομάζονται καρωτιδικές αρτηρίες. Αυτά τα αγγεία διακλαδίζονται από την αορτή και στη συνέχεια διατρέχουν τον λαιμό και την κρανιακή κοιλότητα, μεταφέροντας αίμα στον εγκέφαλο.
Τα σημάδια αυτής της διαταραχής μπορεί να περιλαμβάνουν:
- Παροδικές αισθήσεις μουδιάσματος ή αδυναμίας στο πρόσωπο ή τα άνω άκρα, πιο συχνά μονομερείς.
- Μειωμένες ικανότητες ομιλίας.
- Οπτική βλάβη;
- Συχνή ζάλη, προβλήματα ισορροπίας.
- Πονοκέφαλος (ξαφνικός, έντονος, παράλογος).
Είναι πιθανές οι διακυμάνσεις της αρτηριακής πίεσης.
Μη στενωτική αορτική αθηροσκλήρωση
Στην μη στενωτική αθηροσκλήρωση, η αορτή επηρεάζεται σε όλο το μήκος της ή εν μέρει, για παράδειγμα, στο θωρακικό ή κοιλιακό τμήμα. Η συμπτωματολογία χαρακτηρίζεται από αντίστοιχες εκδηλώσεις:
- Πόνος και άλλες δυσάρεστες αισθήσεις στην κοιλιακή χώρα ή στην περιοχή του στήθους.
- Με αύξηση της συστολικής αρτηριακής πίεσης.
- Ακροατική - ένα φύσημα σε ένα ή άλλο τμήμα της αορτής.
Άλλες πιθανές εκδηλώσεις περιλαμβάνουν βήχα, βραχνάδα φωνής, πονοκέφαλο, δυσπεψία κ.λπ., ανάλογα με το προσβεβλημένο αορτικό τμήμα.
Για παράδειγμα, η μη στενωτική αθηροσκλήρωση της κοιλιακής αορτής εκδηλώνεται συχνότερα:
- Οξύς κοιλιακός πόνος, που επιδεινώνεται μετά το φαγητό ή την άσκηση.
- Πεπτικές διαταραχές, γαστρεντερικές δυσλειτουργίες.
- Ναυτία, καούρα;
- Μια αίσθηση παλμού στην περιοχή του αφαλού.
- Πρήξιμο του προσώπου ή/και των άκρων.
Σε θωρακικές αλλοιώσεις παρατηρούνται μη στεφανιαίος πόνος στο στήθος, ζάλη και λιποθυμία, καθώς και παραισθησίες των άνω άκρων.
Διάχυτη μη στενωτική αθηροσκλήρωση
Ο όρος «διάχυτη» σημαίνει «μικτή, διάσπαρτη». Σημαίνει ότι σε αυτή τη μορφή της νόσου, διαφορετικές αρτηρίες που οδηγούν στην καρδιά, τον εγκέφαλο, τα άκρα κ.λπ. επηρεάζονται ταυτόχρονα. Η διάχυτη μη στενωτική αθηροσκλήρωση μπορεί να προκαλέσει την ανάπτυξη απειλητικών επιπλοκών, όπως καρδιακή ανεπάρκεια, καρδιακή προσβολή και εγκεφαλικό επεισόδιο, παθολογίες του ήπατος, των νεφρών και των πνευμόνων.
Οι ασθενείς έχουν σκλήρυνση πολυεστιακών περιφερειακών αγγείων, εμφανίζονται τροφικά έλκη. Μεταξύ των κύριων συμπτωμάτων:
- Πονοκέφαλοι;
- Εμβοές;
- Προβλήματα ισορροπίας;
- Αίσθημα αδυναμίας και κόπωσης.
- Διαταραχή μνήμης, εγκεφαλικά επεισόδια και παράλυση.
- Καρδιακός ή κοιλιακός πόνος.
- Δυσκολία στην αναπνοή;
- Ναυτία, πεπτική δυσφορία.
- Ταχυκαρδία, δύσπνοια.
- Διακυμάνσεις της αρτηριακής πίεσης.
- Μειωμένη απόδοση.
Η διάχυτη μη στενωτική αθηροσκλήρωση είναι μια χρόνια ασθένεια που οδηγεί σε ανεπάρκεια στην παροχή αίματος στα εσωτερικά όργανα: απαιτεί επείγουσα ιατρική συμβουλή.
Επιπλοκές και συνέπειες
Η κύρια επιπλοκή της μη στενωτικής αθηροσκλήρωσης είναι η μετάβασή της στη στενωτική μορφή, στην οποία η λανθάνουσα πορεία γίνεται κλινικά εμφανής. Η επακόλουθη πιθανή επιδείνωση διαιρείται υπό όρους σε ισχαιμική, θρομβωτική και σκληρωτική.
- Οι ισχαιμικές επιπλοκές εκδηλώνονται με συμπτώματα ισχαιμικής καρδιοπάθειας, συμπεριλαμβανομένης της εμφάνισης κρίσεων στηθάγχης, της ανάπτυξης εγκεφαλικής ισχαιμίας, της διαταραχής της κυκλοφορίας του αίματος στην περιοχή των νεφρικών, μηριαίων και μεσεντερίων αρτηριών. Η καρδιακή ανεπάρκεια σταδιακά επιδεινώνεται, εμφανίζονται μη αναστρέψιμες αλλαγές στο μυοκάρδιο.
- Οι θρομβωτικές επιπλοκές περιλαμβάνουν οξεία κυκλοφορική ανεπάρκεια, ανάπτυξη θρόμβωσης, θρομβοεμβολή, αιφνίδια εγκεφαλικά επεισόδια ή καρδιακές προσβολές.
- Οι σκληρωτικές επιπλοκές οφείλονται στην αντικατάσταση του παρεγχύματος από ουλώδη ιστό και σχετίζονται με την ανάπτυξη ηπατικής, νεφρικής ανεπάρκειας και εγκεφαλικής δυσλειτουργίας.
Διαγνωστικά μη στενωτική αθηροσκλήρωση
Προκειμένου να διαπιστωθεί μια ακριβής διάγνωση της μη στενωτικής αθηροσκλήρωσης και να προσδιοριστεί ο εντοπισμός των προσβεβλημένων αγγείων, είναι απαραίτητο να συμβουλευτείτε ταυτόχρονα αρκετούς ειδικούς: καρδιολόγο, πνευμονολόγο, γαστρεντερολόγο, αγγειοχειρουργό. Με βάση το συλλεγμένο ιστορικό ζωής και ασθένειας, ο ειδικός μπορεί να υποψιαστεί ένα ή άλλο πρόβλημα στο σώμα του ασθενούς.
Είναι υποχρεωτική η διεξαγωγή εξωτερικής εξέτασης του ασθενούς, η διενέργεια ορισμένων λειτουργικών εξετάσεων. Στη συνέχεια, ο ασθενής παραπέμπεται σε πρόσθετες εργαστηριακές και ενόργανες διαγνωστικές διαδικασίες.
Οι πιο σημαντικές εργαστηριακές εξετάσεις:
- Ο δείκτης HC (ολική χοληστερόλη, με φυσιολογικό εύρος 3,1 έως 5,2 mmol/λίτρο).
- HDL (λιποπρωτεΐνες υψηλής πυκνότητας, με φυσιολογική τιμή 1,42 στις γυναίκες και 1,58 στους άνδρες).
- LDL (λιποπρωτεΐνες χαμηλής πυκνότητας, με φυσιολογική τιμή 3,9 mmol/λίτρο ή λιγότερο).
- Ένδειξη τριγλυκεριδίων (TG, με φυσιολογικό εύρος 0,14 έως 1,82 mol/λίτρο).
- Δείκτης αθηρογένεσης (καταδεικνύει την αναλογία λιποπρωτεϊνών υψηλής πυκνότητας προς λιποπρωτεΐνες χαμηλής πυκνότητας, ο κανόνας είναι έως 3).
Για να επιβεβαιωθεί η διάγνωση της μη στενωτικής αθηροσκλήρωσης, συνταγογραφείται η ορχηστρική διάγνωση:
- Ηλεκτροκαρδιογράφημα με φορτίο και σε ηρεμία.
- Αγγειακό Doppler;
- Καθημερινή παρακολούθηση των μετρήσεων της αρτηριακής πίεσης.
- Αγγειογραφία, στεφανιαία αγγειογραφία;
- Ρεοεγκεφαλογραφία, ρεοαγγειογραφία;
- Υπερηχογράφημα καρδιάς, καρωτιδικών αρτηριών κ.λπ.
Αμέσως μετά τη διεξαγωγή και αξιολόγηση των διαγνωστικών αποτελεσμάτων, ο γιατρός κάνει μια τελική διάγνωση και συνταγογραφεί την κατάλληλη θεραπεία. [ 5 ]
Ηχογραφικά σημεία μη στενωτικής αθηροσκλήρωσης
Ένα από τα πιο συχνά ευρήματα που ανιχνεύονται κατά τον υπερηχογράφημα των αγγείων της καρδιάς, του λαιμού, των άκρων είναι η μη στενωτική ή στενωτική (αποφρακτική) αθηροσκλήρωση. Στα περισσότερα άτομα άνω των 40 ετών, τα αρχικά σημάδια αθηροσκληρωτικών αλλαγών είναι ήδη παρόντα, αλλά με τη σωστή προσέγγιση, η περαιτέρω επιδείνωση της παθολογικής διαδικασίας μπορεί να προληφθεί ή να επιβραδυνθεί σημαντικά. Σε αντίθεση με τις σοβαρές μορφές της νόσου, στη μη στενωτική αθηροσκλήρωση, ο αυλός αποφράσσεται κατά λιγότερο από 50%, γεγονός που επιδεινώνει ελαφρώς τη ροή του αίματος, αλλά δεν την αποφράσσει εντελώς.
Η ταξινόμηση των στενώσεων στον υπέρηχο είναι συνήθως η εξής:
- Ηχογένεια, δομή υπερήχων: ηχοαρνητική, υποηχογενής, μεσοηχογενής, ηχογενής-μικτή.
- Ομοιογένεια της δομής υπερήχων: ομοιογενής ή ετερογενής.
- Σχήμα: τοπικό, παρατεταμένο, έκκεντρο, κυκλικό, υπονομευμένο, θωράκιση.
- Τύπος επιφάνειας: λεία, ακανόνιστη, με έλκος, με στοιχεία τερηδόνας, μικτός τύπος, με ενδοβασική αιμορραγία, με ή χωρίς καταστροφικές αλλαγές στην επικάλυψη του αθηρώματος.
Επιπλέον, μελετάται ο βαθμός και ο εντοπισμός της συσσώρευσης πλάκας, το μέγεθός της, οι αλλαγές στη γωνία της καμπύλης της αρτηρίας, τα χαρακτηριστικά της εξέλκωσης (εάν υπάρχουν), η παρουσία ασβεστώσεων και άλλων αλλοιώσεων.
Διαφορική διάγνωση
Η μη στενωτική αθηροσκλήρωση των καρωτιδικών και εγκεφαλικών αρτηριών διακρίνεται από τέτοιες παθολογίες:
- Δομικές ενδοκρανιακές διαταραχές (καρκινικές διεργασίες, υποσκληρίδιο αιμάτωμα, αρτηριοφλεβικές δυσπλασίες).
- Μεταβολική εγκεφαλοπάθεια (ανεπάρκεια νατρίου ή ασβεστίου στο αίμα, υπογλυκαιμία, μη κετογενής υπεργλυκαιμία, δηλητηρίαση από αλκοόλ ή φάρμακα, ηπατική εγκεφαλοπάθεια κ.λπ.).
- Τραυματική εγκεφαλική βλάβη.
- Αποστήματα εγκεφάλου ή εγκεφαλίτιδα.
- MS;
- Περιφερική νευρική νόσος;
- Υπερτασική εγκεφαλοπάθεια, κ.λπ.
Η αθηροσκλήρωση της θωρακικής αορτής διαφοροποιείται:
- Από μη ειδική αορτοαρτηρίτιδα, αορτίτιδα (συφιλιτική, λοιμώδης, φυματιώδης, ρευματική, κ.λπ.).
- Από στένωση του ισθμού της αορτής, αορτικές αλλοιώσεις στο σύνδρομο Marfan.
- Από στένωση καρωτίδας.
Η μη στενωτική αθηροσκλήρωση της κοιλιακής αορτής και των μεσεντερικών αρτηριών διαφοροποιείται με τέτοιες ασθένειες:
- Χολοκυστίτιδα, παγκρεατίτιδα.
- Νόσος από πέτρες στα νεφρά;
- Νόσος της χολόλιθου;
- Έλκος στομάχου.
Οι αθηροσκληρωτικές αλλοιώσεις των νεφρικών αρτηριών θα πρέπει να διακρίνονται από την αποφρακτική θρομβαγγειίτιδα (νόσος του Buerger). [ 6 ]
Ποια είναι η διαφορά μεταξύ της στενωτικής αθηροσκλήρωσης και της μη στενωτικής αθηροσκλήρωσης;
Η μη στενωτική αθηροσκλήρωση συνοδεύεται από την εναπόθεση λιπιδικών πλακών κυρίως κατά μήκος των αγγείων, η οποία δεν προκαλεί απότομη και σημαντική μείωση του αγωγού αίματος (λιγότερο από το ½ του αυλού είναι μπλοκαρισμένο). Η παροχή αίματος διαταράσσεται, αλλά όχι κρίσιμα, δεν συμβαίνει πλήρης απόφραξη.
Στη στενωτική παθολογία, οι πλάκες αυξάνονται κατά μήκος του αγγειακού αυλού, καλύπτοντας περισσότερο από το μισό του διαθέσιμου χώρου. Οι κίνδυνοι πλήρους απόφραξης της ροής του αίματος σε αυτή την περίπτωση αυξάνονται σημαντικά. Αυτή η διαδικασία οδηγεί πολύ πιο γρήγορα σε σοβαρές επιπλοκές - ιδιαίτερα, σε θρόμβωση, ισχαιμία και νέκρωση των ιστών του παρεχόμενου οργάνου.
Μπορεί να γίνει κατανοητό ότι ο μη στενωτικός τύπος παθολογίας είναι λιγότερο επικίνδυνος από τον στενωτικό τύπο. Ωστόσο, η ύπουλη φύση της νόσου έγκειται στο γεγονός ότι χωρίς έγκαιρη και αρμόδια ιατρική περίθαλψη, ο πρώτος τύπος σταδιακά εξελίσσεται στον δεύτερο τύπο, ο οποίος και πάλι καθίσταται δυνητικά απειλητικός για τη ζωή του ασθενούς.
Ποιος θα επικοινωνήσει;
Θεραπεία μη στενωτική αθηροσκλήρωση
Ελλείψει κλινικών εκδηλώσεων, σε ασθενείς με μη στενωτική αθηροσκλήρωση, μέτριο κίνδυνο (λιγότερο από 5% στην κλίμακα SCORE), με τιμές ολικής χοληστερόλης μεγαλύτερες από 5 mmol ανά λίτρο, συνιστάται παρέμβαση στον τρόπο ζωής, όπως:
- Διακοπή του καπνίσματος και κατανάλωση αλκοολούχων ποτών.
- Μετάβαση σε μια δίαιτα.
- Βελτιστοποίηση της σωματικής δραστηριότητας.
Καθώς τα επίπεδα ολικής χοληστερόλης σταθεροποιούνται στα 5 mmol ανά λίτρο και η LDL λιγότερο από 3 mmol ανά λίτρο, προγραμματίζονται τακτικές επανεξετάσεις κάθε 2 χρόνια.
Εάν οι κίνδυνοι του ασθενούς υπερβαίνουν το 5% στην κλίμακα SCORE και η συνολική χοληστερόλη υπερβαίνει τα 5 mmol ανά λίτρο, τότε η θεραπεία ξεκινά με αλλαγές στον τρόπο ζωής και τη διατροφή, με επανεξέταση μετά από τρεις μήνες. Περαιτέρω εξετάσεις ελέγχου διεξάγονται ετησίως. Εάν η κατάσταση δεν ομαλοποιηθεί, τότε συνταγογραφείται επιπλέον φαρμακευτική θεραπεία.
Εάν οι ασθενείς έχουν ήδη κάποια συμπτώματα και παράπονα που σχετίζονται με μη στενωτική αθηροσκλήρωση, είναι υποχρεωτικό να συνταγογραφούνται αλλαγές στον τρόπο ζωής και φαρμακευτική αγωγή.
Μπορούν να χρησιμοποιηθούν τέσσερις κατηγορίες υπολιπιδαιμικών παραγόντων. Αυτοί είναι οι δεσμευτές χολικών οξέων (Χολεστυραμίνη, Κολεστιπόλη), οι στατίνες (Σιμβαστατίνη, Ροσουβαστατίνη), οι φιβράτες (Κλοφιβράτη, Φαινοφιβράτη) και το νικοτινικό οξύ. Αυτά τα φάρμακα σταθεροποιούν την αθηροσκληρωτική πλάκα, βελτιώνουν την κατάσταση της εσωτερικής επιφάνειας των αιμοφόρων αγγείων, εμποδίζουν την ανάπτυξη της παθολογικής διαδικασίας και επηρεάζουν την ποιότητα του μεταβολισμού των λιπιδίων. Η επιλογή του φαρμάκου γίνεται πάντα από τον γιατρό ξεχωριστά. Τις περισσότερες φορές συνταγογραφούνται στατίνες - φάρμακα που προλαμβάνουν με επιτυχία τις περισσότερες καρδιαγγειακές επιπλοκές. Η δόση επιλέγεται ειδικά για κάθε ασθενή, το φάρμακο λαμβάνεται καθημερινά το βράδυ. Επιπλέον, είναι δυνατή η χρήση άλλων φαρμάκων - για παράδειγμα, απαραίτητα φωσφολιπίδια, αντιπηκτικά (Βαρφαρίνη), αγγειοπροστατευτικά (Detralex, Troxevasin), νευροπροστατευτικά (Πιρακετάμη).
Η χειρουργική θεραπεία στην μη στενωτική αθηροσκλήρωση πρακτικά δεν χρησιμοποιείται, καθώς η απειλή πλήρους διαταραχής της ροής του αίματος μέσω της προσβεβλημένης αρτηρίας είναι ελάχιστη. Η χειρουργική επέμβαση για την αποκατάσταση της βατότητας των αγγείων είναι πιο κατάλληλη στην στενωτική (αποφρακτική) παθολογία.
Στατίνες
Τα φάρμακα στατίνης είναι σε θέση να μειώσουν σημαντικά την LDL-C καταστέλλοντας την παραγωγή χοληστερόλης, αυξάνοντας τη δραστηριότητα των υποδοχέων LDL και απομακρύνοντας τις λιποπρωτεΐνες χαμηλής πυκνότητας από την κυκλοφορία. Χάρη στις στατίνες, η κατάσταση της αθηροσκληρωτικής πλάκας σταθεροποιείται:
- Ο λιπιδικός πυρήνας συρρικνώνεται σε όγκο.
- Η πλάκα γίνεται όλο και πιο δυνατή.
- Ο πολλαπλασιασμός των λείων μυϊκών κυττάρων μειώνεται, ο αριθμός των σχηματιζόμενων αφρωδών κυττάρων μειώνεται.
- Αναστέλλει την φλεγμονώδη απόκριση.
- Μειώνει τη συσσώρευση αιμοπεταλίων και τους κινδύνους θρόμβωσης (τόσο στο τοίχωμα όσο και στην ενδοπλάκα).
- Η ενδοθηλιακή λειτουργία βελτιώνεται, μειώνοντας την πιθανότητα εμφάνισης σπασμού.
Είναι δυνατή η συνταγογράφηση στατινών πρώτης και δεύτερης γενιάς. Η πρώτη γενιά περιλαμβάνει φυσικά φάρμακα: Λοβαστατίνη, Μεβαστατίνη, Σιμβαστατίνη, Πραβαστατίνη. Η δεύτερη γενιά αντιπροσωπεύεται από συνθετικούς παράγοντες: Φλουβαστατίνη, Ροσουβαστατίνη, Ατορβαστατίνη.
Η λοβαστατίνη και η πραβαστατίνη θεωρούνται οι πιο αποτελεσματικές για την πρωτογενή πρόληψη, ενώ η σιμβαστατίνη και η πραβαστατίνη για τη δευτερογενή πρόληψη. Σε περίπτωση σημείων ισχαιμίας, συνιστάται η χορήγηση ατορβαστατίνης.
Πιθανές παρενέργειες των στατινών περιλαμβάνουν:
- Φούσκωμα στην κοιλιά, διάρροια, δυσκοιλιότητα, ναυτία, κοιλιακό άλγος.
- Πονοκέφαλος, ζάλη.
- Μυϊκές συσπάσεις, μυϊκός πόνος.
- Επιδείνωση του ήπατος.
- Κόπωση, διαταραχές ύπνου, κνησμός στο δέρμα.
Τέτοια συμπτώματα εμφανίζονται σπάνια (περίπου 1,5% των περιπτώσεων) και εξαφανίζονται μετά την προσαρμογή της δοσολογίας ή τη διακοπή του φαρμάκου.
Αντενδείξεις για τη συνταγογράφηση στατινών:
- Έντονη ηπατική δυσλειτουργία, αρχικά υψηλά ηπατικά ένζυμα.
- Περίοδοι εγκυμοσύνης και γαλουχίας.
- Αλλεργίες στα φάρμακα.
Η χρήση αναστολέων της HMG-CoA αναγωγάσης διακόπτεται εάν ο ασθενής αναπτύξει σοβαρή πάθηση, συμπεριλαμβανομένης οξείας λοιμώδους νόσου, κρίσης αρτηριακής υπότασης, τραύματος, σοβαρών μεταβολικών, ηλεκτρολυτικών ή ενδοκρινικών διαταραχών, καθώς και σε περίπτωση ανάγκης χειρουργικής επέμβασης.
Διατροφή
Οι αρχές της δίαιτας περιλαμβάνουν τις ακόλουθες αλλαγές:
- Μείωση της αναλογίας τροφίμων που περιέχουν χοληστερόλη (η συνολική ημερήσια πρόσληψη χοληστερόλης με τα τρόφιμα δεν πρέπει να υπερβαίνει τα 300 mg).
- Διόρθωση της συνολικής θερμιδικής αξίας της δίαιτας (η βέλτιστη ενεργειακή αξία ανά ημέρα είναι περίπου 1,8-2 χιλιάδες θερμίδες).
- Ελαχιστοποιήστε το μερίδιο των λιπαρών στο 25-30% της συνολικής ενεργειακής αξίας (δεν συνιστάται η πλήρης αποφυγή των λιπαρών, είναι επιθυμητό να αντικατασταθούν τα ζωικά λίπη με φυτικά λίπη).
- Αυξημένη πρόσληψη πολυακόρεστων και μονοακόρεστων λιπαρών οξέων σε ένα πλαίσιο μειωμένης πρόσληψης κορεσμένων λιπαρών οξέων έως και 8% της συνολικής διαιτητικής ενεργειακής αξίας.
- Απότομος περιορισμός ή πλήρης άρνηση απλών εύπεπτων υδατανθράκων (ζάχαρη, μαρμελάδες, καραμέλες κ.λπ.). Γενικά, το ποσοστό των υδατανθράκων στη διατροφή πρέπει να είναι περίπου 55%, αλλά δεν πρέπει να αντιπροσωπεύεται από εύπεπτα σάκχαρα, αλλά από φρούτα, μούρα, δημητριακά, λαχανικά.
Λίγοι γνωρίζουν, αλλά τα αλκοολούχα ποτά (ιδιαίτερα η μπύρα και το κρασί) επηρεάζουν σημαντικά την αύξηση του επιπέδου των λιποπρωτεϊνών υψηλής πυκνότητας. Επομένως, είναι καλύτερο να εγκαταλείψουμε εντελώς το αλκοόλ.
Σοβαρά περιορισμένο ή εντελώς αποκλεισμένο από τη διατροφή:
- Λιπαρά κρέατα, κόκκινο κρέας.
- Λαρδί;
- Παραπροϊόντα (πνεύμονες, νεφρά, συκώτι κ.λπ.)·
- Βούτυρο, μαργαρίνη;
- Κρέμα γάλακτος, ξινή κρέμα, πλήρες γάλα.
- Ζάχαρη.
Εάν ο ασθενής είναι υπέρβαρος, συνιστάται να λάβει μέτρα για τη μείωση αυτού του βάρους και στη συνέχεια να διατηρήσει ένα φυσιολογικό βάρος για μεγαλύτερο χρονικό διάστημα. Είναι βέλτιστο να μειωθεί το βάρος κατά περίπου 10% σε διάστημα έξι μηνών.
Πρόληψη
Εκτός από τη διόρθωση της διατροφής και τον αποκλεισμό ή την ελαχιστοποίηση των προϊόντων που περιέχουν χοληστερόλη (βλ. παραπάνω) για την πρόληψη της ανάπτυξης μη στενωτικής αθηροσκλήρωσης, είναι σημαντικό να εξαλειφθούν οι δυσμενείς ψυχοσυναισθηματικές επιδράσεις, να αποφευχθούν οι καταθλιπτικές και αγχωτικές καταστάσεις, να επιλυθούν έγκαιρα προβληματικά οικιακά και εργασιακά ζητήματα.
Είναι σημαντικό να διατηρείται η κανονική σωματική δραστηριότητα:
- Περπατήστε για τουλάχιστον μισή ώρα κάθε μέρα ή κάθε δεύτερη μέρα.
- Αν είναι δυνατόν, κάντε γυμναστική, κολύμπι, ποδηλασία ή γρήγορο περπάτημα για 45 λεπτά 5-7 ημέρες την εβδομάδα.
- Αποκτήστε τη συνήθεια να περπατάτε αντί να χρησιμοποιείτε τα μέσα μαζικής μεταφοράς, να ανεβαίνετε τις σκάλες αντί να χρησιμοποιείτε το ασανσέρ ή τις κυλιόμενες σκάλες.
Είναι απαραίτητο να ελέγχετε τις συνήθειές σας, να σταματάτε το κάπνισμα, να μην τρώτε υπερβολικά, να προτιμάτε τα υψηλής ποιότητας και υγιεινά τρόφιμα, να αποφεύγετε το αλκοόλ, να ελέγχετε τις μετρήσεις της αρτηριακής πίεσης.
Για άτομα με υψηλό κίνδυνο εμφάνισης μη στενωτικής αθηροσκλήρωσης, τα υπολιπιδαιμικά φάρμακα συνταγογραφούνται ταυτόχρονα με αλλαγές στον τρόπο ζωής και τη διατροφή, ανεξάρτητα από τις τιμές λιποπρωτεϊνών χαμηλής πυκνότητας. Επιπλέον, σε αυτούς τους ασθενείς συνταγογραφείται υποχρεωτικά αντιπηκτική αγωγή:
- Ακετυλοσαλικυλικό οξύ σε ποσότητα 75-325 mg ημερησίως.
- Εάν το παραπάνω φάρμακο αντενδείκνυται, τότε χρησιμοποιείται κλοπιδογρέλη σε ποσότητα 75 mg την ημέρα ή βαρφαρίνη.
Οι ασθενείς με διαβήτη θα πρέπει να διατηρούν τα επίπεδα σακχάρου στο αίμα τους υπό έλεγχο, να υποβάλλονται σε τακτικούς ελέγχους και να ακολουθούν τις συστάσεις του γιατρού τους.
Πρόβλεψη
Η πρόγνωση για ένα άτομο με μη στενωτική αθηροσκλήρωση δεν μπορεί να χαρακτηριστεί ξεκάθαρη. Εάν ο ασθενής ακολουθήσει προσεκτικά όλες τις ιατρικές συστάσεις (τηρεί τη διατροφή, αρνείται κακές συνήθειες, λαμβάνει προσεκτικά τα συνταγογραφούμενα φάρμακα), τότε μπορούμε να μιλήσουμε για μια σχετικά ευνοϊκή πρόγνωση: η διαδικασία αύξησης των αθηροσκληρωτικών πλακών μπορεί να επιβραδυνθεί σημαντικά. Σε ασθενείς που δεν ακολουθούν τις συστάσεις των γιατρών, η εικόνα δεν είναι τόσο αισιόδοξη, επειδή εξακολουθούν να έχουν υψηλό κίνδυνο εγκεφαλικού επεισοδίου ή εμφράγματος του μυοκαρδίου.
Τι πρέπει να γίνει για να αποτραπεί η μετατροπή της μη στενωτικής αθηροσκλήρωσης σε αποφρακτική αθηροσκλήρωση με την ανάπτυξη απειλητικών για τη ζωή επιπλοκών; Με την εμφάνιση των πρώτων ύποπτων συμπτωμάτων, είναι απαραίτητο να συμβουλευτείτε έναν καρδιολόγο και, εάν υπάρχουν παράγοντες κινδύνου, είναι σημαντικό να επισκέπτεστε έναν γιατρό για προληπτική εξέταση ετησίως. Μην χάνετε χρόνο στη χρήση μη αποδεδειγμένων μεθόδων, που υποτίθεται ότι είναι ικανές να «διαλύσουν» τις πλάκες χοληστερόλης. Είναι αποδεδειγμένο ότι μέχρι σήμερα, κανένα μέσο δεν μπορεί να το κάνει αυτό: εν τω μεταξύ, τα φάρμακα και η διατροφή μπορούν να επιβραδύνουν την ανάπτυξη των στρωμάτων και να αποτρέψουν περαιτέρω επιδείνωση της παθολογικής διαδικασίας.

