Ιατρικός εμπειρογνώμονας του άρθρου
Νέες δημοσιεύσεις
Τραυματισμοί του πρόσθιου χιαστού συνδέσμου
Τελευταία επισκόπηση: 07.07.2025

Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
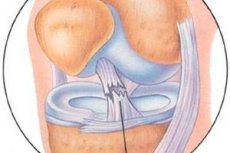
Για αρκετές δεκαετίες, έχουν διεξαχθεί εργασίες για τη μελέτη των αποτελεσμάτων της αρθροσκοπικής θεραπείας τραυματισμών στην κάψουλα-συνδετική συσκευή της άρθρωσης του γόνατος.
Παρά την ποικιλία των αρθροσκοπικών μεθόδων για την αντιμετώπιση της πρόσθιας μετατραυματικής αστάθειας της άρθρωσης του γόνατος, εξακολουθεί να υπάρχει ένα σημαντικό ποσοστό μη ικανοποιητικών αποτελεσμάτων, οι σημαντικότεροι λόγοι για τους οποίους είναι οι επιπλοκές που προκύπτουν από λάθη στα στάδια της διάγνωσης, της χειρουργικής θεραπείας και της αποκατάστασης ασθενών με πρόσθια μετατραυματική αστάθεια.
Η βιβλιογραφία καλύπτει αρκετά εκτενώς τις πιθανές επιπλοκές μετά από αρθροσκοπική θεραπεία της πρόσθιας μετατραυματικής αστάθειας. Ωστόσο, ελάχιστη προσοχή έχει δοθεί στην ανάλυση των αιτιών τους και στις μεθόδους διόρθωσής τους.
Επιδημιολογία
Το πρόβλημα της θεραπείας ασθενών με παθολογία της άρθρωσης του γόνατος παραμένει σημαντικό και ένα από τα πιο δύσκολα στην τραυματολογία μέχρι σήμερα. Η άρθρωση του γόνατος είναι η άρθρωση που τραυματίζεται συχνότερα, αντιπροσωπεύοντας έως και το 50% όλων των τραυματισμών των αρθρώσεων και έως και το 24% των τραυματισμών των κάτω άκρων.
Σύμφωνα με διάφορους συγγραφείς, οι ρήξεις των χιαστών συνδέσμων της άρθρωσης του γόνατος εμφανίζονται με συχνότητα 7,3 έως 62% μεταξύ όλων των τραυματισμών της καψουλο-συνδετικής συσκευής της άρθρωσης του γόνατος.
Διαγνωστικά τραυματισμοί του πρόσθιου χιαστού συνδέσμου
Όλοι οι ασθενείς υποβάλλονται σε κλινική και ακτινολογική εξέταση πριν από την αρχική επέμβαση. Πραγματοποιείται ιστορικό, εξέταση, ψηλάφηση, κλινικός έλεγχος για βλάβη στην άρθρωση του γόνατος, ακτινογραφία, γενική ανάλυση αίματος και ούρων, βιοχημικές εξετάσεις αίματος και ούρων. Σύμφωνα με τις ενδείξεις, πραγματοποιούνται οι ακόλουθες ενόργανες μελέτες: έλεγχος στη συσκευή CT-1000, αξονική τομογραφία, μαγνητική τομογραφία, υπερηχογράφημα. Η διαγνωστική αρθροσκόπηση προηγείται αμέσως της χειρουργικής θεραπείας.
Η εξέταση του ασθενούς ξεκινά με την διερεύνηση των παραπόνων και τη συλλογή του ιστορικού. Είναι σημαντικό να προσδιοριστεί ο μηχανισμός της βλάβης στον σύνδεσμο της άρθρωσης του γόνατος και να συλλεχθούν πληροφορίες σχετικά με προηγούμενες επεμβάσεις στην άρθρωση του γόνατος. Στη συνέχεια, διεξάγεται εξέταση, ψηλάφηση, μετράται η περιφέρεια της άρθρωσης, προσδιορίζεται το πλάτος των παθητικών και ενεργητικών κινήσεων και επίσης χρησιμοποιούνται ευρέως οι πίνακες ελέγχου του ερωτηματολογίου Lysholm για αθλητές και η κλίμακα 100 βαθμών που αναπτύχθηκε στο Κεντρικό Ινστιτούτο Τραυματολογίας και Ορθοπεδικής για ασθενείς με λιγότερες σωματικές απαιτήσεις.
Οι λειτουργίες των κάτω άκρων αξιολογούνται με βάση τις ακόλουθες παραμέτρους: παράπονα για αστάθεια στην άρθρωση, ικανότητα ενεργητικής εξάλειψης της παθητικά επιβαλλόμενης παθολογικής μετατόπισης της κνήμης, ικανότητα στήριξης, χωλότητα, εκτέλεση ειδικών κινητικών εργασιών, μέγιστη δύναμη των περιαρθρικών μυών κατά τη διάρκεια παρατεταμένης εργασίας, υποτροφία των μυών του μηρού, μυϊκός τόνος, παράπονα για πόνο στην άρθρωση, παρουσία αρθρίτιδας, συμμόρφωση των κινητικών δυνατοτήτων με το επίπεδο λειτουργικών προσδοκιών.
Κάθε σημείο αξιολογείται σε μια κλίμακα 5 βαθμών: 5 βαθμοί - καμία παθολογική αλλαγή, αντιστάθμιση λειτουργιών. 4-3 βαθμοί - μέτριες αλλαγές, υποαντιστάθμιση. 2-0 βαθμοί - έντονες αλλαγές, αποαντιστάθμιση.
Η αξιολόγηση των αποτελεσμάτων της θεραπείας περιλαμβάνει τρεις βαθμούς: καλό (πάνω από 77 μονάδες), ικανοποιητικό (67-76 μονάδες) και μη ικανοποιητικό (λιγότερο από 66 μονάδες).
Ένα από τα κριτήρια για την υποκειμενική αξιολόγηση των αποτελεσμάτων της θεραπείας είναι η ίδια η εκτίμηση της λειτουργικής του κατάστασης από τον ασθενή. Η προϋπόθεση για ένα καλό αποτέλεσμα είναι η αποκατάσταση της λειτουργικής του απόδοσης. Χωρίς αυτό, τα αποτελέσματα της θεραπείας θεωρούνται ικανοποιητικά ή μη ικανοποιητικά.
Κατά την κλινική εξέταση, αξιολογείται το εύρος κίνησης και πραγματοποιούνται δοκιμές σταθερότητας. Είναι πάντα σημαντικό να αποκλείεται το σημάδι του πρόσθιου συρταριού.
Οι ασθενείς παραπονιούνται για πόνο ή/και αίσθημα αστάθειας στην άρθρωση. Ο πόνος μπορεί να προκαλείται από την ίδια την αστάθεια ή από σχετική βλάβη στον χόνδρο ή τον μηνίσκο. Μερικοί ασθενείς δεν μπορούν να θυμηθούν τον προηγούμενο τραυματισμό, συνειδητοποιώντας ξαφνικά την άρθρωση του γόνατος μήνες ή χρόνια αργότερα. Οι ασθενείς σπάνια περιγράφουν την άρθρωση του γόνατος ως ασταθή. Συνήθως περιγράφουν αβεβαιότητα, χαλαρότητα και αδυναμία ελέγχου της κίνησης στην τραυματισμένη άρθρωση.
Ο κρίγος κάτω από την επιγονατίδα είναι χαρακτηριστικός λόγω παραβίασης της βιομηχανικής στην επιγονατιδομηριαία άρθρωση.
Συχνά τα δευτερογενή συμπτώματα γίνονται κυρίαρχα: χρόνια αρθρική συλλογή, εκφυλιστικές αλλοιώσεις στην άρθρωση ή κύστη Baker.
Η κατάσταση των ενεργοδυναμικών σταθεροποιητικών δομών τόσο πριν όσο και μετά την επέμβαση θεωρείται επίσης σημαντική. Αυτό οφείλεται στην επίτευξη ενός επαρκώς αξιόπιστου σταθεροποιητικού αποτελέσματος λόγω των περιαρθρικών μυών.
Μεγάλη σημασία αποδίδεται στον δείκτη μυϊκής δύναμης.
Για τη διάγνωση της πρόσθιας αστάθειας και την αξιολόγηση των μακροπρόθεσμων αποτελεσμάτων της θεραπείας της, χρησιμοποιούνται οι πιο ενημερωτικές δοκιμασίες: το πρόσθιο σύμπτωμα «συρταριού» στην ουδέτερη θέση της κνήμης, η δοκιμασία απαγωγής, η δοκιμασία προσαγωγής και η δοκιμασία Lachman.
Ένας σημαντικός δείκτης της λειτουργικής κατάστασης είναι η ικανότητα ενεργητικής εξάλειψης της παθητικά επιβαλλόμενης παθολογικής μετατόπισης της κνήμης σε σχέση με τον μηρό.
Από ειδικές κινητικές ασκήσεις χρησιμοποιούμε το περπάτημα, το τρέξιμο, το άλμα, το ανέβασμα σκάλας, τα καθίσματα κ.λπ.
Είναι επιτακτική ανάγκη να λαμβάνεται υπόψη η αντοχή των περιαρθρικών μυών κατά τη διάρκεια μακροχρόνιας εργασίας.
Το παθητικό σύμπλεγμα δοκιμών περιλαμβάνει το πρόσθιο σύμπτωμα «συρταριού» σε τρεις θέσεις της κνήμης, δοκιμές απαγωγής και προσαγωγής στις 0 και 20° κάμψης στην άρθρωση, μια δοκιμή επανακάμψης και μια δοκιμή πλευρικής αλλαγής σημείου στήριξης, τη δοκιμή Lachman-Trillat και τη μέτρηση της παθολογικής στροφής της κνήμης.
Το ενεργητικό σύμπλεγμα δοκιμών περιλαμβάνει μια ενεργή δοκιμή πρόσθιας «σύνθεσης» σε τρεις θέσεις της κνήμης, δοκιμές ενεργητικής απαγωγής και προσαγωγής σε κάμψη 0 και 20° στην άρθρωση, και μια ενεργή δοκιμή Lachman.
Για τον προσδιορισμό της βλάβης ή της ανεπάρκειας του πρόσθιου χιαστού συνδέσμου, χρησιμοποιείται το πρόσθιο σύμπτωμα "συρταριού" - παθητική μετατόπιση της κνήμης (πρόσθια μετατόπιση), επίσης με διαφορετικές θέσεις κάμψης της κνήμης. Συνιστάται να εστιάσετε σε μία από τις πιο αποδεκτές, σύμφωνα με τη βιβλιογραφία, διαβαθμίσεις αυτού του συμπτώματος: βαθμός Ι (+) - 6-10 mm, βαθμός II (++) -11-15 mm, βαθμός III (+++) - περισσότερο από 15 mm.
Επιπλέον, το σύμπτωμα του πρόσθιου συρταριού θα πρέπει να αξιολογείται με διαφορετικές περιστροφικές θέσεις της κνήμης - 30°, εξωτερική ή εσωτερική περιστροφή.
Το σημείο Lachman αναγνωρίζεται ως η πιο παθογνωμονική εξέταση για την ανίχνευση βλάβης στον πρόσθιο χιαστό σύνδεσμο ή στο μόσχευμά του. Πιστεύεται ότι παρέχει τις περισσότερες πληροφορίες σχετικά με την κατάσταση του πρόσθιου χιαστού συνδέσμου σε οξεία κάκωση του πρόσθιου χιαστού συνδέσμου, καθώς όταν εκτελείται, δεν υπάρχει σχεδόν καθόλου μυϊκή αντίσταση στην πρόσθια-οπίσθια μετατόπιση (μετατόπιση) της κνήμης, καθώς και στη χρόνια αστάθεια του πρόσθιου χιαστού συνδέσμου.
Η δοκιμασία Lachman εκτελείται σε ύπτια θέση. Η δοκιμασία Lachman αξιολογείται με βάση το μέγεθος της πρόσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό. Μερικοί συγγραφείς χρησιμοποιούν τις ακόλουθες διαβαθμίσεις: Βαθμός I (+) - 5 mm (3-6 mm), Βαθμός II (++) - 8 mm (5-9 mm), Βαθμός III (+++) - 13 mm (9-16 mm), Βαθμός IV (++++) - 18 mm (έως 20 mm). Σε μια προσπάθεια ενοποίησης του συστήματος αξιολόγησης, χρησιμοποιούμε μια διαβάθμιση τριών σταδίων παρόμοια με αυτήν που περιγράφηκε προηγουμένως για το πρόσθιο σύμπτωμα "συρταριού".
Το σύμπτωμα μιας αλλαγής στο σημείο περιστροφής ή το σύμπτωμα της πρόσθιας δυναμικής υπεξαρθρήματος της κνήμης (δοκιμασία μετατόπισης περιστροφής), θεωρείται επίσης παθογνωμονικό σύμπτωμα για βλάβη στον πρόσθιο χιαστό σύνδεσμο. σε μικρότερο βαθμό, είναι χαρακτηριστικό ενός συνδυασμού με ρήξη των εσωτερικών πλάγιων συνδέσμων.
Η δοκιμή εκτελείται σε ύπτια θέση, οι μύες των ποδιών πρέπει να είναι χαλαροί. Το ένα χέρι πιάνει το πόδι και στρέφει την κνήμη προς τα μέσα, το άλλο βρίσκεται στην περιοχή του πλάγιου μηριαίου κονδύλου. Με αργή κάμψη της άρθρωσης του γόνατος στις 140-150°, το χέρι αισθάνεται την εμφάνιση πρόσθιου υπεξαρθρήματος της κνήμης, το οποίο εξαλείφεται με περαιτέρω κάμψη.
Η δοκιμή pivot shift σε Macintosh εκτελείται σε παρόμοια θέση του ασθενούς. Η εσωτερική στροφή της κνήμης εκτελείται με το ένα χέρι και η βλαισή απόκλιση με το άλλο. Με θετικό αποτέλεσμα, το πλάγιο τμήμα της αρθρικής επιφάνειας της κνήμης (το εξωτερικό πλατό) μετατοπίζεται προς τα εμπρός, με αργή κάμψη του γόνατος στις 30-40°, μετατοπίζεται προς τα πίσω. Αν και η δοκιμή pivot shift θεωρείται παθογνωμονική για ανεπάρκεια του πρόσθιου χιαστού συνδέσμου, μπορεί να είναι αρνητική σε περίπτωση βλάβης της λαγονοκνημιαίας οδού (ITT), πλήρους διαμήκους ρήξης του έσω ή έξω μηνίσκου με εξάρθρωση του σώματός του (ρήξη τύπου "ποτιστήρι"), έντονης εκφυλιστικής διαδικασίας στο πλάγιο τμήμα της άρθρωσης, υπερτροφίας των φυμάτων του μεσοκονδυλικού προεξέχοντος τμήματος της κνήμης κ.λπ.
Η ενεργητική δοκιμασία Lachmann μπορεί να χρησιμοποιηθεί τόσο κατά την κλινική εξέταση όσο και κατά την ακτινογραφική εξέταση. Σε περίπτωση βλάβης του πρόσθιου χιαστού συνδέσμου, η πρόσθια μετατόπιση της κνήμης φτάνει τα 3-6 mm. Η δοκιμασία πραγματοποιείται σε ύπτια θέση με τα πόδια πλήρως εκτεταμένα. Το ένα χέρι τοποθετείται κάτω από τον μηρό του εξεταζόμενου άκρου, κάμπτοντάς το στην άρθρωση του γόνατος υπό γωνία 20°, και η άρθρωση του άλλου ποδιού πιάνεται με το χέρι έτσι ώστε ο μηρός του εξεταζόμενου άκρου να βρίσκεται στο αντιβράχιο του εξεταστή. Το άλλο χέρι τοποθετείται στην πρόσθια επιφάνεια της άρθρωσης του αστραγάλου του ασθενούς, η φτέρνα του πιέζεται στο τραπέζι. Στη συνέχεια, ο ασθενής καλείται να τεντώσει τον τετρακέφαλο μυ του μηρού και να παρακολουθεί προσεκτικά την κίνηση του κνημιαίου κυρτώματος προς τα εμπρός. Εάν μετατοπιστεί κατά περισσότερο από 3 mm, το σύμπτωμα θεωρείται θετικό, γεγονός που υποδηλώνει βλάβη στον πρόσθιο χιαστό σύνδεσμο. Για να προσδιοριστεί η κατάσταση των έσω και πλάγιων σταθεροποιητών της άρθρωσης, μπορεί να πραγματοποιηθεί παρόμοια δοκιμασία με εσωτερική και εξωτερική στροφή της κνήμης.
ακτινογραφία
Η ακτινογραφία πραγματοποιείται χρησιμοποιώντας τη γενικά αποδεκτή μέθοδο σε δύο τυπικές προβολές· πραγματοποιούνται επίσης λειτουργικές ακτινογραφίες.
Κατά την αξιολόγηση των εικόνων, λαμβάνονται υπόψη η θέση της επιγονατίδας, η κνημομηριαία γωνία, η κυρτότητα του πλάγιου κνημιαίου πλατό, η κοιλότητα του έσω πλατό και η ραχιαία θέση της περόνης σε σχέση με την κνήμη.
Οι ακτινογραφίες μας επιτρέπουν να αξιολογήσουμε τη συνολική κατάσταση της άρθρωσης του γόνατος, να εντοπίσουμε εκφυλιστικές αλλοιώσεις, να προσδιορίσουμε την κατάσταση των οστών, τον τύπο και τη θέση των μεταλλικών κατασκευών, τη θέση των σηράγγων και την επέκτασή τους μετά από χειρουργική θεραπεία.
Η εμπειρία του γιατρού έχει μεγάλη σημασία, καθώς η αξιολόγηση των ληφθέντων εικόνων είναι αρκετά υποκειμενική.
Οι πλάγιες ακτινογραφίες θα πρέπει να λαμβάνονται σε κάμψη 45° στην άρθρωση για να αξιολογηθεί σωστά η σχέση της κνήμης με την επιγονατίδα. Για την αντικειμενική αξιολόγηση της στροφής της κνήμης, είναι απαραίτητο να τοποθετηθούν οι πλάγιοι και έσω κόνδυλοι της κνήμης ο ένας πάνω στον άλλο. Αξιολογείται επίσης το ύψος της επιγονατίδας.
Η ανεπαρκής έκταση είναι ευκολότερο να διαγνωστεί στην πλάγια προβολή, με τον ασθενή να βρίσκεται ξαπλωμένος με το πόδι σε πρηνισμό.
Για τον προσδιορισμό του άξονα του άκρου, απαιτούνται πρόσθετες ακτινογραφίες σε άμεση προβολή σε μακριές κασέτες με τον ασθενή σε όρθια θέση, καθώς υπάρχουν αποκλίσεις από τον κανόνα στην παραμορφωτική αρθροπάθεια. Ο ανατομικός άξονας του άκρου, που καθορίζεται από τον διαμήκη προσανατολισμό του μηρού σε σχέση με αυτόν της κνήμης, είναι κατά μέσο όρο 50-80°. Αυτό είναι το πιο σημαντικό σημείο στην πορεία της περαιτέρω χειρουργικής θεραπείας (διορθωτική οστεοτομία, αρθροπλαστική, ενδοπροσθετική).
Ο βαθμός μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό στις πρόσο-οπίσθιες και έσω-πλάγιες κατευθύνσεις προσδιορίζεται χρησιμοποιώντας λειτουργικές ακτινογραφίες με φορτίο.
Στη χρόνια πρόσθια αστάθεια της άρθρωσης του γόνατος, παρατηρούνται χαρακτηριστικά ακτινογραφικά σημεία: στένωση του μεσοκονδυλικού βόθρου, στένωση του αρθρικού χώρου, παρουσία περιφερειακών οστεοφύτων στην κνήμη, τους άνω και κάτω πόλους της επιγονατίδας, εμβάθυνση της πρόσθιας μηνισκικής αύλακας στον πλάγιο κόνδυλο του μηριαίου οστού, υπερτροφία και μυτερότητα του βλεννογόνου του μεσοκονδυλικού εξογκώματος.
Η πλάγια ακτινογραφία πολύ συχνά υποδεικνύει την αιτία του περιορισμού της κίνησης. Η πλάγια ακτινογραφία στη μέγιστη έκταση μπορεί να υποδεικνύει ανεπαρκή έκταση, ενώ παράλληλα αξιολογεί τη θέση του κνημιαίου σωλήνα σε σχέση με το μεσοκονδυλικό τόξο, το οποίο εμφανίζεται ως γραμμική πάχυνση (γραμμή Blumensaat).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Αξονική τομογραφία
Η αξονική τομογραφία δεν θεωρείται εξέταση ρουτίνας. Η αξονική τομογραφία διενεργείται σε ασθενείς όταν άλλοι τύποι εξετάσεων δεν είναι επαρκώς κατατοπιστικοί, ειδικά στην περίπτωση καταγμάτων συμπίεσης των κνημιαίων κονδύλων.
Η αξονική τομογραφία είναι καλή για την απεικόνιση της οστικής και οστεοχόνδρινης βλάβης. Η αξονική τομογραφία επιτρέπει διάφορες δυναμικές δοκιμασίες με κάμψη του γόνατος υπό διάφορες γωνίες.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
ΚΤ-1000
Για τη μέτρηση της πρόσο-οπίσθιας μετατόπισης της κνήμης, χρησιμοποιείται η συσκευή KT-1000.
Η συσκευή KT-1000 είναι ένα αρθρόμετρο, το οποίο αποτελείται από την ίδια τη συσκευή για τη μέτρηση της πρόσθιας-οπίσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό και στηρίγματα για τα κάτω τριτημόρια των μηρών και των ποδιών. Η συσκευή συνδέεται στην κνήμη με ιμάντες Velcro και η υπάρχουσα πλατφόρμα αισθητήρα πιέζει την επιγονατίδα στην πρόσθια επιφάνεια του μηριαίου οστού. Σε αυτήν την περίπτωση, ο αρθρικός χώρος θα πρέπει να συμπίπτει με τη γραμμή στη συσκευή. Το κάτω άκρο που βρίσκεται στα στηρίγματα κάμπτεται στην άρθρωση του γόνατος σε γωνία 15-30° για τη μέτρηση της πρόσθιας μετατόπισης της κνήμης και σε γωνία 70° για τη μέτρηση της οπίσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό.
Αρχικά, ελέγχεται η τραυματισμένη άρθρωση του γόνατος. Για να μετρηθεί η πρόσθια μετατόπιση της κνήμης, ο γιατρός τραβάει τη λαβή που βρίσκεται στο πρόσθιο-άνω μέρος της συσκευής προς το μέρος του και προσπαθεί να κάνει μια πρόσθια μετατόπιση της κνήμης κρατώντας το αισθητήριο μαξιλαράκι στην επιγονατίδα. Σε αυτήν την περίπτωση, εφαρμόζεται δύναμη 6, 8 και 12 kg, η οποία ελέγχεται από ηχητικά σήματα. Με κάθε ηχητικό σήμα, ο γιατρός σημειώνει την απόκλιση του βέλους στην κλίμακα και καταγράφει τις μετρήσεις της συσκευής. Η μετατόπιση της κνήμης σε σχέση με το μηριαίο οστό εκφράζεται σε χιλιοστά. Στη συνέχεια, ο γιατρός ελέγχει την οπίσθια μετατόπιση της κνήμης κάμπτοντάς την στην άρθρωση του γονάτου σε γωνία 70° και προσπαθεί να μετατοπίσει την κνήμη προς τα πίσω χρησιμοποιώντας τη λαβή της συσκευής. Το ηχητικό σήμα που παράγεται όταν το βέλος εκτρέπεται υποδεικνύει το μέγεθος της οπίσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό.
Παρόμοιες δοκιμές πραγματοποιούνται στην υγιή άρθρωση του γόνατος. Τα αντίστοιχα δεδομένα που λαμβάνονται από τις υγιείς και τις κατεστραμμένες αρθρώσεις του γόνατος συγκρίνονται και αφαιρούνται στη συνέχεια. Αυτή η διαφορά δείχνει το μέγεθος της πρόσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο οστό υπό φορτίο 6, 8 και 12 kg.
Η πρόσθια μετατόπιση προσδιορίζεται σε γωνία κάμψης 30° της κνήμης.
Εάν ανιχνευθεί διαφορά στο μέγεθος της πρόσθιας μετατόπισης στις 67H και 89H των προσβεβλημένων και υγιών αρθρώσεων μεγαλύτερη από 2 mm, υπάρχει υποψία ρήξης του πρόσθιου χιαστού συνδέσμου.
Υπάρχουν ορισμένες αρχές για τον έλεγχο της αστάθειας της άρθρωσης του γόνατος με όργανα. Πρέπει να λαμβάνονται υπόψη οι ακόλουθες παράμετροι: ο βαθμός ακαμψίας της στερέωσης του άκρου με ζώνες, η θέση των αισθητήριων αισθητήρων στην άρθρωση, η πλήρης χαλάρωση των μυών των ποδιών, η θέση του αρθρομέτρου σε σχέση με τον χώρο της άρθρωσης, ο βαθμός περιστροφής της κνήμης, το βάρος του ποδιού, η γωνία κάμψης στην άρθρωση του γόνατος.
Στην οξεία περίοδο μετά τον τραυματισμό, η χρήση αρθρομέτρου είναι ακατάλληλη, καθώς είναι αδύνατο να χαλαρώσουν πλήρως οι περιαρθρικοί μύες. Είναι απαραίτητο να επιλεγεί σωστά η ουδέτερη θέση της κνήμης, λαμβάνοντας υπόψη ότι με την πρόσθια μετατόπιση της κνήμης, συμβαίνει εσωτερική στροφή, με οπίσθια - εξωτερική. Διαφορετικά, η τιμή της πρόσθιας-οπίσθιας μετατόπισης θα είναι μικρότερη από την πραγματική τιμή. Για να επιτευχθεί η μέγιστη τιμή της παθολογικής μετατόπισης της κνήμης, είναι επίσης απαραίτητο να επιτραπεί η ελεύθερη περιστροφή της.
Ο βαθμός της μετατόπισης εξαρτάται από το μέγεθος της εφαρμοζόμενης δύναμης, το σημείο έλξης και την κατεύθυνσή της.
Η χρήση υποπόδιων δεν πρέπει να περιορίζει την περιστροφή του κάτω ποδιού. Είναι απαραίτητο να τοποθετήσετε τους αισθητήρες αυστηρά προσανατολισμένους προς τον αρθρικό χώρο, καθώς εάν μετατοπιστούν περιφερικά, οι μετρήσεις θα είναι μικρότερες από την πραγματική τιμή, ενώ εάν μετατοπιστούν εγγύς - μεγαλύτερες.
Απαραίτητη προϋπόθεση για μια αντικειμενική αξιολόγηση είναι η στερέωση της επιγονατίδας στην μεσοκονδυλική αύλακα. Για να γίνει αυτό, είναι απαραίτητο να δοθεί στην κνήμη γωνία κάμψης στην άρθρωση περίπου 25-30°. Σε περίπτωση συγγενών και μετατραυματικών υπεξαρθρημάτων της επιγονατίδας, η γωνία κάμψης αυξάνεται στις 40°. Σε περίπτωση πρόσθιας αστάθειας, η γωνία κάμψης στην άρθρωση είναι 30°, σε περίπτωση οπίσθιας αστάθειας - 90°.
Δύο ηχητικά σήματα συνοδεύουν τη δοκιμή: το πρώτο με φορτίο 67N, το δεύτερο στα 89N. Μερικές φορές, απαιτείται περισσότερη δύναμη για να διαπιστωθεί ρήξη του πρόσθιου χιαστού συνδέσμου.
Κανονικά, η διαφορά μεταξύ των δύο άκρων κατά τον έλεγχο της πρόσο-οπίσθιας μετατόπισης δεν υπερβαίνει τα 2 mm. Μερικές φορές μια τιμή μικρότερη από 3 mm υποδεικνύεται ως το φυσιολογικό όριο.
Λαμβάνεται υπόψη ο δείκτης πρόσθιας συμμόρφωσης, δηλαδή η διαφορά μεταξύ της μετατόπισης στα 67N και 89N. Αυτή η τιμή δεν θα πρέπει επίσης κανονικά να υπερβαίνει τα 2 mm.
Εάν η μετατόπιση είναι μεγαλύτερη από 2 mm, μπορούμε να μιλήσουμε για ρήξη του πρόσθιου χιαστού συνδέσμου (μόσχευμα πρόσθιου χιαστού συνδέσμου).
Θα πρέπει επίσης να σημειωθεί ότι σε περίπτωση αστάθειας και των δύο αρθρώσεων του γόνατος ή υπερκινητικότητας, η χρήση του αρθρομέτρου KT-1000 δεν συνιστάται.
Συμπερασματικά, θα πρέπει να ειπωθεί ότι κατά τη χρήση αυτού του αρθρομέτρου, υπάρχει σίγουρα ένα στοιχείο υποκειμενικότητας, ανάλογα με μια σειρά παραμέτρων, συμπεριλαμβανομένου του ερευνητή. Επομένως, η εξέταση των ασθενών θα πρέπει να πραγματοποιείται (εάν είναι δυνατόν) από έναν γιατρό.
Με τη βοήθεια του CT-1000 είναι δυνατό να διαπιστωθεί μόνο η πρόσο-οπίσθια μετατόπιση της κνήμης σε σχέση με το μηριαίο οστό, ενώ δεν καταγράφεται η πλάγια αστάθεια.
Μαγνητική τομογραφία
Η μαγνητική τομογραφία είναι η πιο ενημερωτική από τις μη επεμβατικές ερευνητικές μεθόδους, επιτρέποντας την απεικόνιση τόσο των οστικών όσο και των μαλακών ιστών της άρθρωσης του γόνατος.
Ένας υγιής πρόσθιος χιαστός σύνδεσμος θα πρέπει να εμφανίζεται χαμηλής έντασης σε όλες τις εικόνες. Σε σύγκριση με τον πυκνότερο οπίσθιο χιαστό σύνδεσμο, ο πρόσθιος χιαστός σύνδεσμος μπορεί να είναι ελαφρώς ανομοιογενής. Λόγω του λοξού προσανατολισμού του, πολλοί προτιμούν να χρησιμοποιούν λοξές στεφανιαίες εικόνες. Εάν ο πρόσθιος χιαστός σύνδεσμος έχει υποστεί ρήξη, η μαγνητική τομογραφία μπορεί να απεικονίσει το σημείο του τραυματισμού.
Ο πρόσθιος χιαστός σύνδεσμος είναι καλά ορατός σε πλάγιες τομές κατά την έκταση και την έξω στροφή της κνήμης. Ο πρόσθιος χιαστός σύνδεσμος είναι φωτεινότερος από τον οπίσθιο χιαστό σύνδεσμο, οι ίνες του πρόσθιου χιαστού συνδέσμου είναι στριμμένες. Η απουσία συνέχειας των ινών ή ο χαοτικός προσανατολισμός τους υποδηλώνει ρήξη του συνδέσμου.
Η πλήρης ρήξη του πρόσθιου χιαστού συνδέσμου διαγιγνώσκεται περισσότερο με έμμεσα σημεία: πρόσθια μετατόπιση της κνήμης, υπερβολική οπίσθια κλίση του οπίσθιου χιαστού συνδέσμου, κυματιστό περίγραμμα του πρόσθιου χιαστού συνδέσμου.
Υπερηχογραφική εξέταση
Τα πλεονεκτήματα του υπερήχου είναι το χαμηλό κόστος, η ασφάλεια, η ταχύτητα και οι εξαιρετικά ενημερωτικές εικόνες μαλακών ιστών.
Ο υπέρηχος επιτρέπει τη μελέτη της κατάστασης των μαλακών ιστών της άρθρωσης του γόνατος, της επιφάνειας του οστού και του χόνδρου με βάση την ηχογένεια της δομής, καθώς και τον προσδιορισμό του οιδήματος των ιστών, της συσσώρευσης υγρών στην κοιλότητα της άρθρωσης ή των περιαρθρικών σχηματισμών με βάση τη μείωση της ηχογένειας. Ο υπέρηχος χρησιμοποιείται για την ανίχνευση βλάβης στον μηνίσκο της άρθρωσης του γόνατος, στους παράπλευρους συνδέσμους, στις δομές μαλακών ιστών που περιβάλλουν την άρθρωση του γόνατος.
Αρθροσκόπηση
Στη διαγνωστική αρθροσκόπηση, οι συγγραφείς χρησιμοποιούν τυπικές προσεγγίσεις: πρόσθια πλάγια, πρόσθια-έσω και άνω επιγονατιδική πλάγια.
Η αρθροσκοπική εξέταση του πρόσθιου χιαστού συνδέσμου περιλαμβάνει την αξιολόγηση της εμφάνισης του πρόσθιου χιαστού συνδέσμου, την ακεραιότητα της αρθρικής μεμβράνης του συνδέσμου, τον προσανατολισμό των ινών κολλαγόνου όχι μόνο στο σημείο πρόσφυσης του κνημιαίου συνδέσμου, αλλά και κατά μήκος του, ειδικά στο σημείο της μηριαίας κατάφυσης. Εάν σε περιπτώσεις βλάβης του πρόσθιου χιαστού συνδέσμου κατά μήκος του και στο σημείο πρόσφυσης της κνήμης με ρήξη οστικού θραύσματος, η αρθροσκοπική διάγνωση δεν παρουσιάζει ιδιαίτερη δυσκολία, τότε η διάγνωση ενδοαρθρικών (ενδοστρεγκικών) φρέσκων και παλαιών τραυματισμών του πρόσθιου χιαστού συνδέσμου παρουσιάζει μεγάλες δυσκολίες. Αυτό οφείλεται στο γεγονός ότι εξωτερικά, με την πρώτη ματιά, ο πρόσθιος χιαστός σύνδεσμος φαίνεται άθικτος: ο αρθρικός υμένας είναι άθικτος, η ψηλάφηση του πρόσθιου χιαστού συνδέσμου με αρθροσκοπικό άγκιστρο δείχνει την παρουσία μιας πλήρους δομής και πάχους του συνδέσμου, το αρθροσκοπικό σύμπτωμα του πρόσθιου "συρταριού" δείχνει επαρκή τάση των ινών του συνδέσμου. Ωστόσο, μια πιο προσεκτική εξέταση του τριχοειδούς δικτύου στο μέσο και μηριαίο τμήμα του συνδέσμου, καθώς και το άνοιγμα της αρθρικής μεμβράνης του συνδέσμου, καθιστά δυνατό τον προσδιορισμό βλάβης στις ίνες του συνδέσμου και την παρουσία αιμορραγιών ή ουλώδους ιστού. Ένα δευτερεύον σημάδι παλαιού ενδοαρθρικού τραυματισμού του πρόσθιου χιαστού συνδέσμου είναι η υπερτροφία του αρθρικού και λιπώδους ιστού στο μηριαίο τμήμα του οπίσθιου χιαστού συνδέσμου και του θόλου της μεσοκονδυλικής εντομής του μηριαίου οστού (το σύμπτωμα της «ανάπτυξης ιστού»).
Μερικές φορές μόνο αρθροσκοπικά είναι δυνατό να καταγραφούν οι ακόλουθοι τύποι βλάβης στον πρόσθιο χιαστό σύνδεσμο:
- τραυματισμός του πρόσθιου χιαστού συνδέσμου στο σημείο πρόσφυσης του μηριαίου με ή χωρίς σχηματισμό κολοβώματος·
- ενδοαρθρικός τραυματισμός του πρόσθιου χιαστού συνδέσμου.
- τραυματισμός του πρόσθιου χιαστού συνδέσμου.
- σε σπάνιες περιπτώσεις - βλάβη στον πρόσθιο χιαστό σύνδεσμο στην περιοχή του μεσοκονδυλικού υπερηχώματος με κάταγμα σε θραύσμα οστού.
Θεραπεία τραυματισμοί του πρόσθιου χιαστού συνδέσμου
Στην αντιρροπούμενη μορφή πρόσθιας αστάθειας της άρθρωσης του γόνατος, η θεραπεία συνίσταται σε ακινητοποίηση ακολουθούμενη από αποκατάσταση της κινητικότητας της άρθρωσης και των λειτουργιών των ενεργών σταθεροποιητών (μυών).
Σε υποαντιρροπούμενες και μη αντιρροπούμενες μορφές πρόσθιας αστάθειας, υπάρχει ανάγκη για χειρουργική επέμβαση που στοχεύει στην αποκατάσταση της ακεραιότητας κυρίως των στατικών σταθεροποιητών. Το σύμπλεγμα θεραπείας περιλαμβάνει απαραίτητα λειτουργική θεραπεία για την ενίσχυση των ενεργών σταθεροποιητών.
Θα πρέπει επίσης να σημειωθεί ότι ως αποτέλεσμα των θεραπευτικών μέτρων, κυρίως στην περίπτωση της πρόσθιας έσω αστάθειας, είναι δυνατές οι μεταβάσεις από την υποαντιρροπούμενη στην αντιρροπούμενη μορφή, καθώς αυτή η ανατομική περιοχή έχει τον μεγαλύτερο αριθμό δευτερογενών σταθεροποιητών, γεγονός που έχει ευεργετική επίδραση στο αποτέλεσμα της θεραπείας.
Η διαχείριση ασθενών με πρόσθια αστάθεια της άρθρωσης του γόνατος εξαρτάται από πολλούς παράγοντες: ηλικία, είδος επαγγελματικής δραστηριότητας, επίπεδο αθλητικής προπόνησης, συνοδούς ενδοαρθρικούς τραυματισμούς, βαθμό αστάθειας, κίνδυνο επανατραυματισμού, χρόνο από τον τραυματισμό. Πρώτα απ 'όλα, η πλαστική αποκατάσταση του πρόσθιου χιαστού συνδέσμου σε περίπτωση ρήξης ενδείκνυται για επαγγελματίες αθλητές, ειδικά με συνοδούς τραυματισμούς σε άλλες δομές της άρθρωσης του γόνατος. Η αποκατάσταση του πρόσθιου χιαστού συνδέσμου συνιστάται επίσης για χρόνια αστάθεια της άρθρωσης του γόνατος.
Ενδείξεις για πρόσθια αρθροσκοπική στατική σταθεροποίηση είναι οι πρωτοπαθείς και υποτροπιάζουσες υποαντιρροπούμενες και μη αντιρροπούμενες μορφές και τύποι πρόσθιας-έσω (A2M1, A2M2, AZM1, AZM2, AZM3) και πρόσθιας-πλάγιας (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) αστάθειας, καθώς και η αδυναμία αντιστάθμισης της παθολογίας με συντηρητικές θεραπευτικές μεθόδους.
Η απόφαση για πλαστική αποκατάσταση του πρόσθιου χιαστού συνδέσμου σε ασθενείς άνω των 50 ετών λαμβάνεται ανάλογα με την ηλικία και το επίπεδο σωματικής δραστηριότητας του ασθενούς, καθώς και τον βαθμό παραμορφωτικής αρθρίτιδας. Η πλαστική χειρουργική του πρόσθιου χιαστού συνδέσμου συνιστάται σε περίπτωση σοβαρού περιορισμού της σωματικής δραστηριότητας λόγω αστάθειας της άρθρωσης του γόνατος.
Σε κάθε μεμονωμένη περίπτωση, η απόφαση για χειρουργική θεραπεία λαμβάνεται λαμβάνοντας υπόψη τα ατομικά χαρακτηριστικά του ασθενούς.
Οι ακόλουθες παθήσεις και ασθένειες θεωρούνται αντενδείξεις για στατική σταθεροποίηση:
- παρουσία γοναρθρίτιδας βαθμού III-IV.
- σοβαρή υποτροφία των μυών του μηρού.
- σύσπαση των αρθρώσεων;
- η περίοδος μετά τον τραυματισμό είναι μεγαλύτερη από 3 ημέρες και μικρότερη από 3 εβδομάδες·
- μολυσματικές ασθένειες;
- οστεοπόρωση;
- θρόμβωση των αγγείων του κάτω άκρου.
Στο στάδιο του προσδιορισμού των ενδείξεων και των αντενδείξεων για χειρουργική θεραπεία της πρόσθιας μετατραυματικής αστάθειας, μερικές φορές προκύπτει ένα δίλημμα. Αφενός, οι συνέπειες της χρόνιας αστάθειας (υποτροφία των μυών του μηρού, παραμορφωτική αρθροπάθεια) καθίστανται αντενδείξεις για την εκτέλεση στατικής σταθεροποίησης, και η αρθροσκοπική σταθεροποίηση με μοσχεύματα με οστικά μπλοκ οδηγεί σε αύξηση του φορτίου στον αρθρικό χόνδρο (ως συνέπεια - στην εξέλιξη της παραμορφωτικής αρθροπάθειας). Από την άλλη πλευρά, οι συντηρητικές μέθοδοι δεν παρέχουν επαρκές σταθεροποιητικό αποτέλεσμα, το οποίο συμβάλλει επίσης στην ανάπτυξη παραμορφωτικής αρθροπάθειας.
Μερικές φορές συνιστάται η αναβολή της επέμβασης μέχρι να αυξηθεί το εύρος κίνησης στην άρθρωση του γόνατος, κάτι που μπορεί να διαρκέσει 2-3 εβδομάδες. Η αναβολή της επέμβασης στην οξεία φάση οδηγεί σε μείωση των επιπλοκών κατά τη διάρκεια των μέτρων αποκατάστασης που σχετίζονται με την αποκατάσταση του εύρους κίνησης στην άρθρωση του γόνατος μετά από χειρουργική θεραπεία.
Επιλογή αυτομοσχεύματος και μεθόδου στερέωσης
Τα πιο συχνά χρησιμοποιούμενα αυτομοσχεύματα για την ανακατασκευή του πρόσθιου χιαστού συνδέσμου είναι ο επιγονατιδικός τένοντας, ο ημιμεμβρανώδης τένοντας και ο τένοντας της χάρης, και σε σπάνιες περιπτώσεις ο Αχίλλειος και ο τετρακέφαλος τένοντας. Το κεντρικό τριτημόριο του επιγονατιδικού τένοντα με δύο οστικούς αποκλεισμούς παραμένει το πιο συνηθισμένο αυτομόσχευμα για την ανακατασκευή του πρόσθιου χιαστού συνδέσμου σε αθλητές. Ο τετρακέφαλος τένοντας με ένα οστικό αποκλεισμό ή χωρίς οστικό αποκλεισμό χρησιμοποιείται όλο και περισσότερο ως αυτομόσχευμα για την αντικατάσταση του πρόσθιου χιαστού συνδέσμου. Το πιο συχνά χρησιμοποιούμενο αυτοϋλικό για μεταμόσχευση πρόσθιου χιαστού συνδέσμου στο CITO είναι το κεντρικό τριτημόριο του επιγονατιδικού τένοντα. Αυτό το μόσχευμα έχει δύο οστικούς αποκλεισμούς (από την επιγονατίδα και το κνημιαίο κύρτωμα) για να εξασφαλίσει την πρωτογενή αξιόπιστη άκαμπτη στερέωση, η οποία διευκολύνει την έγκαιρη φόρτιση.
Τα πλεονεκτήματα του αυτομοσχεύματος επιγονατιδικού τένοντα είναι τα εξής.
- Κανονικά, το πλάτος του επιγονατιδικού συνδέσμου επιτρέπει τη λήψη αυτομοσχεύματος οποιουδήποτε απαιτούμενου πλάτους και πάχους. Συνήθως, το μόσχευμα έχει πλάτος 8-10 mm, αλλά μερικές φορές, σε περιπτώσεις επαναλαμβανόμενης αποκατάστασης, το απαιτούμενο πλάτος μπορεί να φτάσει τα 12 mm.
- Ο επιγονατιδικός σύνδεσμος είναι πάντα διαθέσιμος ως αυτοϋλικό και έχει μικρές ανατομικές παραλλαγές. Αυτό επιτρέπει την τεχνικά απλή συλλογή αυτοϋλικού ανά πάσα στιγμή.
- Τα οστικά μπλοκ επιτρέπουν τη σταθερή στερέωση του μοσχεύματος, για παράδειγμα μέσω βιδών παρεμβολής, που βιδώνονται μεταξύ του οστικού μπλοκ και του τοιχώματος της οστικής σήραγγας. Αυτή η μέθοδος παρέχει πολύ υψηλή πρωτογενή στερέωση.
Η χρήση αυτομοσχεύματος από τους τένοντες του ημιτενοντώδους και του χάριτος μυός, σύμφωνα με ορισμένους συγγραφείς, αυξάνει την παθολογική έξω στροφή της κνήμης στο 12%. Η επιτυχία της ανακατασκευής του πρόσθιου χιαστού συνδέσμου εξαρτάται σημαντικά από τη βιολογική αναδιαμόρφωση του μοσχεύματος.
Λόγω της αφαίρεσης μιας λωρίδας συνδέσμου με οστικά μπλοκ από την επιγονατίδα και το κνημιαίο κύρτωμα, αυτή η περιοχή γίνεται επώδυνη. Παρόλο που το οστικό έλλειμμα μπορεί να κλείσει με σπογγώδες οστό, δεν είναι πάντα δυνατό να κλείσει επαρκώς το έλλειμμα με μαλακούς ιστούς, ειδικά εάν ο πρωτοπαθής τραυματισμός έχει προκαλέσει σχηματισμό ουλής γύρω από τον τένοντα.
Δεδομένου ότι το οστικό μπλοκ λαμβάνεται από το κνημιαίο κύρτωμα, το οποίο είναι σημαντικό για την υποστήριξη του γόνατος, ορισμένοι ασθενείς (παλαιστές, καλλιτέχνες, κληρικοί κ.λπ.) μπορεί να παραπονεθούν για πόνο κατά την άμεση άσκηση φορτίου στην άρθρωση του γόνατος ή για αδυναμία υποστήριξης του γόνατος. Υπάρχουν παρατηρήσεις όπου ο ασθενής δεν παραπονιέται για αστάθεια της άρθρωσης του γόνατος και ανεπαρκή λειτουργία των άκρων μετά από χειρουργική επέμβαση, αλλά λόγω αυτής της επιπλοκής αναγκάζεται να εγκαταλείψει ή να περιορίσει τη συνήθη επαγγελματική του δραστηριότητα. Επομένως, ένα καλό αποτέλεσμα δεν βασίζεται μόνο στη σταθερότητα.
Στην κλινική αθλητικού και μπαλετικού τραύματος του Κεντρικού Ινστιτούτου Τραυματολογίας και Ορθοπεδικής, προτιμάται η χρήση αυτομοσχευμάτων από τον επιγονατιδικό σύνδεσμο με δύο οστικά μπλοκ και η στερέωσή τους με βίδες παρεμβολής.
Η πρόσθια στατική σταθεροποίηση της άρθρωσης του γόνατος με ελεύθερο αυτομόσχευμα από τον επιγονατιδικό σύνδεσμο πραγματοποιείται μετά από διαγνωστική αρθροσκόπηση για να προσδιοριστεί το εύρος και οι τύποι της παρέμβασης.
Το αυτομόσχευμα λαμβάνεται συνήθως από το ομόπλευρο άκρο για να διατηρηθεί το ετερόπλευρο άκρο ως στήριγμα. Αρχικά, λαμβάνεται ένα οστικό μπλοκ από το κνημιαίο κύρτωμα και στη συνέχεια από την επιγονατίδα. Ένα από τα οστικά μπλοκ πρέπει να είναι αρκετά μεγάλο ώστε να στερεωθεί στη μηριαία σήραγγα.
Για να μειωθεί η πιθανότητα διάσπασης του οστικού μπλοκ και η έκταση της βλάβης στη θέση του δότη, συλλέγονται θραύσματα οστού αυτομοσχεύματος τραπεζοειδούς σχήματος. Ένα τέτοιο οστικό μπλοκ είναι ευκολότερο να υποβληθεί σε επεξεργασία με πένσα πτύχωσης, η οποία δίνει στο μόσχευμα στρογγυλεμένο σχήμα, μειώνοντας παράλληλα τον κίνδυνο κατάγματος της επιγονατίδας.
Ένα τέτοιο αυτομόσχευμα είναι ευκολότερο να τοποθετηθεί σε ενδοοστικές σήραγγες. Το αυτομόσχευμα αποκόπτεται πρώτα από το κνημιαίο κύρτωμα και στη συνέχεια από την επιγονατίδα.
Χρησιμοποιώντας αρθροσκοπική συμπίεση, τα οστικά μπλοκ αποκτούν στρογγυλεμένο σχήμα.
Ταυτόχρονα με την παρασκευή του αυτομοσχεύματος, προσδιορίζεται η βέλτιστη (ισομετρική) θέση της κνημιαίας σήραγγας. Για τον σκοπό αυτό, χρησιμοποιείται ένα ειδικό στερεοσκοπικό σύστημα (η γωνία του στερεοσκοπικού συστήματος είναι 5,5°). Η σήραγγα κεντράρεται, εστιάζοντας στο υπόλοιπο κνημιαίο τμήμα του πρόσθιου χιαστού συνδέσμου και, εάν απουσιάζει, στην περιοχή μεταξύ των φυμάτων του μεσοκονδυλικού επάρματος ή 1-2 mm πίσω από αυτά.
Η διάμετρός του ποικίλλει ανάλογα με το μέγεθος της αυτομεταμόσχευσης (θα πρέπει να είναι 1 mm μεγαλύτερη από τη διάμετρο του μοσχεύματος). Χρησιμοποιείται ένα τρυπάνι δεδομένης διαμέτρου για να σχηματιστεί μια ενδοοστική σήραγγα (αυστηρά κατά μήκος της ακτίνας, διαφορετικά το κανάλι θα διευρυνθεί). Η άρθρωση πλένεται καλά για να αφαιρεθούν τα οστικά θραύσματα. Χρησιμοποιείται αρθροσκοπική ράσπα για να λειανθεί η άκρη της εξόδου του κνημιαίου καναλιού.
Στο επόμενο στάδιο, χρησιμοποιείται ένα τρυπάνι για τον προσδιορισμό του σημείου εισαγωγής του μηριαίου οστού στον πλάγιο μηριαίο κόνδυλο (5-7 mm από το οπίσθιο άκρο) για τη δεξιά άρθρωση του γόνατος στις 11 η ώρα. Στις αναθεωρητικές ανακατασκευές, συνήθως χρησιμοποιείται το "παλιό" κανάλι με μικρές παραλλαγές στη θέση του. Χρησιμοποιώντας ένα σωληνωτό τρυπάνι, τρυπιέται το μηριαίο κανάλι. Το βάθος του δεν πρέπει να υπερβαίνει τα 3 cm. Αφού ολοκληρωθεί η διάτρηση του καναλιού, οι άκρες του μηριαίου καναλιού υποβάλλονται σε επεξεργασία χρησιμοποιώντας αρθροσκοπική ράσπα.
Σε ορισμένες περιπτώσεις, πραγματοποιείται πλαστική χειρουργική επέμβαση της μεσοκονδυλικής εντομής (γοτθικό τόξο, ράμπα της μεσοκονδυλικής εντομής).
Πριν από την εισαγωγή του αυτομοσχεύματος στις οστικές σήραγγες, όλα τα οστικά-χόνδρινα θραύσματα αφαιρούνται από την κοιλότητα της άρθρωσης χρησιμοποιώντας αρθροσκοπικό σφιγκτήρα και σχολαστικό ξέπλυμα της άρθρωσης.
Το ραμμένο μόσχευμα εισάγεται στις ενδοοστικές σήραγγες και στερεώνεται στη μηριαία σήραγγα με μια βίδα παρεμβολής.
Μετά τη στερέωση του μηριαίου άκρου του μοσχεύματος, η άρθρωση πλένεται με αντισηπτικά για την πρόληψη πυωδών επιπλοκών.
Στη συνέχεια, το χειρουργημένο κάτω άκρο εκτείνεται πλήρως και στερεώνεται στο κνημιαίο κανάλι, απαραίτητα με πλήρη έκταση της άρθρωσης του γόνατος. Τα σπειρώματα τραβιούνται κατά μήκος του άξονα του καναλιού, το αρθροσκόπιο εισάγεται στην κάτω κνημιαία πύλη, το σημείο και η κατεύθυνση στερέωσης με μια βίδα προσδιορίζονται χρησιμοποιώντας μια βελόνα πλεξίματος (εάν ο οστικός ιστός σε αυτήν την περιοχή είναι σκληρός, εισάγεται ένα σπαθί). Κατά το βίδωμα της βίδας, η μετατόπιση του οστικού μπλοκ παρακολουθείται σύμφωνα με τη θέση και την τάση των σπειρωμάτων έτσι ώστε να μην ωθείται έξω από το κανάλι στην κοιλότητα της άρθρωσης. Στο επόμενο στάδιο, χρησιμοποιώντας ένα αρθροσκόπιο, απεικονίζεται εάν το οστικό μπλοκ προεξέχει στην άρθρωση λόγω της μετατόπισής του κατά μήκος του άξονα του καναλιού κατά τη σύσφιξη της βίδας (επομένως, είναι καλύτερο να χρησιμοποιήσετε μια αυτοσφίγγουσα βίδα), στη συνέχεια χρησιμοποιώντας ένα αρθροσκόπιο, αξιολογείται ο βαθμός πρόσφυσης του οστικού μπλοκ στο τοίχωμα της οστικής σήραγγας, μετά την οποία η βίδα σφίγγεται πλήρως.
Εάν το αρχικό μήκος του αυτομοσχεύματος με οστικά μπλοκ υπερβαίνει τα 10 cm, υπάρχει υψηλή πιθανότητα το οστικό μπλοκ να προεξέχει από τον κνημιαίο πόρο.
Για να αποφευχθεί ο πόνος στην επιγονατιδομηριαία άρθρωση κατά την μετεγχειρητική περίοδο, το προεξέχον τμήμα του οστικού μπλοκ δαγκώνεται μετά τη στερέωση.
Πριν από το κλείσιμο με μαλακούς ιστούς, οι αιχμηρές προεξέχουσες άκρες και γωνίες των οστών λειαίνονται με μια ράμμα και στη συνέχεια οι μαλακοί ιστοί συρράπτονται.
Στη συνέχεια, εξετάστε προσεκτικά την περιοχή της κνήμης για αιμορραγία. Εάν είναι απαραίτητο, πραγματοποιήστε ενδελεχή αιμόσταση χρησιμοποιώντας πήξη.
Οι εικόνες ελέγχου ακτίνων Χ σε δύο προβολές λαμβάνονται απευθείας στο χειρουργείο.
Τα τραύματα συρράπτονται σφιχτά σε στρώσεις · δεν συνιστάται η εγκατάσταση αποστράγγισης, καθώς γίνεται σημείο εισόδου για μόλυνση · εάν είναι απαραίτητο (εμφάνιση έκχυσης στην άρθρωση), πραγματοποιείται παρακέντηση της άρθρωσης την επόμενη μέρα.
Στο χειρουργημένο άκρο εφαρμόζεται μετεγχειρητικός νάρθηκας με κλείδωμα 0-180°.
Μετά την επέμβαση, εφαρμόζεται στην άρθρωση ένα ψυχρό σύστημα, το οποίο μειώνει σημαντικά τον αριθμό των επιπλοκών όπως το παρααρθρικό οίδημα και η αρθρική συλλογή υγρών.
Για πρώτη φορά στη Ρωσία, το Κεντρικό Ινστιτούτο Τραυματολογίας και Ορθοπεδικής άρχισε να χρησιμοποιεί μια πιο καθολική μέθοδο στερέωσης αυτομοσχευμάτων με καρφίτσες πολυγαλακτικού οξέος Rigidfix και την τελευταία γενιά βίδας παρεμβολής Mi-La-Gro για μοσχεύματα με οστικά μπλοκ. Η καθολικότητα της μεθόδου έγκειται στην εφαρμογή της τόσο σε μοσχεύματα μαλακών ιστών όσο και σε μοσχεύματα με οστικά μπλοκ. Τα πλεονεκτήματα της μεθόδου είναι η απουσία κινδύνου βλάβης του τμήματος μαλακών ιστών του αυτομοσχεύματος με οστικά μπλοκ κατά τη στιγμή της στερέωσης, η άκαμπτη στερέωση και η απουσία προβλημάτων με την αφαίρεση των καρφιών στερέωσης λόγω της απορρόφησής τους. Η ακαμψία της κύριας στερέωσης και η στενή εφαρμογή των οστικών μπλοκ του μοσχεύματος εξασφαλίζονται από το πρήξιμο των καρφιών και την προκύπτουσα συμπίεση.

